成人免疫性血小板减少症患者糖皮质激素治疗期发生院内感染的危险因素分析
许媛媛 孙福金 刘南




【摘要】 目的:分析成人免疫性血小板減少症(ITP)患者糖皮质激素治疗期发生院内感染的病原菌和相关危险因素。方法:选取2016年1月-2021年1月本院收治并确诊的成人ITP患者270例作为研究对象,根据患者是否出现院内感染,将患者分为感染组(22例)和未感染组(248例)。分析糖皮质激素治疗期成人免疫性血小板减少症患者发生医院感染的相关危险因素、感染病原菌的分布和感染部位,并探讨可以采取的防治对策。结果:270例患者发生院内感染22例,感染率为8.15%。两组的住院天数、合并基础疾病、糖皮质激素用量、激素累积用药时间、粒细胞缺乏症比较,差异均有统计学意义(P<0.05)。经多因素分析,粒细胞缺乏症、糖皮质激素用量、激素累积用药时间是ITP成人糖皮质激素治疗期出现医院感染的独立危险因素(P<0.05)。感染部位包括呼吸道、胃肠道、皮肤软组织、血管相关性感染、口腔感染、肛周感染、泌尿系统感染、多部位感染,其中呼吸道感染是最主要的发病部位。感染病原菌有革兰阴性菌(大肠埃希菌、铜绿假单胞菌、肺炎克雷伯菌、革兰阴性螺形菌)、革兰阳性菌(金黄色葡萄球菌、溶血性葡萄球菌、粪肠球菌)、真菌(白色假丝酵母菌、肺曲霉属菌)。结论:糖皮质激素治疗期成人免疫性血小板减少症患者院内出现感染的比例较高,相关危险因素较多,在治疗期间需要对患者周围环境加强清洁,控制可能出现的感染源,可以预防和降低糖皮质激素治疗期成人ITP患者发生院内感染的概率。
【关键词】 糖皮质激素 免疫性血小板减少症 院内感染 危险因素 病原菌
Risk Factors of Nosocomial Infection during Glucocorticoid Therapy in Adult Patients with Immune Thrombocytopenia/XU Yuanyuan, SUN Fujin, LIU Nan. //Medical Innovation of China, 2021, 18(28): -172
[Abstract] Objective: To analyze the pathogenic bacteria and risk factors of nosocomial infection in adult patients with immune thrombocytopenia (ITP) during glucocorticoid therapy. Method: A total of 270 adult ITP patients admitted to our hospital from January 2016 to January 2021 were selected as the study subjects. According to whether the patients had nosocomial infection, the patients were divided into the infected group (22 cases) and the non-infected group (248 cases). The risk factors of nosocomial infection in adult patients with immune thrombocytopenia during glucocorticoid treatment, the distribution of pathogenic bacteria and the site of infection were analyzed, and the prevention and treatment measures was explored. Result: Nosocomial infection occurred in 22 of 270 patients, and the infection rate was 8.15%. There were statistically significant differences in hospitalization days, combined underlying diseases, glucocorticoid dosage, hormone cumulative duration, agranulocytosis between the two groups (P<0.05). Infection sites included respiratory tract, gastrointestinal tract, skin and soft tissue, vascular-related infection, oral infection, perianal infection, urinary system infection and multi-site infection, among which respiratory tract infection was the most important site; The pathogens of infection included Gram-negative bacteria (Escherichia coli, Pseudomonas aeruginosa, Klebsiella pneumoniae, Gram-negative spirochetes), Gram-positive bacteria (Staphylococcus aureus, Staphylococcus hemolytic, Enterococcus faecalis), and fungi (Candida albicans, Pulmonary aspergillus). Conclusion: The proportion of nosocomial infection in adult patients with immune thrombocytopenia during glucocorticoid treatment is high, and there are many related risk factors. During treatment, it is necessary to strengthen the cleaning of the patient’s surrounding environment and control the possible source of infection, which can prevent and reduce the probability of nosocomial infection in adult ITP patients during glucocorticoid treatment.
[Key words] Glucocorticoid Immune thrombocytopenia Nosocomial infection Risk factors Pathogen
First-author’s address: Heze Municipal Hospital, Heze 274000, China
doi:10.3969/j.issn.1674-4985.2021.28.042
原发性免疫性血小板减少症(immune thrombocyto-penia,ITP)是一种获得性自身免疫性出血性的疾病,疾病的发病率占出血性疾病总数的1/3[1]。ITP疾病的临床表现以皮肤黏膜出血为主[2],严重者会出现内脏出血、颅内出血,出血会随着患者年龄的增加而逐年增长。原发性免疫性血小板减少症的发生由多种复杂的机制协同参与,发病的主要原因尚未明确,有研究认为因机体自身产生了抗血小板抗体,将免疫反应启动后破坏血小板,使血小板数量减少而造成[3-4]。糖皮质激素对ITP治疗有效[5],因其具有强烈的抗炎作用,广泛应用于过敏性、炎症性疾病和自身免疫性疾病中[6],但糖皮质激素过度应用则会增加感染的机会[7]。本研究就2016年1月-2021年1月本院收治的270例糖皮质激素治疗期成人ITP患者,根据其是否发生院内感染作为研究基础,探讨医院感染病原菌的分布、感染部位及感染的相關危险因素,并提出合理的防治对策,为提高医疗质量及医院感染管理水平提供科学积极的数据参考,现报道如下。
1 资料与方法
1.1 一般资料 将本院2016年1月-2021年1月收治确诊并接受糖皮质激素治疗的270例成人ITP患者作为研究对象,根据患者是否出现院内感染,将患者分为感染组(22例)和未感染组(248例)。纳入标准:患者的诊断均参照2011年版USA血液学会发布的有关ITP的诊断[8],医院感染参照国家卫生和计划生育委员会2001年版《医院感染诊断标准》[9];只接受过糖皮质激素类药物治疗。排除标准:合并急性感染性疾病患者;严重心肺功能障碍患者;妊娠期或哺乳期患者;院前感染的患者。本次研究资料均经医院伦理学委员会批准,患者知情并同意。
1.2 方法 所有患者均采用糖皮质激素疗法,治疗药物为注射用甲泼尼龙琥珀酸钠(生产厂家:常州四药制药有限公司,批准文号:国药准字H20173357,规格:40 mg/支),按照(1~2)mg/kg,1~2次/d,用药治疗时间为4~6周。
1.3 观察指标 分析糖皮质激素治疗期成人免疫性血小板减少症患者的临床资料,对糖皮质激素治疗期发生医院感染的相关因素(性别、住院天数、合并基础疾病、糖皮质激素用量、激素累积用药时间、粒细胞缺乏症)进行分析;分析ITP发生医院感染患者的病原学分布、感染的部位。
1.4 统计学处理 采用SPSS 22.0统计学软件将汇总的数据进行处理,计数资料采用字2检验;计量资料以(x±s)表示,采用t检验,多因素分析采用logistic回归分析方法,以P<0.05表示差异有统计学意义。
2 结果
2.1 糖皮质激素治疗期成人ITP患者发生医院感染的比例 270例糖皮质激素治疗期成人ITP患者中有22例患者出现院内感染,感染的发生率为8.15%。
2.2 成人ITP糖皮质激素治疗期22例发生医院感染的病原菌的分布及构成 22例发生医院感染的糖皮质激素治疗期成人ITP患者共检测出76株病原菌,其中革兰阴性菌36株,革兰阳性菌26株,真菌14株,见表1。
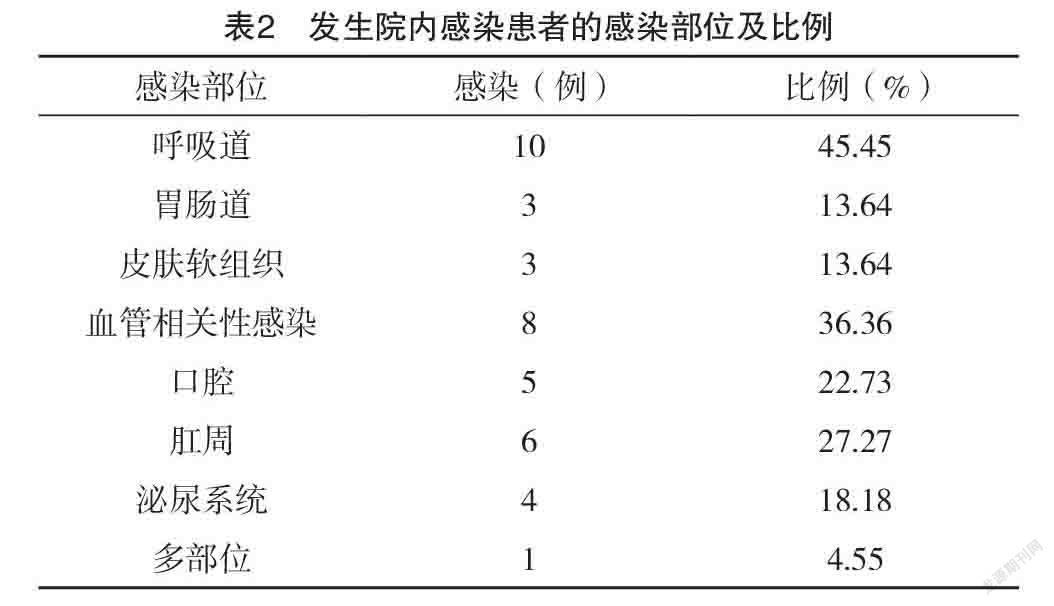
2.3 成人ITP糖皮质激素治疗期发生医院感染的感染部位及占比 感染部位主要包括呼吸道、胃肠道、皮肤软组织、血管相关性感染、口腔感染、肛周感染、泌尿系统感染、多部位感染,其中呼吸道感染是最主要的发病部位,所占比例为45.45%,其次是血管相关性感染,占36.36%,其他占比见表2。
2.4 成人ITP糖皮质激素治疗期发生医院感染的单因素分析 两组的住院天数、合并基础疾病、糖皮质激素用量、激素累积用药时间、粒细胞缺乏症比较,差异均有统计学意义(P<0.05),而两组的年龄、性别比较,差异均无统计学意义(P>0.05),见表3;进一步多因素logistic回归分析,粒细胞缺乏症、糖皮质激素用量、激素累积用药时间是ITP成人糖皮质激素治疗期出现医院感染的独立危险因素(P<0.05),见表4。
3 讨论
糖皮质激素疗法作为免疫性血小板减少症患者的治疗方法,在临床上已经得到较为广泛的应用[10],在长期以及治疗剂量较大的情况下会对患者的机体免疫防御系统造成损伤,导致患者中性粒细胞、单核细胞等吞噬作用降低,从而更加容易引起机体受到病原生物的感染[11]。本研究270例成人糖皮质激素治疗期ITP患者中有22例发生了医院内感染,其感染率为8.15%,与文献[12]研究中的院内感染率5.69%比较偏高。
本研究22例院内感染的成人糖皮质激素治疗期ITP患者经血培养共检测出76株病原菌,主要为革兰阴性菌、革兰阳性菌以及真菌,真菌测出14株,白色假丝酵母菌9株,肺曲霉属菌5株,共占比为18.42%,这与文献[13]中的研究结果相一致,糖皮质激素可以通过多种途径对人体的免疫功能造成影响,增加机体对真菌的易感性[14-15]。另一方面,本研究危险因素分析结果显示,住院天数、合并基础疾病、糖皮质激素用量、激素累积用药时间、粒细胞缺乏症与医院感染发生有关(P<0.05),而粒细胞缺乏症、糖皮质激素用量以及激素累积用药时间是糖皮质激素治疗期成人ITP患者发生医院感染的独立危险因素(P<0.05),中性粒细胞在机体免疫防御中具有重要的保护作用,可以及时将体内入侵的细菌以及真菌等病原微生物清除,因此伴有粒细胞缺乏的成人ITP患者在糖皮质激素治疗期发生医院感染的概率大大升高[16],多项研究也表明,如果长期应用糖皮质激素过量也是导致感染发生的独立危险因素[17-18]。
面对以上成人ITP患者院内感染的独立危险因素,预防措施主要为(1)提高患者和家属对疾病的认知水平,医护人员应做好疾病的宣传工作,对患者的饮食习惯进行调整同时也要对作息时间进行调整,对生活中应当注意的事情进行宣传教育[19];(2)对未住院的患者应嘱咐家属对居住环境进行定期消毒,使患者保持良好的个人卫生状态,而对于住院治疗的患者应当入住通风环境较好的病房,医护人员在进入病房前进行标准的消毒处理及防护措施;(3)对已经感染的患者要及时采取有效的隔离措施,防止患者发生交叉感染,更有效地切断传染源,阻止疾病的进一步传播;(4)根据药敏试验结果合理使用抗生素对患者进行治疗[20];(5)根据医院感染管理制度,陪护的家属如外出归来需采取消毒措施;(6)医护人员应定期对院内感染的病原体及其对药物的敏感性进行总结和反馈;(7)密切关注患者应用糖皮质激素治疗的用量及累积用药时间。
综上所述,糖皮质激素治疗方式是成人ITP患者的首选药物治疗手段,造成患者发生院内感染的相关危险因素较多,主要为糖皮质激素用量、糖皮质激素累积使用时间以及粒细胞缺乏症,因此,对治疗过程中糖皮质激素的用量以及用药时间进行合理的控制对降低医院感染起到关键作用,同时做好疾病宣传教育及医院感染防护措施,提高医院整体医疗安全性。
参考文献
[1]刘川,丁周志.儿童原发性免疫性血小板减少症的发病机制及分型论治新进展[J].中国煤炭工业医学杂志,2016,19(1):163-167.
[2]张驰,石雨薇,任光旭.血液病院内感染临床特点及防治对策[J].中国老年学,2017,37(7):1729-1730.
[3] Yannick P,Thomas B,Frank B.The 70th anniversary of glucocorticoids in rheumatic diseases: the second youth of an old friend[J].Rheumatology (Oxford),2019,58(4):580-587.
[4]趙秀劼.原发免疫性血小板减少症的发病机制及治疗进展[J/OL].临床医药文献电子杂志,2019,6(48):191.
[5] Labrosse R,Vincent M,Nguyen U P,et al.Using a standardised protocol was effective in reducing hospitalisation and treatment use in children with newly diagnosed immune thrombocytopenia[J].Acta Paediatrica,2017,106(10):1617-1623.
[6]赵兰,张飞飞,屈蓓蓓,等.重组人血小板生成素与静注人免疫球蛋白治疗成人原发免疫性血小板减少症的临床观察[J].血栓与止血学,2018,24(4):541-544.
[7]林湘珠,马劼,彭志刚,等.血液病患者医院感染的临床分析[J].中华医院感染学杂志,2010,20(23):3679-3681.
[8] Neunert C,Lim W,Crowther M,et al.The American society of Hematology 2011 evidence-bansed practice guideline for immune thrombocytopenia[J].Blood,2011,117(16):4190-4207.
[9]中华人民共和国卫生部.医院感染诊断标准(试行)[J].中华医学杂志,2001,81(5):314-320.
[10]严红,赵海军.血液病患者院内感染的临床分析[J].安徽医药,2013,17(6):993-994.
[11]郭淑利,田红旗,王慧睿.血液科住院患者医院感染影响因素分析[J].中华医院感染学杂志,2015,25(4):862-864.
[12]赵敏蕾,金炀缙,刘伟红,等.特发性血小板减少症紫癜患者糖皮质激素治疗期感染的危险因素分析[J].中华医院感染学杂志,2014,24(8):1945-1946,1949.
[13]黄小蝶,詹锋.类风湿性关节炎患者糖皮质激素用量及时间与肺部真菌感染发生的相关性研究[J].中华医院感染学杂志,2017,27(3):573-575,589.
[14] Bellanger A P,Minetos Y D,Albert N,et al.
Glucocorticosteroids do not impact directly growth rate and biomass of Rhizopus arrhizus(syn. R. oryzae)in vitro[J].Virulence,2015,6(5):441-443.
[15] Lionakis M S,Kontoyiannis D P.Glucocorticoids and invasive fungal infections[J].Lancet,2003,362(9398):1828-1838.
[16] Nishimoto T,Numajiri M,Nakazaki H,et al.Induction of immune tolerance to platelet antigen by short-term thrombopoietin treatment in a mouse model of immune thrombocytopenia[J].Int J Hematol,2014,100(4):341-344.
[17]廖小梅,王迎,邓承祺,等.血小板生成素与慢性特发性血小板减少性紫癜的相关研究[J].中华血液学杂志,2001,22(9):473-475.
[18] Ando T,Abe Y,Endo Y,et al.Rapid glucocorticoid tapering therapy to reduce mortality from pneumocystis pneumonia in patients with rheumatic disease[J].Mod Rheumatol,2019,29(4):656-661.
[19]崔沐,张夕凉.老年肺癌患者院内感染相关因素及其干预措施分析[J].中国病原生物学杂志,2018,13(9):1024-1027,1031.
[20]王荣.血液病区患者医院感染相关因素及护理预防对策[J].中国医药指南,2012,10(1):238-239.
(收稿日期:2021-09-02) (本文编辑:张爽)

