糖皮质激素应用于分泌性中耳炎的临床分析
邵丽萍 闵小玲 刘鹤 胡琴 代冕 张治军
【摘要】 目的:探讨糖皮质激素应用于分泌性中耳炎的临床疗效。方法:在笔者所在医院2013年10月-2016年3月诊治的分泌性中耳炎患者中抽取80例作研究对象,经抽签法分组,治疗组(n=40)应用糖皮质激素治疗,对照组(n=40)采取常规综合治疗,对比两组患者治疗效果、治疗前后听阈变化、耳积液炎性介质及分泌性中耳炎复发率。结果:治疗组患者的治疗有效率为97.50%,复发率为0,治疗后的听阈水平为(20.31±1.77)dB,TNF-α、IL-1β分别为(1.98±0.20)pg/ml、(2.09±0.17)ng/ml;对照组患者的治疗有效率为77.50%,复发率为17.50%,治疗后的听阈水平为(32.42±4.25)dB,TNF-α、IL-1β分别是(3.56±0.41)pg/ml、(1.05±0.12)ng/ml;两组治疗有效率、治疗后听阈水平、TNF-α和IL-1β水平以及疾病复发率对比,差异均有统计学意义(P<0.05)。结论:糖皮质激素应用于分泌性中耳炎的临床疗效肯定,可明显改善患者听阈与耳积液炎性介质水平,且疾病复发率较低,可作为分泌性中耳炎患者理想用药。
【关键词】 糖皮质激素; 分泌性中耳炎; 复发率
中图分类号 R764.21 文献标识码 B 文章编号 1674-6805(2016)28-0025-02
doi:10.14033/j.cnki.cfmr.2016.28.013
分泌性中耳炎作为耳鼻喉科常见病,属于一种中耳非化脓性炎性病症,以传导性耳聋、鼓室积液为其主要病理特征,以耳鸣、耳痛、听力下降为主要症状。目前,临床上对于分泌性中耳炎主要采取药物治疗,而本研究为明确糖皮质激素应用于分泌性中耳炎的临床疗效,将80例分泌性中耳炎患者随机分组,分别采用糖皮质激素、常规综合疗法,现报道两组用药疗效、患者听阈以及耳积液炎性介质变化、分泌性中耳炎复发率如下。
1 资料与方法
1.1 一般资料
纳入本次研究的80例分泌性中耳炎患者均为笔者所在医院医院自2013年10月-2016年3月收治,其诊断结果均与分泌性中耳炎临床诊断标准相符合[1],排除合并鼻咽部存在新生物者、慢性鼻炎患者、慢性鼻窦炎患者、鼻中隔偏曲者及精神病患者,本组患者均已签订知情同意书。随机将患者分成治疗组、对照组,各40例。其中,治疗组中男20例,女20例;年龄17~43岁,平均(29.0±3.7)岁;病灶位置:左耳13例,右耳9例,双耳18例;对照组中男21例,女19例;年龄17~44岁,平均(29.1±3.5)岁;病灶位置:左耳12例,右耳11例,双耳17例。两组患者的性别、年龄与病灶位置等基线资料对比差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组采取常规综合疗法,即接受鼓膜穿刺,抽吸出鼓室中积液,应用1%麻黄素液(生产企业:西南药业股份有限公司,生产批号:20130512,规格:30 mg)滴鼻;每次2~4滴,
3次/d;同时,口服盐酸氨溴索胶囊(四川大冢制药有限公司生产,生产批号:20130628,规格:30 mg×12 s)治疗;0.1 g/d,每日3次;治疗组患者在此基础上加用地塞米松(天津金耀药业有限公司生产,生产批号:20130421;规格:1 ml:
2 mg×10支)鼓室注射治疗,同时取5 mg地塞米松与头孢呋辛钠(石药集团中诺药业(石家庄)有限公司生产,生产批号:20130524,规格:0.75 g/支)3 g混合,予以静脉滴注治疗,1次/d。两组患者均坚持治疗3 d。
1.3 观察指标
(1)观察两组患者临床症状、鼓室积液、听力变化,评估其临床疗效;(2)统计两组患者停药后3个月的复发率;(3)统计两组患者治疗前、治疗后的听阈变化;(4)检测并统计两组患者治疗前后的耳积液炎性介质水平变化,主要包括肿瘤坏死因子-α(TNF-α)、白细胞介素1β(IL-1β)。
1.4 疗效判定标准
(1)治愈:临床症状消失,鼓膜愈合良好,鼓室压力恢复正常,且鼓室积液消失,听力恢复至病前水平;(2)好转:临床症状明显减轻,体鼓室压力与听力均有所好转;(3)无效:临床症状与听力等均无明显变化[2]。治疗有效率=(治愈例数+好转例数)/总例数×100%。
1.5 统计学处理
本研究中资料均应用SPSS 19.0软件分析。计量资料以(x±s)表示,采用t检验,计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
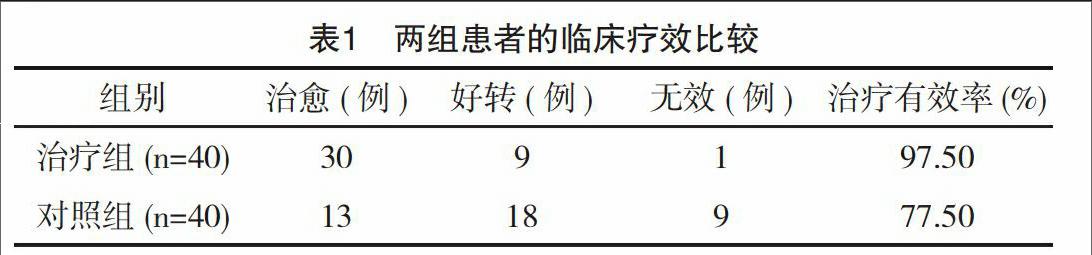
2.1 两组患者临床疗效对比
治疗组患者的治疗有效率是97.50%,对照组患者的治疗有效率是77.50%,两组对比差异有统计学意义(字2=4.68,P=0.03),详见表1。
2.2 两组患者复发率对比
治疗组40例患者中,无复发病例,其复发率为0;对照组40例患者中,复发者7例,其复发率为17.50%,两组对比差异有统计学意义(字2=4.57,P=0.033)。
2.3 两组患者治疗前后的听阈变化对比
治疗前,治疗组患者、对照组患者的听阈水平分别为(45.94±6.37)dB、(45.98±6.33)dB,其组间对比差异无统计学意义(t=0.995,P=0.749);治疗后,治疗组患者的听阈水平为(20.31±1.77)dB,对照组患者的听阈水平为(32.42±4.25)dB,其组间对比差异有统计学意义(t=4.061,P=0.043)。
2.4 两组患者治疗前后的耳积液炎性介质水平变化对比
治疗前,治疗组患者的TNF-α、IL-1β分别为(5.21±0.48)pg/ml、(3.85±0.34)ng/ml,对照组患者的TNF-α、IL-1β分别为(5.24±0.46)pg/ml、(3.84±0.36)ng/ml,其组间对比差异均无统计学意义(t=1.055,P=0.842;t=1.652,P=0.791);治疗后,治疗组患者的TNF-α、IL-1β分别为(1.98±0.20)pg/ml、
(2.09±0.17)ng/ml,对照组患者的TNF-α、IL-1β分别为(3.56±0.41)pg/ml、(1.05±0.12)ng/ml,其组间对比差异均有统计学意义(t=4.045,P=0.031;t=3.989,P=0.026)。
3 讨论
分泌性中耳炎作为临床常见耳科疾病,其发病和免疫反应、感染及咽鼓管通气障碍等密切相关,主要是因咽鼓管通气障碍,导致其表面活性物质降低,引发中耳负压,产生鼓室积液,而渗出液滞留于中耳腔所致[3],以听力下降、中耳积液等为主要临床表现。分泌性中耳炎具有易复发特点[4],一旦治疗不及时或治疗无效,容易进展成慢性中耳炎或者变态反应性疾病,严重影响患者日常生活与工作[5]。目前,临床上主要采取抗组胺类药物、抗生素以及类固醇类药物等治疗,但效果一般。
糖皮质激素作为抗变态反应药物,其免疫抑制作用和抗炎作用比较强,对于多种炎性细胞的趋化、游走、聚集、分泌等均有强效抑制性作用[6]。糖皮质激素能够激活人体巨噬细胞,促使巨噬细胞减少对抗原的吞噬,同时抑制巨噬细胞生成IL-1、抑制T细胞生成IL-2,并能抑制补体蛋白合成与分泌,最终发挥其消炎功效,提升人体免疫力。而在糖皮质激素药物中,地塞米松的应用范围相对广泛[7],且抗炎功效良好,可有效减轻患者耳咽管水肿及管口黏膜水肿,最终减少渗液,减轻并促进鼓室积液吸收,最终恢复患者听力[8]。经本组研究发现,治疗组患者的治疗总有效率明显高于对照组,治疗后听阈水平以及耳积液炎性介质水平优于对照组,而复发率为0,远低于对照组,充分证明了糖皮质激素应用于分泌性中耳炎临床治疗中的突出功效。
综上所述,糖皮质激素治疗分泌性中耳炎的临床疗效肯定,可有效改善其临床症状、鼓室积液、听力水平,并纠正其听阈、耳积液炎性介质水平,且复发率低,有推广意义。
参考文献
[1]朱运华,李梅生,董明敏.鼓膜置管联合药物灌注治疗难治性分泌性中耳炎的疗效分析[J].中国耳鼻咽喉头颈外科,2014,21(9):461-464.
[2]陈皓.糖皮质激素应用于分泌性中耳炎的临床治疗体会[J].中国实用医药,2014,9(27):172-173.
[3]王玉芝,吕凌燕,柴俊建.桉柠蒎胶囊口服联合鼓室注射干扰素及地塞米松治疗分泌性中耳炎疗效分析[J].中国煤炭工业医学杂志,2014,17(3):381-384.
[4] Maris M,Wojciechowski M,Heyning P V D,et al.A cross-sectional analysis of otitis media with effusion in children with Down syndrome[J].European Journal of Pediatrics,2014,173(10):1319-1325.
[5]孙洪光,张红霞,初海霞,等.急性分泌性中耳炎应用糖皮质激素治疗的效果[J].心理医生,2015,21(22):101-102.
[6]闫宏岭,李淑娟,李翠平,等.儿童分泌性中耳炎的抗变态反应治疗研究[J].中国妇幼保健,2014,29(31):5090-5091.
[7]尚娟,李鹏飞.大剂量地塞米松在重症急性胰腺炎治疗中的临床应用研究[J].成都医学院学报,2015,10(1):88-90.
[8] Paksoy M,Altin G,Eken M,et al.Effectiveness of Intratympanic Dexamethasone in Otitis Media with Effusion Resistant to Conventional Therapy[J].Indian Journal of Otolaryngology & Head & Neck Surgery,2013,65(3):461-467.
(收稿日期:2016-06-24)

