冠心病药物支架植入术后支架内再狭窄患者临床危险因素回顾性研究
廖家有 周爱琴 刘心强 凌嘉源



【摘要】 目的:分析并探討冠心病药物支架植入术后支架内再狭窄患者的临床危险因素。方法:选取2018年12月-2020年6月本院收治的150例冠脉支架(药物支架)植入术≥9个月复查造影的冠心病患者为研究对象进行回顾性调查研究,观察术后支架内再狭窄的发生情况并进行统计分析。将患者按照是否发生支架内再狭窄分为再狭窄组(ISR组)40例和未狭窄组(NISR组)110例。结果:150例患者中,PCI术后发生支架内再狭窄的患者40例,发生率为26.7%。两组年龄、性别、左室射血分数、心力衰竭、高血压、脑卒中、高脂血症、尿酸、同型半胱氨酸比较,差异均无统计学意义(P>0.05);两组吸烟、糖尿病、总胆固醇和低密度脂蛋白胆固醇水平比较,差异均有统计学意义(P<0.05)。多因素logistic回归分析显示,糖尿病、吸烟、总胆固醇、低密度脂蛋白胆固醇均是冠心病患者PCI术后ISR的独立危险因素(P<0.05)。结论:临床工作中应注意患者常见临床危险因素,如糖尿病的控制,通过教育培养良好的生活习惯,戒烟或不吸烟、低脂饮食,积极治疗基础疾病如高脂血症、糖尿病,减少PCI术后ISR的发生,改善患者术后疗效和远期预后。
【关键词】 冠心病 经皮冠状动脉介入术 药物支架 支架内再狭窄 危险因素
Retrospective Study on Risk Factors of Drug-eluting In-stent Restenosis in Patients with Coronary Heart Disease after PCI/LIAO Jiayou, ZHOU Aiqin, LIU Xinqiang, LING Jiayuan. //Medical Innovation of China, 2021, 18(28): -122
[Abstract] Objective: To analyze and explore the clinical risk factors of drug-eluting in-stent restenosis in patients with coronary heart disease after PCI. Method: From December 2018 to June 2020, 150 patients with coronary heart disease who had undergone coronary stent implantation for more than 9 months and returned to angiography in our hospitial were selected as the research objects. The occurrence of in-stent restenosis was observed and statistically analyzed. The patients were divided into restenosis group (ISR group, n=40) and non stenosis group (NISR group, n=110) according to the occurrence of in-stent restenosis. Result: Among 150 patients, 40 cases had in-stent restenosis after PCI, the incidence was 26.7%. There were no significant differences in age, gender, left ventricular ejection fraction, heart failure, hypertension, stroke and hyperlipidemia, uric acid and homocysteine between two groups (P>0.05), but there were significant differences in smoking, diabetes, total cholesterol and LDL-C between two groups (P<0.05). Multivariate logistic regression analysis showed that diabetes, smoking, total cholesterol, LDC-L were independent risk factors of ISR in patients with coronary heart disease after PCI (P<0.05). Conclusion: We should pay attention to the common clinical risk factors such as diabetes mellitus in clinical practice, cultivate good living habits through education, quit smoking or non-smoking, low-fat diet, actively treat basic diseases such as hyperlipidemia and diabetes to reduce the incidence of in stent restenosis after PCI, and improve the curative effect and prognosis of patients.
[Key words] Coronary heart disease Percutaneous coronary intervention Drug-eluting stent In-stent restenosis Risk factors
First-author’s address: The First Affiliated Hospital of Gannan Medical University, Gannan Branch Center of National Geriatric Disease Clinical Medical Research Center, Ganzhou 341400, China
doi:10.3969/j.issn.1674-4985.2021.28.029
在全球范围内,冠心病已成为威胁全人类生命健康的主要疾病之一。自改革开放以来我国经济快速发展,人民生活水平明显提高,生活方式发生了显著变化,我国心血管系统疾病患病率呈现逐年上升趋势,冠心病下降的拐点仍未出现,冠心病仍是导致我国居民死亡的主要病种之一[1]。随着现代医学技术和临床研究的快速发展和进步,经皮冠状动脉介入术(percutaneous coronary intervention,PCI)在临床中已得到广泛应用,极大地提高了冠心病特别是急性冠脉综合征患者的生存率,改善了患者的临床预后[2-3]。在全球范围内每年有数百万的冠心病患者接受PCI术,但支架植入术后发生的冠状动脉内支架再狭窄(in-stent restenosis,ISR)仍是冠状动脉介入治疗术后面临的难题。临床研究显示,在早期金属裸支架时代,金属裸支架植入后ISR的发生率高达20%~35%。与金属裸支架相比,现在临床普遍使用的药物洗脱或涂层支架通过局部释放抑制细胞增殖的药物来抑制新内膜增生来减少ISR的发生率从而降低靶病变需要再次血运重建的风险,但是临床实践和研究发现药物支架者术后ISR的发生率仍高于10%[4]。ISR可能导致患者再发心肌缺血或急性冠脉事件,ISR是影响PCI术后患者远期疗效的主要原因之一[5]。不少PCI术后患者在数月或数年后因心肌缺血症状再发需要进行冠脉CTA检查或复查冠脉造影,这无疑增加了患者的经济负担和医疗风险,如何甄别哪些患者是ISR的高危人群进而减少不必要的再住院或冠脈造影手术等,对降低患者再住院率、减少医疗费用等具有重要临床意义,因此,研究和探索PCI术后发生ISR的临床危险因素,积极采取有效的手段预防ISR的发生是目前临床研究的重要方向和热点。本研究对2018年12月-2020年6月本院收治的150例行PCI手术的冠心病患者按照是否发生ISR进行回顾性调查,以研究和分析引起ISR的高危因素,探讨如何有效预防ISR。现报道如下。
1 资料与方法
1.1 一般资料 回顾性调查研究纳入2018年12月-2020年6月就诊于赣南医学院第一附属医院心血管内科且已行药物支架(洗脱或涂层)植入术≥
9个月并同意复查冠状动脉造影的冠心病患者150例。纳入标准:因确诊冠心病且有缺血症状并行PCI手术植入药物洗脱或涂层支架,冠心病的诊断和PCI的手术指征符合《中国经皮冠状动脉介入治疗指南(2016)》[3]的要求和标准。排除标准:(1)术后未按医嘱进行规范的抗血小板或服用他汀类药物;(2)急性心肌梗死入院;(3)存在凝血功能异常、造影剂过敏、严重感染等冠脉造影禁忌证。(4)临床资料不全。本研究已经赣南医学院第一附属医院伦理学委员会批准。
1.2 方法 记录所有入组患者一般临床资料,包括性别、年龄、心功能、是否合并高血压、糖尿病,是否吸烟、术后血脂控制情况、尿酸及同型半胱氨酸水平。复查冠脉造影,记录PCI术后冠脉有无狭窄及病变情况,根据冠脉造影结果是否有支架内再狭窄将患者分为支架内再狭窄组(ISR组,n=40)和非再狭窄组(NISR组,n=110)。
1.3 ISR的判定 所有患者签署知情同意后经桡动脉或股动脉完成标准冠脉造影,分别取头位、左前斜、右前斜、肝位和蜘蛛位分别投照观察冠状动脉的病变情况,分别对冠主动脉左主干、左前降支、右冠状动脉和左回旋支病变狭窄程度及支架内狭窄部位予以准确评价。对于冠状动脉造影结果的判定,由两名取得介入资质的医师以独立的方式完成判读,如果诊断存在明显分歧或差异,则安排第3名医生进行分析诊断,采用盲法对研究对象的其他数据进行分析处理。ISR的定义为药物支架植入部位的靶血管管腔直径狭窄≥50%,包括支架内部、距支架边缘≤5 mm的支架两端的冠状动脉发生狭窄。
1.4 统计学处理 采用SPSS 20.0软件对所得数据进行统计分析,计量资料用(x±s)表示,组间比较采用独立样本t检验;计数资料以率(%)表示,比较采用字2检验;选用logistic回归分析筛选影响因素。以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床基础情况比较 两组年龄、性别、左室射血分数(LVEF)、心衰、高血压、脑卒中、高脂血症、心脏病家族史比较,差异均无统计学意义(P>0.05);两组吸烟、糖尿病情况比较,差异均有统计学意义(P<0.001)。见表1。
2.2 两组生化检验指标比较 两组总胆固醇和低密度脂蛋白胆固醇水平比较,差异均有统计学意义(P<0.05);两组同型半胱氨酸、尿酸水平比较,差异均无统计学意义(P>0.05)。见表2。
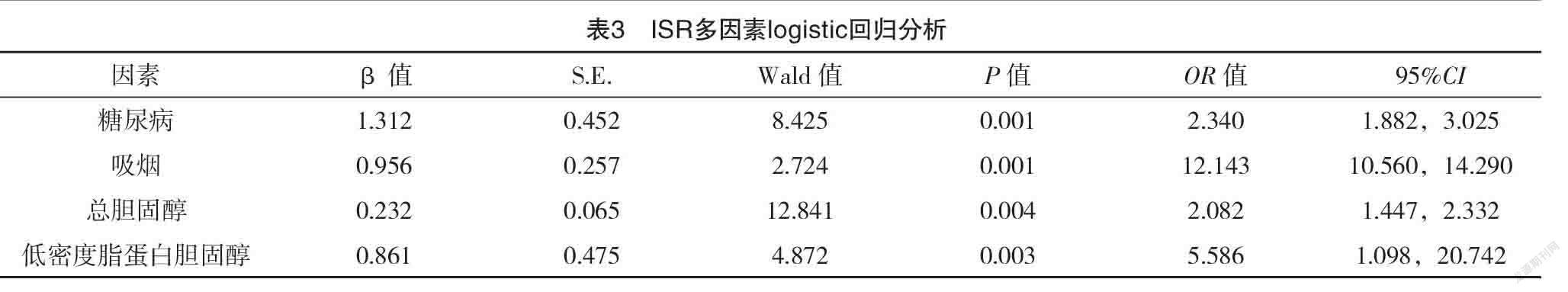
2.3 ISR多因素logistic 回归分析 ISR 多 因 素logistic 回归分析以吸烟、糖尿病、总胆固醇、低密度脂蛋白胆固醇为自变量,以 PCI 术后是否发生 ISR 为因变量纳入模型进行多因素 logistic 回归分析,结果显示糖尿病、吸烟、总胆固醇、低密度脂蛋白胆固醇均是PCI 术后患者发生ISR的危险因素(P<0.05),见表3。
3 讨论
冠心病是指在多种危险因素共同作用下冠状动脉发生粥样硬化的基础上,粥样斑块引起冠状动脉血管腔狭窄或阻塞从而造成心肌缺血、缺氧或坏死的心脏疾病,是临床常见病和多发病。PCI是目前临床治疗冠心病的主要有效治疗手段,相比早期的金属裸支架,药物支架进一步降低了PCI术后发生ISR的风险,但真实的临床实践中ISR发生仍有一定比例,ISR引起的再发心绞痛或急性心肌梗死等急性心脏缺血事件风险仍然存在,ISR是影响患者PCI术后远期疗效的原因之一[6-8]。本回顾性研究调查的150例行PCI手术的患者中,40例发生ISR,ISR发生率为26.7%,发生率仍处于较高水平。目前研究认为ISR是由患者个体临床危险因素(高血压、糖尿病等)、生物因素、机械因素、介入植入技术等多因素相互作用、共同作用的结果,ISR最终的结局表现为血管内膜的增生增厚导致靶血管管腔的有效直径丢失,导致患者因缺血症状等再次就诊,增加PCI术后心脏病事件的发生和患者再次住院的医疗费用,因此早期识别PCI术后患者存在的ISR危险因素并进行及早地干预对减少术后ISR具有重要临床意义。
本研究結果显示,两组年龄、性别、左室射血分数、心力衰竭、高血压、脑卒中、高脂血症、尿酸、同型半胱氨酸比较,差异均无统计学意义(P>0.05);两组吸烟、糖尿病、总胆固醇和低密度脂蛋白胆固醇水平比较,差异均有统计学意义(P<0.05)。提示性别和年龄可能不是ISR的危险因素。高血压是公认的冠心病危险因素,因本研究纳入的患者均是诊断为冠心病并且植入支架后的患者,两组患者中高血压患病率均较高,高血压ISR和非ISR组间无明显差别,高血压在导致ISR中的作用未能显现。临床研究发现高血尿酸血症和高同型半胱氨酸血症也是冠心病的临床危险因素[9-11]。但本研究ISR组和NISR组间比较无统计学差异,可能与本研究的对象均是明确诊断为冠心病的患者有关。
本研究结果显示,合并糖尿病、总胆固醇未达标、低密度脂蛋白未达标、吸烟均是PCI术后患者发生ISR的危险因素(P<0.05)。临床研究表明控制冠心病的危险因素,如控制血压和血脂、血糖达标、戒烟或不吸烟等有利于减少PCI术后ISR的发生[12-16]。在本研究中也得到证实,即患者合并总胆固醇、低密度脂蛋白胆固醇、吸烟、糖尿病均是冠心病患者PCI术后ISR的危险因素。基于既往研究和本研究中得出的结果,笔者认为PCI术中球囊对粥样硬化部位的扩张、支架释放都不可避免的会导致冠状动脉内膜发生撕裂或夹层,内皮下的组织暴露及内皮本身的损伤等都会促使血液中的血小板黏附、凝聚,同时平滑肌细胞向内膜迁移、增殖。而糖尿病患者的高血糖状态也可能直接损害冠状动脉内皮细胞、导致局部的炎症反应,这些可导致血管内皮功能障碍,使糖尿病患者PCI术后支架内再狭窄发生率更高[17]。吸烟和高脂血症同样可导致血管内皮细胞的损伤,从而引发血小板的聚集效应和内膜增生、粥样硬化,最终导致ISR的发生。高胆固醇血症特别是LDL-C增高是冠心病的重要危险因素,氧化的LDL在血管壁内的沉积导致支架植入部位局部炎症状态也是LDL-C导致ISR的原因[18-19]。使用他汀类药物降低低密度脂蛋白胆固醇水平以及他汀类药物降脂外的抗炎、抗血小板等作用则可能降低PCI术后发生ISR的风险[20]。
综上所述,对于接受PCI的患者临床医师应充分评估患者伴随的基础疾病,评估患者高血压、高脂血症以及不良生活习惯等对PCI术后ISR发生的影响。通过采取综合性干预和治疗措施,使患者严格控制高血压、血糖达标,培养良好的生活习惯,戒烟或不吸烟,适当的体力活动控制体重,限制胆固醇的摄入并控制血脂达标,从而减少ISR的发生,改善患者术后远期疗效和预后。
参考文献
[1]陈伟伟,高润霖,刘力生,等.《中国心血管病报告2016》概要[J].中国循环杂志,2017,32(6):521-530.
[2] Hinohara T.Percutaneous coronary intervention:current perspective[J].Keio J Med,2001,50(3):152-160.
[3]中华医学会心血管病学分会介入心脏病学组,中国医师协会心血管内科医师分会血栓防治专业委员会,中华心血管病杂志编辑委员会,等.中国经皮冠状动脉介入治疗指南(2016)[J].中华心血管病杂志,2016,44(5):382-400.
[4] Kokkinidis D G,Waldo S W,Armstrong E J.Treatment of coronary artery in-stent restenosis[J].Expert Rev Cardiovasc Ther,2017,15(3):191-202.
[5] Wang J L,Qin Z,Wang Z J,et al.New predictors of in-stent restenosis in patients with diabetes mellitus undergoing percutaneous coronary intervention with drug-eluting stent[J].
J Geriatr Cardiol,2018,15(2):137-145.
[6]周迎生,苏申慧,汤雅迪,等.经皮冠状动脉介入治疗术后发生支架内再狭窄的冠心病患者心血管危险因素分析[J].中华老年医学杂志,2020,39(4):386-390.
[7] Zhu Y R,Jiang X X,Zhang D M.Critical regulation of atherosclerosis by the KCa3.1 channel and the retargeting of this therapeutic targetin in-stent neoatherosclerosis[J].J Mol Med(Berl),2019,97(9):1219-1229.
[8] Torii S,Jinnouchi H,Sakamoto A,et al.Vascular responses to coronary calcification following implantation of newer-generation drug-eluting stents in humans:impact on healing[J].Eur Heart J,2020,41(6):786-796.
[9] Li S,Sun L,Qi L,et al.Effect of High Homocysteine Level on the Severity of Coronary Heart Disease and Prognosis After Stent Implantation[J].J Cardiovasc Pharmacol,2020,76(1):101-105.
[10] Kanbay M,Segal M,Afsar B,et al.The role of uric acid in the pathogenesis of human cardiovascular disease[J].Heart,2013,99(11):759-766.
[11] Wei X B,Chen W J,Duan C Y,et al.Joint effects of uric acid and lymphocyte count on adverse outcomes in elderly patients with rheumatic heart disease undergoing valve replacement surgery[J].J Thorac Cardiovasc Surg,2019,158(2):420-427.
[12]劉征,于卫国,张蕾,等.经皮冠状动脉介入治疗术后支架内再狭窄的多因素Logistic回归分析[J].中国循证心血管医学杂志,2016,8(3):119-121.
[13] Kazemian M R,Solouk A,Tan A,et al.Preventing in-stent restenosis using lipoprotein(a),lipid and cholesterol adsorbent materials[J].Med Hypotheses,2015,85(6):986-988.
[14]王娟,许浩博,乔树宾,等.吸烟的冠心病患者冠状动脉病变特点及经皮冠状动脉介入疗后长期预后评价[J].中国循环杂志,2018,33(11):1053-1058.
[15] Paramasivam G,Devasia T,Jayaram A,et al.In-stent restenosis of drug-eluting stents in patients with diabetes mellitus:Clinical presentation,angiographic features,and outcomes[J].Anatol J Cardiol,2020,23(1):28-34.
[16] Wang P,Qiao H,Wang R,et al.The characteristics and risk factors of in-stent restenosis in patients with percutaneous coronary intervention:what can we do[J].BMC Cardiovasc Disord,2020,20(1):510.
[17] Armstrong E J,Rutledge J C,Rogers J H.Coronary artery revascularization in patients with diabetes mellitus[J].Circulation,2013,128(15):1675-1685.
[18] Kenta M,Tatsuro I,Shigeyasu T,et al.Enhanced Impact of Cholesterol Absorption Marker on New Atherosclerotic Lesion Progression After Coronary Intervention During Statin Therapy[J].Journal of Atherosclerosis & Thrombosis,2017,24(2):123-132.
[19] Kereiakes D J,Kandzari D E,Zidar J P.Drug-Coated Balloons for In-Stent Restenosis[J].Journal of the American College of Cardiology,2020,76(11):1391-1392.
[20]王建龙,王志坚,史冬梅,等.冠心病合并2型糖尿病患者药物洗脱支架置入术后尿酸水平与支架内再狭窄的关联性研究[J].心肺血管病杂志,2018,37(5):398-401.
(收稿日期:2020-10-29) (本文编辑:程旭然)

