探究罗哌卡因复合舒芬太尼用于剖宫产麻醉的临床效果及安全性
左建文
(惠州市华康医院,广东 惠州 516000)
0 引言
在妇产科,剖宫产术是有着重要救治作用的分娩方式,整个手术涉及的专业知识较多,如输血输液、控制感染、麻醉学、手术操作流程等[1]。其中,麻醉对手术成功与否起着决定性作用,良好的麻醉方式、合适的麻醉药物,能让产妇维持最佳的麻醉状态,进而保证手术顺利进行,提高产妇及胎儿的生命健康度[2]。因此,合理的剖宫产麻醉手段是值得深入研究的课题,罗哌卡因、舒芬太尼均是手术常用的麻醉药物,我院将两种药物联合应用于剖宫产手术麻醉中,并筛选2019 年3 月至2020 年6 月在本院分娩的54 例产妇为对象,围绕麻醉效果、安全性展开研究,现报告如下。
1 资料和方法
1.1 一般资料
参与本次研究的54 位产妇是2019 年3 月至2020 年6 月在本院行剖宫产手术的产妇,小组划分时采用随机数字表法,两组各27 例。研究组产妇年龄21-41 岁,平均(29.73±3.45)岁,体重52-78kg,平均(63.26±3.74)kg,孕周38-41 周,平均(40.21±0.35)周,其中初产妇16 例,经产妇11 例。对照组产妇年龄20-40 岁,平均(30.05±2.43)岁,体重51-77kg,平均(64.78±3.42)kg,孕周37-42 周,平均(40.05±0.09)周,其中初产妇17 例,经产妇10 例。两个研究小组产妇的基线资料差异不明显,无统计学意义(P>0.05),对研究结果无影响。
1.1.1 纳入标准
符合剖宫产指征或主动要求行剖宫产术;均为单胎妊娠;胎儿体重正常;ASA 分级为Ⅰ-Ⅱ级。
1.1.2 排除标准
术前胎儿窘迫者;合并妊娠期高血压、糖尿病者;有腹腔手术史或剖宫产手术史者;合并心脏循环系统疾病者;合并神经系统疾病者;阿片类药物过敏者。
1.2 方法
两个研究小组的产妇推入手术室后实时监测血压、呼吸、心率、血氧饱和度等指标,并进行面罩吸氧,快速滴注300-500 mL 乳酸钠林格注射液。帮助产妇垫高头部10-15 度,并调整体位为左侧卧位;进行硬膜外穿刺,穿刺点位于L2-3 或L3-4,置入腰穿针,自觉轻微突破感停止入针,取出针芯,可见清亮脑脊液时,注射局部麻醉药物,30 秒内注射完毕,将腰穿针取出,在头端插入硬膜外管,深度约为3.5cm,调节麻醉平面,不超过T4 水平,10-15 分钟后进行剖宫产手术。
对照组局部麻醉药物:0.75%罗派卡因1.6mL(12mg)+0.9%NS0.8mL,共计2.4mL。研究组局部麻醉药物:0.75%罗派卡因1.2mL(9mg)+舒芬太尼0.1mL(5μg)+0.9%NS0.5mL,共计1.8mL。
1.3 观察指标
①观察并记录两组麻醉情况,指标:麻醉起效时间、镇痛维持时间。②评估两组新生儿Apgar 评分及产妇术后疼痛程度,其中疼痛评估工具为视觉模拟评量表(VAS),最高10 分(剧烈疼痛)、最低0 分(无疼痛)。③观察并记录两组麻醉不良反应情况,指标:寒战、血压降低、心动过缓、恶心呕吐。④评估两组产妇的麻醉效果,麻醉阻滞不完善,需要更换麻醉方式才能继续手术,则为3 级;镇痛效果尚可,腹肌松弛度一般,有明显的牵拉反射,要给予其它阵痛药物,则为2 级;阵痛效果较好,有着较好的腹肌松弛度,牵拉反射较轻,则为1 级;阵痛效果非常好,有着良好的腹肌松弛度,无牵拉反射,则为0 级。
1.4 统计学分析
数据处理用SPSS 21.0软件,计数资料行χ2检验,用(%)表示,计量资料行t检验,用()表示,P<0.05 表示差异呈统计学意义。
2 结果
2.1 比较两组麻醉指标及新生儿Apgar 评分、产妇术后疼痛评分
研究组麻醉起效时间、镇痛维持时间、术后疼痛程度均优于对照组,两组差异存在统计学意义(P<0.05)。两组新生儿Apgar 评分均超过9 分,差异极小,不存在统计学意义(P>0.05),见表1。
2.2 比较两组麻醉不良反应情况
两组麻醉不良反应率差异极小,不存在统计学意义(P>0.05),见表2。
2.3 比较两组麻醉效果评级情况
两组均没有麻醉3 级患者;2 级、1 级两组之间对比,差异均无统计学意义(P>0.05);0 级研究组为92.59%,明显高于对照组的70.37%,差异存在统计学意义(P<0.05),见表3。
表1 比较两组麻醉指标及新生儿Apgar 评分、产妇术后疼痛评分()

表2 比较两组麻醉不良反应情况[n(%)]
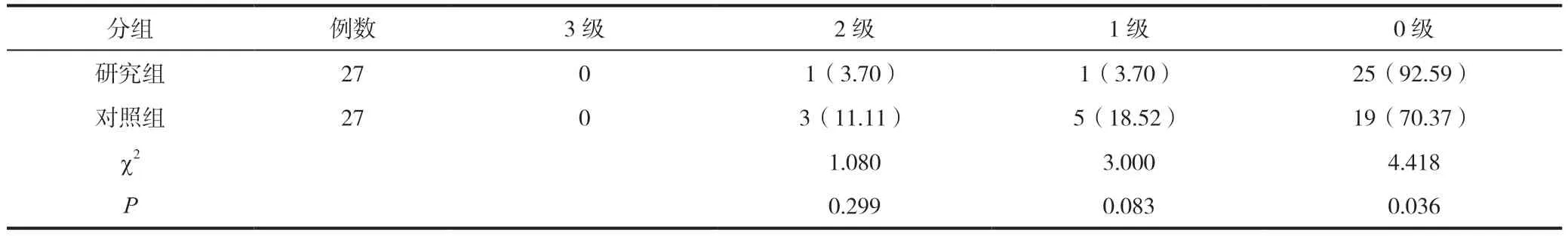
表3 比较两组麻醉效果评级情况[n(%)]
3 讨论
产妇在分娩期间会受到自身、胎儿、外界等因素影响,最终选择剖宫产术,而手术成功与否,麻醉质量起着决定性作用。麻醉方式、麻醉药物均会对麻醉质量产生影响,剖宫产术的麻醉方式较多,其中腰硬联合麻醉是最常用的一种,能综合两种麻醉方式的优点,不仅麻醉起效快,而且能达到良好的盆腔肌肉松弛度,还能在手术过程中随时追加药物,特别适用于下腹部、盆腔、下肢等手术。尽管在临床中,剖宫产手术麻醉药物不断更新,但是麻醉不良反应时有发生,所以要慎重选择麻醉药物种类、剂量、时机等,否则麻醉药物、阵痛药物会抑制产妇中枢神经系统,同时还能渗透胎盘屏障,对胎儿产生一定影响,甚至因此直接或间接导致围产儿死亡[3]。因此,科学、合理的选用麻醉药物,才能即达到手术麻醉质量要求,又不影响胎儿及产妇健康。
罗哌卡因在外科镇痛、产程镇痛、术后镇痛等领域发挥着重要作用,在镇痛中使用小剂量,在外科麻醉中使用大剂量;该药属于酰胺类药物,与布比卡因在化学结构上、作用上相类似,但是安全性更高[4]。其作用机制是:通过抑制神经细胞钠离子,阻止神经传导,发挥神经阻滞作用,达到镇痛效果[5]。相关调查发现,大剂量使用容易造成神经内供血异常,损伤神经功能,由于剖宫产手术较为特殊,所以应用时需要严格控制剂量和浓度,避免大剂量用药给产妇、胎儿带来不良影响[6]。舒芬太尼是有着不良反应少、作用时间长、见效快、亲脂性强等特点的阿片受体镇痛药物,能作用于u 阿片受体,属于芬太尼衍生物,但是比芬太尼有着更强的亲脂性、更短的半衰期、更高的血浆蛋白结合率,更小的分布容积,所以阵痛强度超过芬太尼5-10 倍。其作用机制是:进入人体快速通过神经细胞膜、血脑屏障扩散至头侧,与脊髓中枢的阿片受体相结合,达到镇痛效果[7]。该药的药理活性强,阵痛时效性强,一次给药就能达到理想麻醉效果[8];同时该药可控性强、清除速度快、血流动力学稳定,用于剖宫产术少剂量使用不会对产妇和胎儿产生不利影响[9]。
罗哌卡因复合舒芬太尼是最佳的剖宫产麻醉方式,前者具有局麻、长效的优势,后者具有安全性高的优势,在联合应用时能达到优势互补效果,维持理想麻醉效果的同时,减少药物使用量,提高麻醉的有效性和安全性[10]。本次研究中,研究组的27例产妇应用罗哌卡因复合舒芬太尼麻醉,对照组的27 例产妇应用罗哌卡因麻醉,麻醉效果对比结果显示:研究组比对照组麻醉起效时间快、镇痛维持时间长、产妇术后疼痛VAS 评分低,差异存在统计学意义(P<0.05);另外,两组新生儿Apgar 评分对比,差异不明显,不存在统计学意义(P>0.05)。在麻醉不良反应方面,研究组为14.87%、对照组为11.11%,差异不明显,不存在统计学意义(P>0.05)。在麻醉效果方面,麻醉0 级者研究组有25 例,占比92.59%,对照组有19 例,占比70.37%,差异不存在统计学意义(P>0.05);两组患者均没有麻醉3 级者,麻醉2 级和1 级者两组差异不大,无统计学意义(P>0.05)。此结果证实,剖宫产麻醉中罗哌卡因复合舒芬太尼能达到理想的麻醉效果,术中产妇有着良好的腹肌松弛度,不易出现牵拉不适感,能保证手术顺利完成。同时,起效快、作用时间长,还能减轻产妇术后疼痛程度;尽管复合用药,但是寒战、血压降低、心动过缓、恶心呕吐等不良反应率不会明显增加。
总而言之,剖宫产麻醉中应用罗哌卡因复合舒芬太尼能提升临床麻醉效果,减少麻醉不良反应,安全性高,值得推广应用。

