防跌倒操训练干预在住院老年患者中的应用
尤兴翠,周尉玺,陈露华,王 蓉,吴孟娟,余贵英,陈 君,孙 浩,郑汉江,周 红
(1.长江大学医学部 湖北荆州434000;2.荆州市第二人民医院)
受环境、身体、疾病、药物等诸多因素的影响,老年患者会产生不同程度的生理、心理伤害,导致医疗费用支出增加,从而引起医患纠纷[1]。我院是一所大型综合性三级医院和老年病医院,收治老年患者占70%,跌倒及其损伤已成为不可避免的问题。我们尝试通过适度的康复训练减少老年患者住院期间跌倒发生,设计了一套防跌倒操,强调“运动理念”,以期改善老年患者平衡功能、步态稳定性及环境适应性。2019年1月1日~12月31日,我们对457例住院老年患者进行防跌倒操训练干预,效果满意。现报告如下。
1 资料与方法
1.1 临床资料 选取2018年1月1日~2019年12月31日收治的1000例住院老年患者为研究对象。纳入标准:①内分泌、消化、呼吸、心血管4个老年病房,因糖尿病、高血压、慢阻肺、肺炎、消化性溃疡、心绞痛等,接受静脉或口服药疗者;②年龄≥65岁,HendrichⅡ改良版跌倒风险评分≥3分者;③能独立行走者;④具有正常的智力水平,可以准确理解整个训练动作及指令者;⑤能独立完成本研究者。排除标准:①绝对卧床、危重、急诊期住院时间<3 d者;②严重关节炎,关节或肢体手术者;③疾病治疗要求限制活动者;④肢体疼痛者;⑤严重神经、肌肉、骨骼、心肺等系统性疾病者。将2019年1月1日~12月31日收治的500例住院老年患者作为对照组,因提前出院、训练次数不足、转科、监测指标采集遗漏等方面脱落74例,男221例、女205例,年龄(76.63±5.12)岁;住院时间(14.36±4.01)d;跌倒评分(4.98±2.14)分;两种慢性病327例;疾病转归:好转41例,痊愈385例。将2019年1月1日~12月31日收治的500例住院老年患者作为研究组(脱落43例),男239例、女218例,年龄(78.43±6.47)岁;住院时间(14.17±4.69)d;跌倒评分(5.19±1.69)分;两种慢性病378例;疾病转归:好转59例,痊愈398例。两组一般资料比较差异无统计学意义(P>0.05)。课题组成员12名:护理管理者3名,临床护理人员5名,神经内科、骨科、运动康复学专家各1名,大学教授1名;主任护师1名、副主任护师2名、主管护师3名、其他2名、教授1名、主任医师3名。本研究经医院伦理委员会知情同意。
1.2 方法
1.2.1 对照组 给予常规跌倒风险评估、健康教育指导防范措施。
1.2.2 研究组 在常规检查上进行防跌倒操训练干预,具体如下:①防跌倒操步骤。第一步,头部运动:锻炼颈部脊柱肌肉,训练头部灵活性维持重心。第二步,抬腿屈膝运动:可锻炼重心转换的能力,锻炼下肢关节柔韧性,首先原地踏步,双手扶椅背,逐步加快踏步速度和抬腿高度。第三步,踝关节运动:锻炼踝关节柔韧性和灵活性。第四步,提踵运动:因老年人跌倒时担心朝前跌而向后用力导致髋部骨折,此动作加强腿部后侧肌肉的力量,有助于提高平衡能力。第五步,金鸡独立:手扶椅背,一条腿站立维持平衡5 s,换足站立直至30 s,在适应后左右侧交替,交换1次/s。第六步,腿部后展:该动作可加强腿部后侧肌力,使迈步时后侧支撑的腿部更有力量。第七步,髋关节外展:此动作能加强髋部的稳定性使步态更平稳。第八步,手指运动:揉捏按摩各指关节,五指抓握,两手十指对齐交叉抱拳,做手臂运动可刺激大脑皮层,保持神经系统的活力,对中风、偏瘫、阿尔滋海默病起预防作用[2]。第九步,投球运动:实际为抬臂、躯干运动,环臂增强平衡功能;扩胸、弯腰动作,锻炼身体重心转换的能力和平衡功能。第十步,正确步态训练:训练足跟着地起步、足掌足尖落地,左右摆臂与迈足侧对称,减少因足掌足尖起步“搓地”引起的跌倒。第十一步,运球运动:坐在椅子上,抱足球大小的塑料球,进行上下左右运球练习。抬臂主要是增加上肢灵活性,脊柱、躯干肌群运动及协调性;扩胸、弯腰动作,锻炼身体重心转换的能力和平衡功能,改善肺脏的呼吸功能;扭转乾坤训练增强踝关节、小腿肌群,增强足底对不平地面的敏感性、本体处理能力。第十二步,下床如厕训练:进行环境适应性训练,下床与如厕以“起-卧三部曲”为原则,均以足尖探地,如厕有扶持、开灯动作训练,一足站稳,另一足尖探地后足掌、足跟完成全足着地。第十三步,爬楼梯训练:正确上下楼梯,一手扶住扶手注意步速,上下楼梯时先足尖探地到全足落地,再迈另一条腿,保证全足落在台阶上;每次10级、3次/d。每步设置动作标准、频次;制定意外应急处理预案。②训练注意事项。在临床使用前,通过10名健康老年人练习1个月,评估动作顺序、训练频次及时间、运动性损伤危险,再确认良好。布置康复室,地面铺设防撞泡沫垫,录制视频。在患者入院当日,筛查自愿者并签订同意书,第2天开始参加集体训练,练习2次/d,每次30 min,一般选取7:10~7:40、16:00~16:30,每人至少接受15次完整训练。责任护士及康复师主导训练,以动作示范、视频播放、纸质图片等教学形式配合舒缓的音乐。每天检查作业完成情况,保证效果。训练以不影响医生查房、治疗、检查,保障无时间冲突;以不感疲劳为度,放松、克服急躁心理。告知长期不运动的老年患者,在训练过程中如有眩晕、疼痛等不适及时告知医护人员,不能一次耐受整套动作者分段完成,适应后再连贯各项动作。在训练前后30 min测量生命体征、血糖,在出院前完成观察指标采集。
1.3 观察指标 ①平衡-步态功能测定[3]:由专科康复师与护士共同完成测评,平衡、步态最大分值分别为16、12分,总分28分,<19分为跌倒高风险、19~24分有跌倒风险。②起立-行走试验[3]:由责任护士完成测评,若患者在20 s内完成可独立活动、20~29 s提示轻度依赖、>30 s为极度依赖。③足跟着地率:正常成人行走起步时为足跟着地,观察两组老年患者出院时起步相是否为足跟先着地人次。④跌倒:包括院前与院内发生跌倒例次,院前指入院前2年内发生的跌倒次数,院内指此次研究期间住院发生的跌倒次数。⑤防跌倒训练率:近1年接受类似功能训练的人次,如规律的耐氧运动、平衡和协调训练、关节活动,如太极拳、步梯、慢跑、广场舞等。⑥满意度:自制调查表在出院时采集,评估研究组对防跌倒操训练效果的满意度。满意度(%)=(满意例数+较满意例数)/总例数×100%。
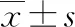
2 结果
2.1 两组训练前后相关指标比较 见表1。
2.2 研究组训练前后相关指标比较 见表2。
2.3 研究组训练前后生命体征比较 见表3。
2.4 两组满意度比较 见表4。
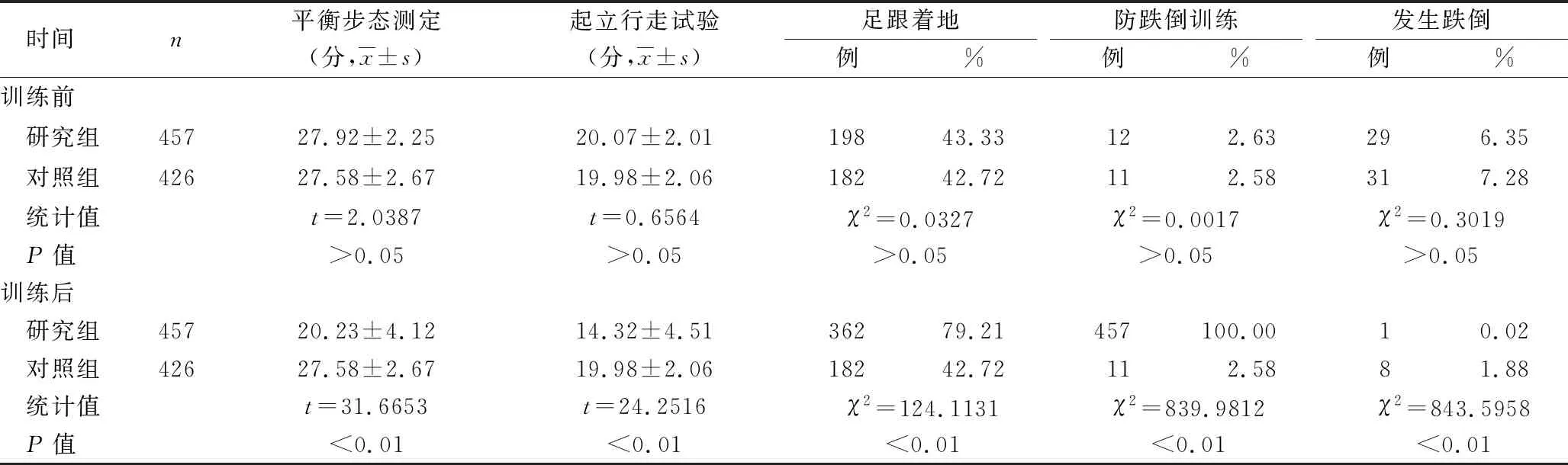
表1 两组训练前后相关指标比较
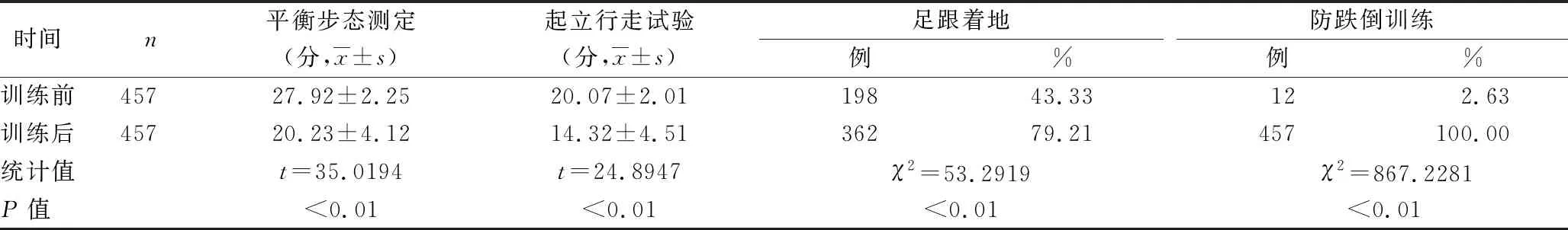
表2 研究组训练前后相关指标比较
表3 研究组训练前后生命体征比较
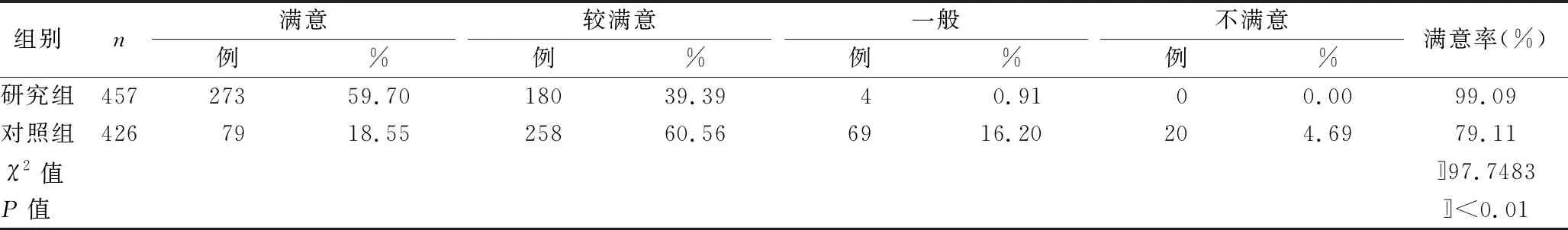
表4 两组满意度比较
3 讨论
随着年龄增长,老年人神经系统发生增龄性变化或疾病引起感觉功能障碍、调节能力等衰退。本体感受系统对维持体位的稳定发挥重要作用,特别是在变动体位和不平地面行走时。骨、关节、韧带及肌肉结构和功能发生改变或损害时,如髋、膝、踝关节的退行性变导致关节稳定性降低,颈、腰椎退行性变,脊柱对下肢的重新调整代偿能力下降;踝关节背屈和跖屈的协调功能对纠正身体不平衡起一定作用,踝背屈肌无力会发生跌倒。王连成等[4]研究提示,踝关节神经肌肉功能失调可能是跌倒组姿势不稳的原因,加强踝关节力量训练也是防跌倒的重要内容。
3.1 防跌倒操设计的理论基础 美国老年医学会的《跌倒预防指南》中指出肌力、平衡和步态等方面问题,是老年人跌倒发生的常见高危因素[5]。在《老年人跌倒干预技术指南》中,步态的稳定性下降和平衡功能受损是引发老年人跌倒的主要原因,还包括中枢神经、感觉系统、骨骼肌肉系统功能下降等多因素交互作用的结果。
3.1.1 老年人下肢肌力下降 张丽等[6]认为,下肢力量减弱导致平衡下降、异常步态、活动减少是跌倒的危险因素。40岁后肌力、肌耐力和肌肉控制能力开始下降,尤其60岁后下降更明显,70岁时肌力大约仅相当于35岁时的60%。人行走的每个步态周期,下肢25块肌肉参加运动[7];这些肌肉对髋关节、膝关节、踝关节的稳定性起非常重要的支撑作用,特别是踝关节。当以上控制肌群发生肌力减退,会发生跌倒。
3.1.2 老年人平衡功能减退 稳定性是人体活动的基本要求之一,人体维持行走姿势“稳定性”取决于感觉、神经和运动三大系统功能的协调一致。跌倒本身是身体失去平衡,任何一方的功能损害降低机体的稳定性,导致跌倒发生。
3.1.3 老年人出现步态异常 协同运动的增龄性变化及相关器官组织病理性改变,均可引起老年人步态异常,这是发生跌倒的重要原因之一。正常成人为足跟着地起步,而老年人因肌力丢失、神经肌肉功能下降、关节僵硬等因素影响,足抬起高度降低,全足、足掌或足尖着地,步速、步幅均发生改变,不平的地面、起拱的地毯均是致命伤害。
3.2 防跌倒操适应性论证的必要性 跌倒已成为威胁老年人健康和生活自理的重要因素,不仅是我国≥65岁的老年人意外死亡的首位原因,还加重了家庭和社会的负担[8-9]。跌倒受多因素影响,因视觉、听觉、触觉、前庭及本体感觉下降,中枢神经系统的退变,骨骼肌肉系统功能退化,生理储备功能下降,伴随着创伤适应机制的受损[10]。慢性病、多重用药是老年人跌倒的风险因素,已被广泛认为是一种老年综合征[11-12]。《老人防跌倒新指南》强调,力量和平衡训练保持身体稳定和骨骼强壮;国内关于防跌倒平衡功能、步态矫正训练研究,主要为实验性研究,研究对象多限于养老机构、社区[5,13-17]。目前,医院防跌倒康复训练性干预研究较少,主要涉及评估、健康教育、环境管理,以指导性干预为主。临床医护人员对跌倒缺乏足够认识,认为康复训练会带来更大的跌倒风险及疾病康复的不确定性,医生认为可能影响疾病本身的治疗。而住院期间老年患者跌倒风险及事件存在,需要借鉴社区、养老机构,在临床进行尝试性研究,改善步态、平衡功能及下肢肌力,减少老年患者跌倒的发生。
3.3 防跌倒操设计科学、简便易学 防跌倒操设计涉及感觉、运动、神经各系统,符合跌倒是多器官、多系统综合干预的结果。设施一椅一球,均为原地活动或身体局部运动,以达到活动筋骨、改善循环为目的。本研究结果显示,训练后,研究组相关指标优于对照组及训练前(P<0.05,P<0.01)。表明防跌倒操整套动作训练张弛有度,难易交替,编排合理,减轻疲劳,强筋健骨。
3.4 防跌倒操训练干预降低老年患者跌倒的发生率
3.4.1 改善平衡功能,减少跌倒的发生 预防老年人跌倒的关键是增强运动功能和平衡功能,提高环境认知能力和避障能力。平衡能力是人体的基本运动机能之一,不论处于何种位置,当运动或受到外力作用时,人体能自动调整并维持姿势的能力,保证身体平衡以免发生跌倒。防跌倒操动作训练对改善下肢肌力、矫正步态、增强关节灵活性增强平衡功能,达到维持稳定性的作用,只是侧重点不同。本套操各步动作对改善重心转移均起到了特别好的作用,特别是头部运动、手指功能训练、投球运动、运球运动、原地踏步,改善头部血液循环,增强大脑反应灵敏性,使老年人在遇到意外时维持身体平衡稳定避免跌倒;对改善脊柱功能及身体重心转移,维持平衡功能特别是运球运动及投球运动,眼、手、肢体感觉器官、运动器官为全身的整合训练,对增强步态稳定性、锻炼肌群力量、关节灵活性及神经系统敏感性起重要作用。老年人骨关节运动减少、关节退化后柔韧性差,上肢、脊柱、膝、髋关节摆动减少,肢体不能协调运动,造成重心不稳、抬步低与地面摩擦或脚尖先接触地面发生绊倒或滑动。腿部后展、抬腿屈膝、踝关节运动、髋关节外展、腿部后展4项训练动作,对改善骨盆的韧带、肌肉力量及灵活性应有很好作用,强化髋部活动与平衡训练动作。因研究条件限制,未能进行下肢肌力检测,但上述训练动作对肌力改善有帮助。
3.4.2 矫正步态,减少跌倒的发生 随着年龄增加肌细胞丢失、足部各小关节活动度降低、神经反应敏感性降低、身体运动协调性,机体出现一系列的变化,使下肢肌肉、关节收缩能力下降、步态异常、踝跖和屈膝等动作缓慢,老年人步态发生变异,包括足尖、足掌或全足着地,步幅小、步速慢是跌倒发生的重要因素。凡跌倒高风险老年患者,行走姿势定有异常,这些变化未引起警觉,临床护理人员在机械性评估,未深入思考。因为老年人步态改变,足尖、足掌或全足着地起地行走,即使在平整地面也会发生绊倒或磕倒,高低不平路面更易跌倒。步态矫正的目的是纠正行走姿势,增强下肢大关节、足部关节灵活性与敏感性、行走时躯体配合协调性。提踵运动、踝关节运动锻炼踝关节及足各小关节,提升其灵活性、支撑力是很有帮助的;抬腿屈膝、原地踏步两项动作训练起到身体重心转移、上下肢协调配合的作用,足尖着地能刺激足尖提升感知能力,训练单足站立能力使单腿能起到支撑作用,达到维持平衡目的。本研究结果显示,训练后,研究组生命体征优于对照组及训练前(P<0.05,P<0.01)。
3.4.3 环境适应性训练,减少跌倒的发生 如厕训练强调认真落实“起卧三部曲”,下床、行走、如厕做到“慢、感知、清醒”,避免大脑初醒混沌状态、直立性低血压引起重心不稳而发生跌倒。要求手臂有握扶支撑牢靠物件,足尖先着地探索,增加足部对地面感知,给予足够适应判断及应对时间。上下楼梯训练,训练正确上下楼梯,一手扶住扶手、放慢步速,上楼梯时全足落地,下楼时脚尖探地全足落地,再迈另一只腿,保证全足落在台阶上再进行下一步,克服慌张、把握不足、失重而跌倒。在临床工作中,护士只是给予口头指导,至于如何“三步曲”无示范或演示。从衰老的生理因素入手设计防跌倒操,对神经、感觉、骨骼肌肉系统进行训练干预,增强各系统协调配合灵活性、骨盆功能及矫正步态,来达到平衡功能改善,维持身体稳定性而减少跌倒的目的。本研究结果显示,研究组满意度高于对照组(P<0.01)。表明在住院期间进行防跌倒操康复训练干预,对老年患者预防跌倒起很好效果。
总之,跌倒是生理老化是根因,环境、疾病、药物等因素干扰是诱因,需要长期持续关注,进行预防性综合干预。同时,临床医护人员对跌倒认知及管理理念需要转变,加强相关知识培训、系统化管理措施,进行更专业化跌倒防控。防跌倒操是针对跌倒风险患者多系统整合训练干预,以简单、适度、放松为主,降低老年患者住院期间跌倒的发生率。通过近3年研究证明,住院期间对老年患者进行防跌倒操训练可行、有效,为医院防跌倒综合管理开辟新的途径,值得进一步研究。因此,纵观防跌倒操动作简便,其设计全面、科学、合理,适合于老年住院患者。

