气道管理在急诊科心肺复苏患者维持治疗中的应用
阎金玉,蒋洪彬,陈 红
(1.天津医科大学总医院 天津市300052;2.天津医科大学眼科医院)
心肺复苏作为呼吸心搏骤停患者重要的抢救措施,可促进患者自主呼吸与自主循环的恢复[1]。在心肺复苏与维持治疗中,气管插管是重要组成部分[2]。由于急救气管插管难度较高,气管插管操作技术不佳可能造成反复操作失败,延误抢救时机,对患者的心肺复苏与生命安全造成影响。然而,目前心肺复苏患者维持治疗中仍存在气道干燥、吸痰困难等情况[3]。合理优质的护理对心肺复苏早期气道的有效、准确建立具有积极作用。但是,目前临床关于气道管理对心肺复苏患者维持治疗效果是否具有促进作用相关研究较少。基于此,2012年1月1日~2020年5月1日,我们将气道管理应用于150例急诊科心肺复苏患者维持治疗中,取得满意效果。现报告如下。
1 资料与方法
1.1 临床资料 选取同期我院接受维持治疗的急诊科心肺复苏患者300例作为研究对象。纳入标准:①符合《心肺复苏2011中国专家共识》[4]中心搏骤停诊断标准者;②心电图检查示心电机械分离或心室扑动、颤动者;③心搏骤停时间<10 min者。排除标准:①心肺复苏后存活时间<24 h者;②心搏骤停前已有心源性休克或心脏衰竭者;③心搏骤停前有室间隔穿孔或心脏破裂者;④合并恶性肿瘤者;⑤合并肝、肾、肺等器官功能障碍者。采用随机数字表法将患者分为观察组和对照组各150例。观察组男85例、女65例,年龄22~58(42.54±5.37)岁;体质量指数(BMI)18.42~24.47(22.34±0.98)。对照组男83例、女67例,年龄22~60(42.66±5.51)岁;BMI 18.12~24.69(22.28±0.89)。两组一般资料比较差异无统计学意义(P>0.05)。本研究经我院医学伦理委员会审核通过,患者与家属均知情且自愿签署同意书。
1.2 方法
1.2.1 对照组 给予常规护理干预,干预1个月。①急救护理。保持患者平卧位,若出现舌后坠,立即给予患者口咽通气管畅通气道,避免其发生窒息。②监测生命体征。密切观察和监测患者血压、心率等,对患者的心电监护与脑部复苏引起重视;在心肺复苏完成后对患者额头、颈部等部位进行湿敷。③用药护理。严格遵医嘱指导患者用药,监督患者是否按时、按量用药,记录患者病情,为医生提供参考;按照医嘱对患者生活作息、饮食进行合理的安排。④环境维护。保持室温稳定,控制在18~20 ℃。⑤健康教育及心理护理。对患者及家属进行健康教育,指导患者及家属了解治疗目的、方案等,以获取其较高的配合度;疏导患者及家属不安、紧张等,积极与患者家属进行沟通,稳定心理状态。⑥康复护理。辅助患者调整体位,以舒适为宜,帮助患者翻身、叩背等,保持患者呼吸道畅通,同时借助低压气囊给予吸氧、吸痰。
1.2.2 观察组 在常规护理基础上给予气道管理干预,干预1个月。具体措施如下。①固定气管导管。及时清理,保持患者面部清洁;及时检查,避免胶布脱落造成导管脱出。对气管切开的患者保证插管和门齿间的距离,尤其是气管切开后的几天中,应密切关注导管的固定,避免滑出造成再次插管困难。②湿化气道。采用气管内滴注、雾化加湿、蒸汽加湿对气道进行湿化。a.气管内滴注。将糜蛋白酶4000 U、庆大霉素16万U、生理盐水250 ml配制成湿化剂,直接滴注于气管内。对痰液黏稠者可采用间断注入的方式,每小时注入湿化剂1~2 ml。或者采用推注泵注入的方式进行,调节推注泵的滴速,将湿化剂带入患者气道。b.雾化加湿。将糜蛋白酶4000 U、庆大霉素8万U、生理盐水20 ml加入呼吸机雾化器中,通过射流原理使雾滴形成,直径2~10 μm,当雾滴随呼吸进入气道可起到湿化作用。c.蒸汽加湿。定时于呼吸机湿化器中加入蒸馏水,并将温度控制在32~36 ℃。③气囊护理。根据患者气管内径具体情况灵活调整充气量,保证气囊正常充气程度,避免漏气。若有疑似漏气或充盈度不足情况发生时,先抽出气囊内原有气体,再重新注入新的气体。每日对气囊进行放气,每次20~30 min,1~2次/d。放气前适当增加氧浓度与潮气量,对鼻咽、口腔分泌物进行充分消除并检查,避免分泌物误吸入气道,以诱发感染或导致突然死亡。放气时需要医生在场,以防发生意外。④气道分泌物清理。规范吸痰操作,吸痰前应给予患者吸纯氧3 min。严格执行无菌操作,将吸痰管插入时关闭吸引器。同时,通过手指控制吸引器与吸痰管接头处。若插管遇阻力时,吸痰管稍后撤,避免气道完全被吸痰管阻塞。吸痰管退出时,将其左右旋转。吸痰管退出后观察管壁,根据痰液的黏稠度进行湿化。选择吸痰管时注意尺寸,防止吸痰管过细导致吸痰时间延长或吸痰不畅。
1.3 观察指标 ①抢救及后续情况相关指标:统计抢救、插管、入住ICU时间。②血气指标:干预前、干预1个月后采用血气分析仪(美国IL公司,GEMPrimer 3000型)检测两组动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)。③不良反应发生情况:包括胃胀(消化道钡餐透视)、反流误吸(胃蛋白酶试验)、喉痉挛(轻喉镜检查)。④护理满意度:采用自制问卷评估两组护理满意度,问卷Cronbach′s α系数为0.832,包括舒适度、环境满意度等10个问题,每个问题10分,满分100分,≥80分为满意,61~79分为一般满意,≤60分为不满意。满意度(%)=(满意例数+一般满意例数)/总例数×100%。
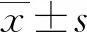
2 结果
2.1 两组干预前后抢救、插管、入住ICU时间比较 见表1。
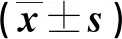
表1 两组干预前后抢救、插管、入住ICU时间比较
2.2 两组干预前后血气指标比较 见表2。
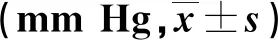
表2 两组干预前后血气指标比较
2.3 两组不良反应发生情况比较 见表3。
2.4 两组护理满意度比较 见表4。
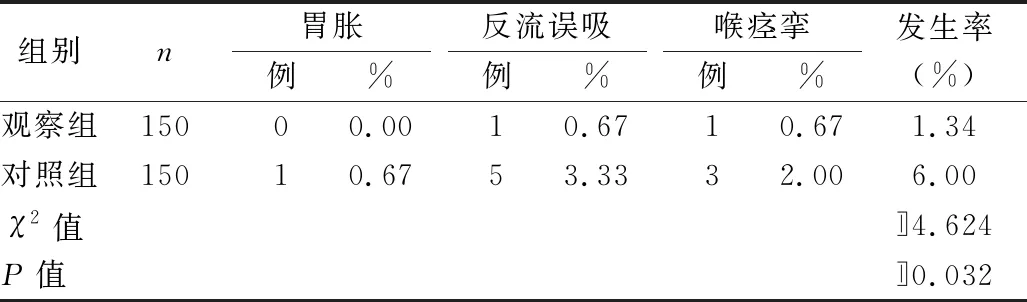
表3 两组不良反应发生情况比较
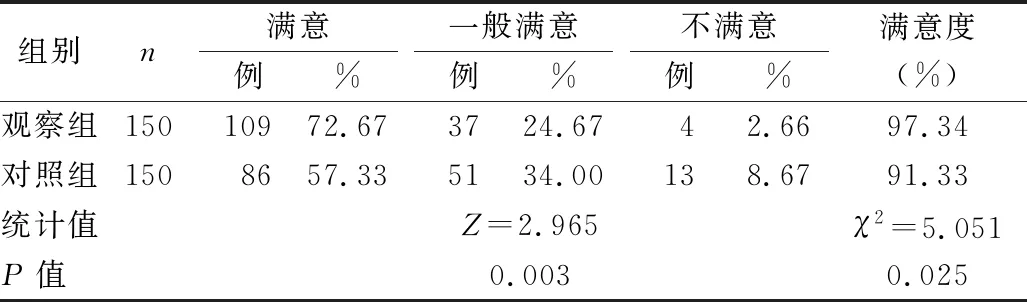
表4 两组护理满意度比较
3 讨论
心搏骤停情况危急,需及时采取心肺复苏,以恢复患者的生命活动[5]。心肺复苏患者的抢救和维持治疗技术,对护理人员提出了较高的要求,要求护理人员不仅需掌握心肺复苏技巧,且能够及时处理各种突发情况[6]。
目前,心肺复苏患者仍存在气道干燥、吸痰困难等情况,对患者的抢救及后续的维持治疗均产生一定影响[7]。因此,加强对心肺复苏患者的气道管理较为重要。气道管理通过固定气管导管、湿化气道、气囊护理、清除气道分泌物等,保持气道呼吸通畅,促进气管插管的成功,避免吸痰不足、气道干燥等造成插管的困难[8]。同时,气道管理可避免多次插管,缩短气管插管所需时间,有利于争取抢救时间,从而促进患者恢复,早日离开ICU病房[9]。本研究结果显示,观察组抢救时间、插管时间、入住ICU时间均短于对照组(P<0.05,P<0.01)。表明气道管理有利于缩短急诊科心肺复苏患者的抢救时间、插管时间、入住ICU时间。心肺复苏患者建立人工气道后,由于人工气道无自然加湿功能,未经湿化的气体也可进入气道,减少气道黏膜表面的水分,导致纤毛活动能力降低,增加气道感染、气道出血风险。气道管理通过湿化措施,增加气道内的湿度,有利于维持呼吸道纤毛运动,可达到稀释痰液、缓解痉挛、减轻炎症的作用[10]。做好气囊的护理,有利于保证潮气量、气道通气量,可减少呼吸做功和改善氧合,从而加强对气道分泌物的清理,有利于气管插管的顺利进行和气道通气状态的改善[11]。
此外,本研究还显示,干预1个月后,观察组PaO2高于对照组(P<0.05),PaCO2低于对照组(P<0.01)。表明气道管理有利于改善心肺复苏患者血气指标。PaO2的水平低下主要由于呼吸功能状态不佳,通气不足,造成残气量减少,因而吸入气体氧分压较低;PaCO2反映酸碱平衡中的呼吸因素,其水平异常升高意味着通气功能障碍。而气道管理的湿化措施、气囊护理促进了呼吸功能的改善,从而有利于血气指标的恢复。本研究结果显示,观察组不良反应发生率低于对照组(P<0.05)。表明气道管理可降低心肺复苏患者不良反应发生率。本研究结果显示,观察组护理满意度高于对照组(P<0.05)。表明气道管理有利于提升急诊科心肺复苏患者维持治疗中对护理人员的满意度。对部分气管切开的患者,气管切开后窦道还未形成,若导管滑出可能会造成再次插入的困难。
综上所述,在急诊科心肺复苏患者维持治疗中应用气道管理,可缩短插管时间,争取抢救时间,促进患者恢复,且有利于改善患者的血气指标和减少不良情况的发生,从而提升患者的护理满意度。

