腹腔镜下肝总管-空肠改良Warren吻合术治疗小儿胆总管囊肿的效果分析
纳钊,白强,方辉,海波,颜剑宏,李传新
(昆明医科大学附属儿童医院 普外科,云南 昆明 650034)
胆总管囊肿(choledochal cysts,CC),又称先天性胆道扩张症,是一种常见的小儿胆道系统发育畸形,临床上常见的有两种类型,即囊肿型和梭型,治疗不及时会导致肝功能损害、胆道穿孔、自发性出血甚至癌变[1-3],根治性手术是唯一可靠的治疗方法。自1995年Farello等[4]首次报道了腹腔镜胆总管囊肿切除术,近年来随着腹腔镜技术的发展,腹腔镜下胆总管囊肿切除+肝总管-空肠Roux-en-Y吻合术已成为治疗胆总管囊肿的重要手术方式,但Roux-en-Y吻合术需要离断空肠及其系膜,手术操作较复杂,术后肠蠕动恢复较慢,随后出现了改良Warren吻合术治疗胆总管囊肿的报道[5]。腹腔镜下肝总管-空肠改良Warren吻合术治疗小儿胆总管囊肿的报道尚不多。现对昆明医科大学附属儿童医院施行腹腔镜下肝总管-空肠改良Warren吻合术治疗的77例胆总管囊肿患儿进行临床分析及总结,现报道如下。
1 材料和方法
1.1 一般资料
回顾性分析我院2017 年9 月至2019 年5 月收治的77例胆总管囊肿患儿临床资料。其中男15例,女62例;月龄2~163个月,中位月龄31个月。囊肿类型:囊肿型59例,梭型18例。术前常规行肝功能、B超及MRCP检查。术前常规使用开塞露灌肠及留置胃管减少胃肠内容物,留置导尿管排空膀胱便于腹腔镜手术视野的暴露。
1.2 手术方法
于脐中心切开置入5 mm Trocar放置腹腔镜,分别于右上腹腋前线肋缘下、左上腹腹直肌外缘及右脐旁腹直肌外缘各放置3个5 mm Trocar,并分别悬吊胆囊、肝圆韧带于腹壁,上拉缝线牵拉肝脏暴露肝门(图1),游离并离断胆囊动脉,剥离胆囊。电钩游离囊肿由右前外侧壁开始,紧贴囊肿壁,由近端向远端游离至胆总管接近胰管的汇合变细处,用生物夹夹闭并横断。在离断囊肿近端前,先切开囊肿前壁,从内部观察明确有无副肝管后再横断切除(图2)。距离屈氏韧带15 cm用无损伤钳抓住空肠,同时另一个器械抓住胆囊及囊肿标本,扩大脐部切口,首先将标本取出,然后将空肠提至腹腔外,距屈氏韧带15 cm处用7号丝线结扎空肠使肠内容物不能通过,保留肠管血供,结扎线远端留置约20~25 cm空肠作为胆肠吻合支,胆肠吻合口以下20~25 cm处空肠与结扎线近端空肠行侧侧吻合,吻合口直径约3 cm,根据肝总管喇叭口的直径切开胆肠吻合支(图3)。关闭脐部切口,重建气腹,将胆肠吻合支经结肠前上提至肝总管处,用5-0 PDS线从肝总管左侧3点钟方向连续缝合胆肠吻合口后壁至肝总管右侧9 点钟方向,再从3点钟方向连续缝合胆肠吻合口前壁至9点钟方向(图4),最后两根线打结。放置腹腔引流管于肝下。

图1 “V”型悬吊肝圆韧带。
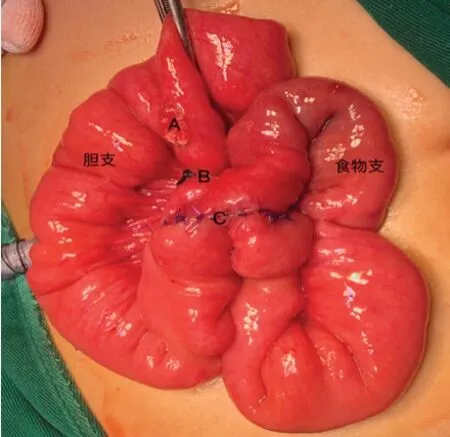
图3 A为胆肠吻合口,B为空肠结扎处,C为空肠侧侧吻合口。
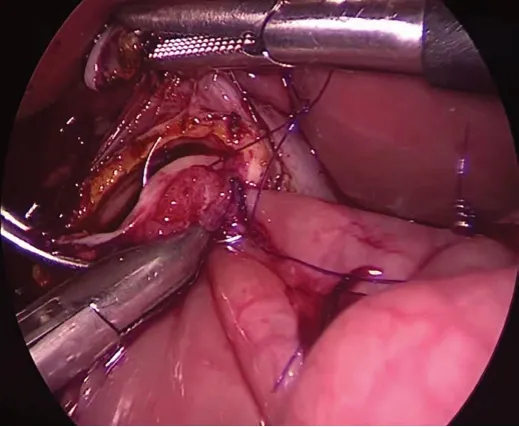
图4 连续缝合胆肠吻合口前后壁。
2 结果
77例患儿均顺利完成腹腔镜下胆总管囊肿切除及胆道重建,无中转开腹。手术时间2.5~9.0 h,平均(4.24±1.27)h;术中发现异位前置肝右动脉2例,在镜下移位到肝总管的后方;副肝管5例,均在镜下完成吻合,未损伤副肝管。术后住院时间6~25 d,平均(9.40±2.91)d;术后最早进食时间3 d。术后并发症:胆瘘4例,肠梗阻1例,胰腺炎2例;其中1例胆瘘患儿于术后1周再次行开腹手术,术中发现胆肠吻合口部分缝线松脱致吻合口前壁裂开,再次行肝管-空肠重新吻合,1周后顺利出院;其余并发症患儿保守治疗痊愈后出院;无一例发生活动性出血、胆道梗阻、肠瘘及切口疝。所有患儿随访时间5个月~2 年,前半年按照1、3、6 个月定期随访,此后每半年随访一次,均复查腹腔B超及肝功能未见异常,未发生返流性胆管炎。
3 讨论
3.1 改良Warren吻合术的优点
自2001年李龙教授等[6]开展腹腔镜小儿胆总管囊肿手术以来,腹腔镜下胆总管囊肿切除+肝总管-空肠Roux-en-Y吻合术已成为治疗胆总管囊肿的重要手术方式,但Roux-en-Y吻合术需要离断空肠及其系膜,游离系膜过多会影响胆肠吻合支的血供,可能会导致胆肠吻合口愈合不良而发生胆瘘;另外空肠正常电生理节律被破坏,致术后肠蠕动恢复慢[7]。本研究采用的是肝总管-空肠改良Warren吻合术,该术式的优点是不必切断空肠,不影响空肠的正常电生理节律,简化手术步骤,缩短手术时间,术后肠功能恢复更快。结扎的胆肠吻合支可阻断食糜通过,避免或减少肠内容物返流引起感染,更能有效预防胆道逆行感染的发生[8]。术后最早进食时间是3 d,术后随访1~2年未发现返流性胆管炎的发生。
3.2 术中操作经验体会
腹腔镜胆总管囊肿手术是小儿腹腔镜手术中难度较高的手术之一,不仅因为肝门部解剖结构复杂,而且婴幼儿腹腔操作空间较小,因此对医师操作技术及经验要求更高。在开展手术初期,由于经验不足,手术时间较长,随着手术技术提高及经验积累,目前手术时间3~4 h。手术要点:(1)充分暴露手术视野、扩大手术操作空间是手术安全顺利施行的前提条件。术前禁食、留置胃管、留置尿管及灌肠,减少肠管积气扩大操作空间。术中分别在胆囊窝及肝圆韧带呈“V”型进行悬吊上提,充分暴露肝门部结构。对巨大的囊肿,在游离囊肿时,根据需要缝合悬吊囊肿前壁,充分暴露和辨别囊肿壁与胰腺组织和门静脉的间隙[9];辨认清解剖关系后,用电钩紧贴囊肿壁电凝游离,特别是囊肿炎症重,囊肿壁毛细血管增生,这样止血效果明确,副损伤概率降低。
3.3 术后并发症的预防和处理
(1)胰瘘:有研究发现对于囊肿型胆总管囊肿(远端狭窄型),不结扎囊肿远端能够有效避免胰管损伤[10]。本研究中部分囊肿型病例,因远端细小,在游离过程中用电钩直接凝断未结扎,术后随访1~2年未出现胰瘘及胰腺假性囊肿的发生,进一步证实了囊肿型不结扎囊肿远端是可行的。但对于梭型胆总管囊肿,必须结扎远端,防止胰瘘。(2)胰腺炎:2例患儿术后并发胰腺炎,考虑可能与囊肿远端蛋白栓残留有关,特别是术前MRCP提示胆管远端有结石病例,建议镜下反复冲洗清除囊肿远端蛋白栓;术后胰腺炎,可通过短期禁食、生长抑素泵或放置经鼻空肠营养管治愈。(3)胆瘘:本组胆瘘4例,其中1例患儿因缝合打结线留置过短导致术后胆肠吻合口部分缝线松脱,致吻合口前壁裂开;5-0 PDS线是可吸收缝线,留置>1 cm以上较为安全。术后胆瘘,除了与缝线松脱有关,也可能与缝合对合不良、胆管壁血供差及吻合口张力大有关[11-12]。我们的经验是确保每一针的缝合在腹腔镜的监视下完成,针距在1.0~1.5 mm,避免针距过大;在剥离囊肿近端及修剪肝总管喇叭口时尽量减少电钩电凝的使用,避免热传导损伤胆管壁血供,尽量使用剪刀修剪胆管喇叭口,一定要修剪整齐、去掉焦痂,以保证断缘血运良好,利于吻合口愈合[13]。将胆肠吻合支经结肠前上提至肝总管处时保持合适张力,避免张力过大影响吻合口的愈合。如果患儿腹膜炎体征局限、生命征平稳、引流通畅,术后胆瘘大多经保守治疗能够治愈。但对于反复高热、腹胀加重、腹膜炎无局限包裹,应及时手术探查重新放置引流、修补或拆除原来吻合口重新行胆肠吻合。(4)副肝管损伤:本组有副肝管5例,均在腹腔镜下完成肝总管、副肝管与空肠一并吻合。我们建议在囊肿及肝总管离断之前,先在胆囊管开口以下切开囊肿前壁,从囊肿内部明确肝总管开口及周围囊壁有无副肝管开口,避免损伤副肝管;胆肠吻合时吻合口要包含肝总管及副肝管,避免术后胆瘘的发生。(5)异位血管损伤:术中发现2例异位前置肝右动脉,均顺利在腹腔镜下游离异位肝右动脉,将肝总管自肝右动脉弓内提出置于动脉前,肝右动脉移位到肝总管的后方,这样可以避免异位肝右动脉损伤及压迫肝管形成狭窄[14]。
腹腔镜下肝总管-空肠改良Warren吻合术目前已成为治疗小儿胆总管囊肿的常规手术,具有创伤小、术后恢复快、术后并发症少的优点,但手术难度较高,对手术医师的腹腔镜操作技术及经验要求较高,具备娴熟的手术操作技术,才能保证手术安全施行,减少相关并发症。我们下一步将对腹腔镜下肝总管-空肠改良Warren吻合术病例做中远期随访,为全面评估该术式的优缺点提供临床依据。

