ICU气管插管患者二次插管的高危因素分析
徐时方 徐建国 周菲美斯 胡杰峰
气管插管是临床建立人工气道最常见的方法,是呼吸道管理中快捷、有效手段之一。气管插管联合呼吸机辅助呼吸能保护气道的完整性并快速缓解各种呼吸困难。当原发病解除或者病情好转后可考虑脱机拔管。但临床上部分已达到脱机拔管要求的患者脱机拔管后却再次出现呼吸困难、氧合下降等情况,需要二次气管插管,从而导致ICU停留时间延长、住院费用增加。笔者回顾了温州市人民医院102例气管插管拔管后二次插管患者的临床资料,探讨二次气管插管的高危因素,现报道如下。
1 对象和方法
1.1 对象 回顾本院ICU 2014年3月至2019年3月资料完整的气管插管患者746例,其中拔管后48 h内二次气管插管的患者102例(插管组),成功拔管患者644例(对照组)。疾病种类包括:(1)内科呼吸衰竭患者:包括慢性阻塞性肺疾病急性发作(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)、多器官功能衰竭等326例;(2)外科呼吸衰竭的患者:包括急腹症重症感染,多发外伤、脑血管意外等189例;(3)急诊转入患者:包括感染休克,败血症等231例。纳入标准:气管插管接受机械通气时间>48 h的患者。排除标准:(1)年龄<18岁或>80岁患者;(2)严重疾病的终末期患者;(3)接受机械通气时间<48 h的患者;(4)因手术原因需要再次行气管插管的患者;(5)行气管切开的患者;(6)自动出院患者。本研究经本院医学伦理委员会批准,患者及家属均知情同意。
1.2 方法 记录患者基本临床资料,包括性别、年龄、BMI、肌力下降(肌力≤4级)、心功能不全(纽约分级≥1级)、吸烟情况、糖尿病、慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)、格拉斯哥昏迷分级评分(Glasgow coma scale,GCS)、序贯器官衰竭(sequential organ failure assessment,SOFA)评分、急性生理与慢性健康评估Ⅱ(acute physiology and chronic health evaluation,APACHEⅡ)评分、低蛋白血症、CRP、肌酐水平、应用血管活性药物(应用时间>12 h)、应用镇静药物(应用时间>48 h)、拔管前自主呼吸试验(spontaneous breathing test,SBT)次数、拔管前机械通气时间。

2 结果
2.1 两组患者基本临床资料比较 两组患者性别、年龄、肌力下降、心功能不全、是否吸烟、COPD例数、SOFA评分、APACHEⅡ评分、低蛋白血症、肌酐水平、拔管前SBT次数、拔管前机械通气时间等方面比较差异均有统计学意义(均 P<0.05),而在BMI、糖尿病、GCS评分、CRP、应用血管活性药物(应用时间>12 h)、镇静药物(应用时间>48 h)等方面比较差异均无统计学意义(均 P >0.05),见表 1。

表1 两组患者基本临床资料的比较
2.2 二次气管插管危险因素分析 进入二元 logistic回归分析的危险因素有:性别(男为1,女为0)、年龄(≥60岁为 1,<60为 0)、肌力分级(5级为 1,<5级为 0)、心功能不全(纽约分级≥Ⅰ级为1,正常为0)、吸烟情况(有吸烟为1,无吸烟为0)、COPD(有COPD为1,无COPD为 0)、SOFA评分(≥4分为 1,<4分为 0)、APACHEⅡ评分(≥15分为1,<15分为0)、低白蛋白(<30 g/L 为 1,≥30g/L 为 0)、肌酐水平(≥110 μmol/L为 1,<110 μmol/L 为 0)、拔管前 SBT 次数(≥2 次为1,<1为0)、拔管前机械通气时间(≥120 h为1,<120 h为0),结果显示肌力减退、吸烟、高 SOFA评分、高APACHEⅡ评分、拔管前SBT次数、拔管前机械通气时间是气管插管患者二次插管的独立危险因素,见表2。
3 讨论
气管插管机械通气是急诊和危重患者开放呼吸道的基本方法,是生命支持的重要手段。及早撤机、拔管是减轻患者痛苦、减少并发症的重要策略;顺利脱机拔管更是机械通气治疗成功的标志。大多数患者在拔管后能顺利转出ICU,而部分患者因各种原因需再次气管插管。有研究显示在计划脱机、拔管的患者中,20%~30%出现拔管失败,而在拔管失败患者中,约1/2患者需要再次或多次气管插管,接受有创呼吸支持治疗[1]。与无需再气管插管患者相比,再次气管插管患者的呼吸机肺炎发生率増加,机械通气、住院时间延长,病死率显著升高[2-3]。
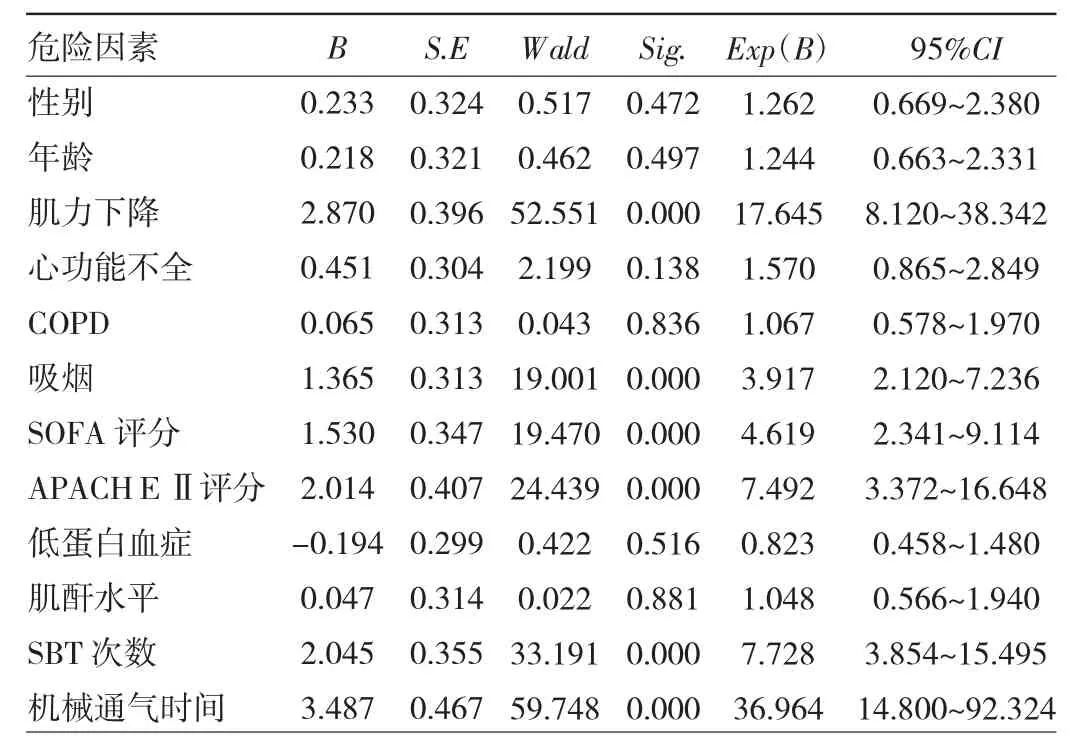
表2 二次气管插管危险因素分析
众多临床报道显示性别、年龄、BMI、肌力下降、心功能不全、吸烟情况、糖尿病、COPD、GCS评分、SOFA评分、APACHEⅡ评分、低蛋白血症、CRP、肌酐水平、应用血管活性药物、镇静药物、拔管前SBT次数、拔管前机械通气时间等是气管插管拔管术后二次插管的危险因素[4-10]。因此本研究将其列入分析,统计发现两组患者在性别、年龄、肌力下降、心功能不全、是否吸烟、COPD、SOFA评分、APACHEⅡ评分、肌酐水平、拔管前SBT次数、拔管前机械通气时间等方面比较差异均有统计学意义(均 P<0.05),而在 BMI、糖尿病、GCS 评分、CRP、低蛋白血症、应用血管活性药物、镇静药物等比较差异均无统计学意义(均P>0.05)。其中插管组肌力下降、心功能不全、吸烟、COPD、SOFA评分、APACHEⅡ评分、拔管前SBT次数、拔管前机械通气时间高于对照组,是二次气管插管的高危因素,而BMI、糖尿病、GCS评分、CRP、低蛋白血症、应用血管活性药物(应用时间>12 h)、应用镇静药物(应用时间>48 h)均无统计学差异,这和以前的临床报道有所不同[4-10]。仔细分析发现,本科自2012年来严格执行重症营养喂养流程、标准化拔管操作,基本在患者神志转清,循环稳定、基础疾病控制后才执行脱机拔管,再加上病例数较少,这些可能是导致部分指标统计无差异的原因。
纳入多因素二元logistic回归分析后发现:肌力下降、吸烟、高SOFA评分、高APACHEⅡ评分、拔管前SBT次数、拔管前机械通气时间是气管插管患者二次气管插管的独立危险因素。患者肌力下降,吸烟,自主咳嗽排痰能力减弱,相对吸痰次数增加,二次插管风险增加,这与 Salam等[11]及Tobin等[12]研究结果类似,SOFA评分、APACHEⅡ评分越高,提示患者器官功能不全,病情越危重,二次气管插管风险越大。SBT作为客观的评价方法能较准确地反映患者自主呼吸能力,能有效的指导临床医生对拔管前患者的情况进行相对全面评价。若患者需要进行多次SBT,提示该患者撤机拔管相对困难,说明患者仍然存在呼吸衰竭,拔管后二次插管风险增加。拔管前机械通气时间越长,越容易并发呼吸机相关性肺炎[13]、获得性肌无力[14],容易导致拔管失败,因此,对于机械通气较长患者脱机拔管前复查胸部影像学、感染指标及评估肌力情况相当重要。
目前拔管后48 h内再插管率是国内ICU的一个重要质控指标[15]。影响拔管后二次插管的因素众多,既包括患者自身因素,如年龄、吸烟情况、病情危重程度等;还包括治疗过程,如SBT次数、机械通气时间等。但随着临床治疗方式的改进及理念的不断更新,二次插管的部分危险因素可能不断消亡,新的危险因素不断被发现。对有二次插管危险因素的患者要密切观察、积极治疗,脱机拔管前复查相关指标及评估病情,因人而异采取预防措施,可减少二次插管发生。本研究存在很多局限:仅是回顾性、单中心研究,很多病例数据存在重要缺失,导致纳入研究的样本数量偏少,这样的剔除可能导致研究数据有偏倚;这些局限性可能对结论有一定影响,尚待设计全面的大样本多中心的研究来进一步证实。

