下斜肌后固定术在外斜V征中的应用
司明宇 邵新香 范可顺
作者单位:徐州市第一人民医院 徐州医科大学附属徐州市立医院 中国矿业大学附属医院眼科221001
外斜V征是垂直方向表现为非共同性的一种特殊类型外斜视,向上、向下25°注视斜视度相差大于15三棱镜度(Prism diopter,PD),其最常见的原因为下斜肌功能亢进(Inferior oblique muscle overacton,IOOA)。而最常采用的减弱下斜肌的治疗方法为下斜肌后徙术[1]、前转位术[2]、部分切除术等[3],这些术式对于伴有明显下斜肌功能亢进的外斜V征,可获得满意的效果。但是,这些常规的下斜肌减弱术治疗伴有轻中度下斜肌功能亢进的V型斜视时,有致术后下斜肌功能不足、V征过矫为A征的风险[3],但一直未引起大家重视。2018年,Yang等[4]报道了应用下斜肌后固定术(Inferior oblque belly transpositon,IOBT)成功治疗伴有轻中度IOOA的小角度垂直斜视病例,同时我们在临床工作中也发现IOBT术能够成功治疗伴有轻中度IOOA的外斜V征,同时避免了过矫为A征的风险。现报告如下。
1 对象与方法
1.1 对象
纳入标准:①年龄≥4岁,双眼矫正视力不低于0.4,能配合眼科专科检查;②向上、向下25°注视水平斜视度相差≥15 PD;③同时伴有双眼对称的轻中度IOOA(+1~+2)的外斜V征。
排除标准:①曾有下斜肌手术史;②伴有明显的上斜肌麻痹;③有眼球外伤致眼眶骨折、眼球运动受限;④双眼IOOA明显不对称,原在位垂直斜视度大于5 PD。
选择2018年1月至2020年4月在徐州市第一人民医院行双眼下斜肌后固定或者部分切除术的外斜V征患者40例,按照随机数字表法将患者随机分为IOBT术组和下斜肌部分切除术(Inferior oblique muscle myectomy,IOMYE)组。IOBT组20例,其中男10例,女10例,年龄4~12(8.3±2.5)岁,行双眼IOBT+水平斜视矫正术;IOMYE组20例(40眼),其中男11例,女9例,年龄4~13(8.2±2.2)岁,行双眼下斜肌部分切除+水平斜视矫正术。本研究通过了徐州市第一人民医院伦理委员会[批号:xyy11(2020)05]批准。所有患者监护人均签署了相关知情同意书,本研究遵循赫尔辛基宣言。
1.2 检查方法
1.2.1 斜视度检查 33 cm、5 m远处三棱镜交替遮盖试验行斜视度检查。被检查者注视5 m远处视标,检查其向上、向下25°注视斜视度,从而确定V值大小。
1.2.2 眼球旋转状态检查 通过检查眼底照相,测量黄斑视乳头夹角(Fovea-disc angle,FDA),即黄斑与视乳头中心连线与水平线所成角,客观评价眼球旋转状态[5]。
1.2.3 眼球运动检查 排除眼球运动障碍,有无A-V现象,确定下斜肌功能亢进分级+1级~+4级,下斜肌功能不足与此类似,分为-1级~-4级,即0级为下斜肌功能正常;向水平侧方注视,内转眼高约10°为下斜肌亢进+1级,约20°认为+2级,约30°认为+3级,40°及以上认为+4级;同样,向水平侧方注视,内转眼低约10°为下斜肌不足-1级,约20°认为-2级,约30°认为-3级,40°及以上认为-4级[6]。
所有患者手术前后水平斜视度(Horizontal deviation,HD)、V值、FDA值、IOA分级(包括下斜肌亢进及不足)等在相同设备、检查室条件下由相同的检查者完成,FDA值、IOA分级值取双眼数值之和除以2,检查前检查者对分组情况未知,分别记录手术前,手术后1周、1个月、6个月时HD、V值、FDA值、IOA分级值的大小,数据以术后6个月复诊时的检查值为最终值。所有数据均测量3次取平均值。
1.3 手术方法
1.3.1 下斜肌部分切除术 患者在全身麻醉下,于颞下方穹隆结膜行切口,钝性分离并暴露下斜肌肌腹,钳夹颞侧8~10 mm的下斜肌肌腹,切除钳夹的下斜肌肌腹,近端电凝止血并回纳下斜肌断端。
1.3.2 下斜肌后固定术 患者在全身麻醉下,于颞下穹窿结膜行切口,钝性分离并暴露下斜肌肌腹,自下斜肌止端12~14 mm肌腹处,用5-0不可吸收缝线将此处的肌腹缝合固定到下直肌颞侧缘后5 mm处,见图1。
1.3.3 水平斜视矫正原则 外直肌每后徙1 mm矫正3三棱镜度(Prism diopter,PD)(不超过8 mm),内直肌每后徙1 mm矫正4 PD(不超过6 mm),眼外肌每缩短1 mm矫正5 PD(不超过7 mm)水平斜视。
1.4 治愈标准
眼球运动协调,下斜肌功能亢进明显改善;V征改善且V值≤8 PD,无过矫为A征;水平斜视度≤±10 PD[7]。同时符合以上标准为治愈。
1.5 统计学方法
前瞻性研究。使用SPSS 22.0统计软件进行统计学分析。组内手术前后HD、V值、FDA值及IOA分级比较采用配对样本t检验,组间手术前与手术后6个月各参数变化差异比较采用独立样本t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组患者术前各指标比较
IOBT组和IOMYE组年龄、性别比例差异均无统计学意义(t=0.135,P=0.893;χ2=0.100,P=0.752)。术前HD、V值、FDA值、IOA分级的比较差异均无统计学意义(均P>0.05),见表1。

图1.下斜肌后固定术示意图(左眼)自下斜肌止端12~14 mm肌腹处,用5-0不可吸收缝线将此处的肌腹缝合固定到下直肌颞侧缘后5 mm处。TOIR,下直肌止端颞侧缘;IOBT,下斜肌后固定术Figure 1.Schematic diagram of inferior oblique muscle belly transposition (left eye).About 12-14 mm from the insertion of the inferior oblique muscle,the entire belly is fixed (by a 5-0 non-absorbable suture) to the sclera 5 mm behind the temporal insertion of the inferior rectus muscle.TOIR,temporal side of inferior rectus muscle; IOBT,inferior oblique muscle belly transposition.
2.2 2组术前及术后6个月各指标的变化
IOMYE组术后6个月HD、IOA、V值、FDA较术前明显减小,差异均有统计学意义(均P<0.05)。IOBT组术后6个月HD、IOA、V值都较术前减小,差异均有统计学意义(均P<0.05),但术后6个月FDA变化不明显,差异无统计学意义(t=1.313,P=0.205)。见表2。
2.3 2组组间术前与术后6个月各指标的变化值比较
2组手术前与术后6个月各参数变化值的比较可见,HD变化不明显(t=0.337,P=0.738),IOA、FDA、V值手术前后变化值的差异有统计学意义(均P<0.05),见表3。

表1.2 组手术前HD、V值、FDA值、IOA分级比较Table 1.The comparison of HD,V value,FDA value,IOA between the two groups

表2.2 组术前及术后6个月HD、V值、FDA值、IOA分级比较Table 2.Changes of HD,V pattern,FDA and IOA before and after operation in the two groups

表3.2 组术后6个月HD、V值、FDA值、IOA分级等变化的差值比较Table 3.Changes of HD,V pattern,FDA and IOA before and after operation in the both group
2.4 2组术后疗效比较
IOBT组17例(85%)治愈,IOMYE组14例(70%)治愈。IOMYE组术后1周IOA轻度不足(-1级)9例,IOA不足(-2级)2例;术后6个月IOA轻度不足(-1级)8例,术后V征过矫为A征6例(未愈合的病例),此6例中有明显下颌内收异常头位的有2例,1例再次住院行手术治疗,另1例拒绝再行手术治疗,IOMYE组典型患者的检查见图2─4。IOBT组术后无过矫为A征现象,无IOA不足现象,疗效好。在3例未治愈患者中,2例仍有双侧+1级IOOA且术后V值大于10 PD;另1例未愈为水平斜视-15 PD(大于-10 PD)。IOBT组典型患者的检查见图5─7。
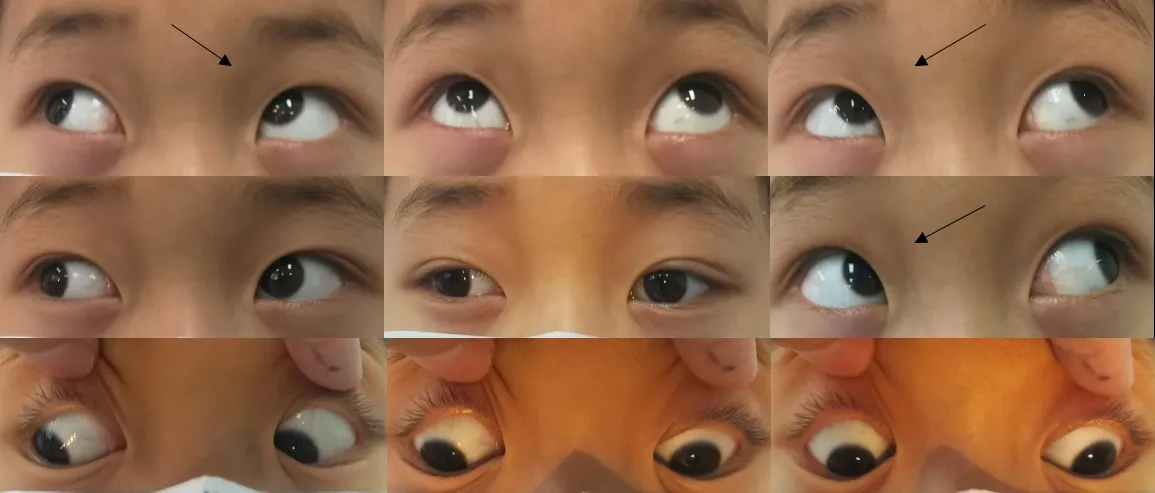
图2.IOMYE组伴轻中度下斜肌亢进患者术前眼位照片(病例1)轻中度下斜肌功能亢进(箭头所示)Figure 2.Preoperative images of a patient with mild-to-moderate inferior oblique overaction who underwent IOMYE (case 1).Mild-to-moderate inferior oblique overaction is indicated by the arrow.IOMYE,inferior oblique muscle myectomy.

图3.IOMYE组伴轻中度下斜肌亢进患者术后眼位照片(病例1)轻度下斜肌功能不足(箭头所示),V征过矫为A征(上方注视+5 PD内斜,下方注视-15 PD外斜)Figure 3.Postoperative images of the patient with mild-to-moderate inferior oblique overaction who underwent IOMYE (case 1).As indicated by the arrow,IOMYE causes mild inferior oblique underaction.The V pattern was overcorrected as an A pattern (5 PD esotropia in upgaze,15 PD exotropia in downgaze).IOMYE, inferior oblique muscle myectomy.PD,prism diopter.

图4 IOMYE组患者手术前后眼底照片(病例1)A、B:手术前右眼、左眼的眼底照;C、D:手术后右眼、左眼眼底照。手术后眼球有明显内旋转变化Figure 4.Pre-and post-operative funfus photographs of the patient who underwent IOMYE (case 1).A,B:Fundus photographs of the right and left eye before operation.C,D:Fundus photographs of the right and left eye after operation.As can be seen from the picture,the inward rotation of the eye occurs after operation.IOMYE,inferior oblique muscle myectomy.
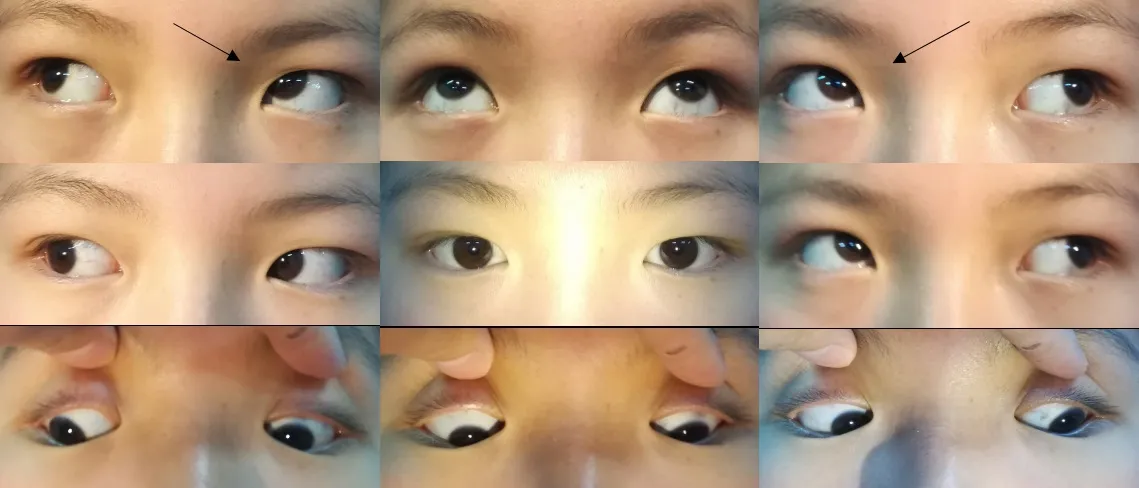
图5.IOBT组伴轻中度下斜肌亢进患者的术前眼位照片(病例2)轻中度下斜肌功能亢进(箭头所示)Figure 5.Preoperative images of a patient with mild-to-moderate inferior oblique overaction who underwent IOBT (case 2).Mild-to-moderate inferior oblique overaction is indicated by the arrow.IOBT,inferior oblique belly transposition.

图6.IOBT组伴轻中度下斜肌亢进患者的术后眼位照片(病例2)轻中度下斜肌功能亢进明显改善(箭头所示)Figure 6.Postoperative images of the patient with mild-to-moderate inferior oblique overaction who underwent IOBT (case 2).As indicated by the arrow,mild to moderate oblique overaction is significantly improved.IOBT,inferior oblique belly transposition.
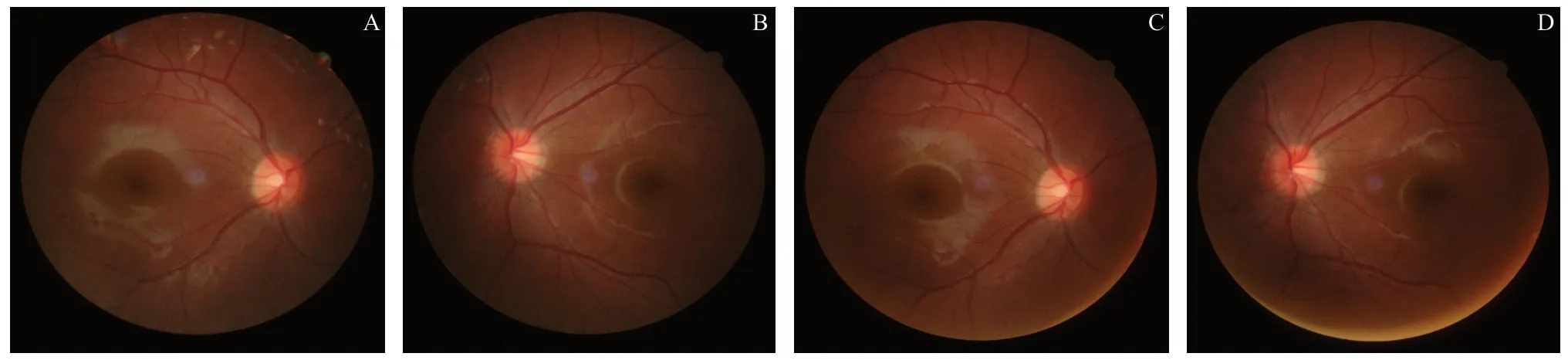
图7.IOBT组该例患者手术前后眼底照片(病例2)A、B:手术前右眼、左眼的眼底照;C、D:手术后右眼、左眼眼底照。手术后眼球旋转状态无明显变化Figure 7.Pre-and postoperative fundus photographs of the patient who underwent IOBT (case 2).A,B:Fundus photographs of the right and left eyes before the operation.C,D:Fundus photographs of the right and left eyes after the operation.According to the diagram,there is no obvious change in the state of eye rotation after the operation.IOBT,inferior oblique belly transposition.
3 讨论
对于不伴有IOOA的V型斜视,行眼外直肌移位术可改善V征[8],同时,随着水平斜视的矫正,融合功能的改善,A-V现象也能改善[9],但对于伴有IOOA的V型斜视,眼外直肌移位术并不能充分减弱下斜肌功能亢进和有效地矫正V征[10]。伴有IOOA的V型斜视仍需采用减弱下斜肌的方法来治疗V征,有明显IOOA(+3~~+4)的V型斜视行传统的下斜肌减弱术(后徙、前转位、部分切除术等)能获得满意的效果;但伴有轻中度下斜肌亢进(+1~+2)的V型斜视行上述常规的术式则有发生术后V征过矫为A征的风险,但临床医师一直未予重视。有学者提出了行下斜肌分级后徙或前转位手术治疗不同亢进程度的IOOA[1,2]。但总的来说,下斜肌后徙术操作相对复杂,对于初学者来说,下斜肌止端不易暴露,有巩膜穿孔、损伤涡静脉等[11]风险;行下斜肌前转位术还有发生抗上转综合征[12-14]、粘连综合征[15]的风险;而下斜肌部分切除术后因下斜肌断端完全游离,其术后效果有一定的不确定性,有的因下斜肌断端不恰当地附着眼球而致下斜肌功能亢进复发[11],也有出现术后下斜肌功能不足等情况[3]。
近来,Yang等[4]应用了IOBT术治疗伴有轻中度IOOA的小度数垂直斜视患者(小于5 PD),获得了满意效果,轻中度下斜肌功能亢进得到有效的减弱。本研究采用前瞻性研究方法,探讨了IOBT术对伴有轻中度IOOA(+1~+2)的外斜V征的治疗效果,同时与我们单位最常采用的下斜肌减弱方法即下斜肌部分切除术进行比较分析。
本研究中,手术前2组HD、V值、FDA值、IOA分级比较差异无统计学意义,IOBT组17例(85%)治愈,有1例水平斜视欠矫(-15 PD),2例V征欠矫(V值为10 PD);IOMYE组14例(70%)治愈,术后6个月IOA轻度不足(-1级)8例,术后V征过矫为A征6例(未愈合的病例)。IOBT术减弱下斜肌亢进的作用不如IOMYE强,但对于轻中度下斜肌亢进更有优越性,能安全、有效地减弱+1~+2级亢进的下斜肌功能,明显改善V征,且不会造成术后下斜肌功能不足及术后过矫为A征。
2015年,Tomarchio等[16]首先报道了下斜肌赤道部巩膜锚定术治疗伴有下斜肌亢进的V征和先天性内斜视,其同样在不离断下斜肌止端肌腱的情况下,将下斜肌固定于Gobin点(外直肌止端后5 mm、下方5 mm处),产生减弱下斜肌、矫正V征的作用。最近,Yang等[4]也在不离断下斜肌肌腱的情况下,自下斜肌止端11~12 mm处将下斜肌肌腹缝合固定于下直肌颞侧止端后5 mm处,有效地减弱了轻中度下斜肌亢进,改善了因垂直斜视引起的歪头症状。冉敏等[17]也描述了同样的手术应用,成功治疗了轻中度V征7例,并将此术式称为IOBT。本研究采用与Yang等[4]同样的术式,并与下斜肌部分切除术进行对比研究,发现IOBT可安全有效减弱轻中度下斜肌功能亢进,且不会像下斜肌部分切除术(IOMYE)那样引起术后下斜肌功能不足,导致V征过矫为A征。同时我们也发现IOBT对眼球旋转无明显的改变作用,与冉敏等[17]认为IOBT可轻微改善眼球外旋状态的结论有所差异。
IOBT的作用机制与Tomarchio等[16]提出的下斜肌Gobin点锚定术相似,都是在不离断下斜肌止端肌腱的情况下,将下斜肌固定到特定的巩膜处,然而固定点选取有所不同。Tomarchio选取的Gobin点(外直肌后5 mm、下方5 mm处)固定,为眼球赤道位置(角膜缘到眼球赤道的距离=π眼球直径/4-角膜直径/2,按照正常眼球的眼球直径为24 mm、角膜直径为12 mm计算,角膜缘到眼球赤道的距离≈13 mm),其固定缝合位置更靠下斜肌颞侧,术后固定点的鼻侧下斜肌(真正功能区)较IOBT更靠近赤道前,下斜肌与视轴夹角变大,功能矢量发生改变,下斜肌本身的功能得到减弱,同时还有类似前转位的效果。而IOBT固定点在离下斜肌止端12~14 mm处,更靠近下直肌颞侧缘,有类似眼外肌后固定的效果,术后下斜肌与视轴的夹角基本没有改变,只是有效功能止点前移,力臂减小、力矩也减小了[17],但并没有Gobin点固定术改变作用强[16]。同时因下斜肌实际位置、长度未变,故对眼球的旋转影响不明显。另一种解释认为,眼外肌Pulley结构为功能辅助起点[17],下斜肌的Pulley结构位于下斜肌与下直肌相交处颞侧的纤维筋膜组织[18],行IOBT后下斜肌的Pulley功能受到影响[19],下斜肌肌力减弱。我们同时认为固定点若越靠近赤道前,减弱作用会增强,但也有发生抗上转综合征的风险。回忆手术过程,IOBT组2例未治愈患者可能与缝合固定结滑松,致下斜肌肌腹没有真正锚定,没有形成真正的新的功能止点有关。
本研究也存在一些不足,如手术者非同一医师;V征测量时向上、向下25°注视时没有精确的角度确定,存在一定的误差;随访时间不够长;没有观察研究者的立体视功能变化等。
综上所述,IOBT术可安全、有效地治疗轻中度下斜肌亢进、无明显外旋的V征,且不会引起下斜肌功能不足、V征过矫为A征等,是传统下斜肌减弱术的完美补充。
利益冲突申明本研究无任何利益冲突
作者贡献声明司明宇:收集数据;参与手术、选题、设计及资料的分析和解释;撰写论文;根据编辑部的修改意见进行修改。邵新香:参与手术、选题、设计和修改论文的结果、结论;根据编辑部的修改意见进行修改。范可顺:参与选题、设计、资料的分析和解释;修改论文中关键性结果、结论

