改良Stoppa切口入路与髂腹股沟入路在骨盆髋臼骨折手术中的应用比较
邵东伟
(商丘市第一人民医院 骨二科,河南 商丘 476100)
骨盆髋臼骨折是骨科常见的疾病,多为高能量损伤,需进行外科手术治疗,目的在于复位骨折解剖部位,保持关节面平整,促进早期关节功能恢复,减少术后并发症发生[1]。切开复位固定术是治疗骨盆髋臼骨折的常用术式,但如何选择正确的入路方式,以减少手术创伤,降低术后并发症发生率尤为关键。髂腹股沟入路是传统的入路方式,能够将骨折部位充分显露,但该入路方式创伤性较大,且对操作者要求较高,而改良Stoppa切口入路具有创伤小、操作简便、术野清晰等特点,但目前临床中针对上述两种入路方式的应用效果及安全性仍有一定争议[2-3]。故本研究进一步比较改良Stoppa切口入路与髂腹股沟入路在骨盆髋臼骨折手术中的应用效果,以期为临床手术入路的选择提供参考。
1 资料与方法
1.1 一般资料回顾性分析2017年1月至2019年4月商丘市第一人民医院收治的60例骨盆髋臼骨折患者的完整临床资料,根据手术入路方式将其分为两组,各30例。对照组:男18例,女12例;年龄20~55岁,平均(35.67±5.64)岁;交通伤20例,重物砸伤5例,坠落伤5例。观察组:男19例,女11例;年龄21~55岁,平均(35.81±5.67)岁;交通伤22例,重物砸伤3例,坠落伤5例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究获得商丘市第一人民医院医学伦理委员会审核批准。
1.2 入选标准
1.2.1纳入标准 (1)经X线及CT诊断确诊;(2)骨折时间<2周;(3)临床资料完整;(4)完成术后6个月随访。
1.2.2排除标准 (1)受伤时间>2周;(2)先天性骨不全、骨肿瘤等疾病诱发的病理性骨折;(3)精神异常,认知能力差;(4)合并严重心、肺器官功能异常;(5)合并代谢性疾病。
1.3 方法
1.3.1常规治疗 所有患者入院后均及时接受常规清创、缝合、抗休克、抗感染治疗等,均接受骨牵引及外固定支架进行骨折复位,以达到有效稳定患者病情的目的。
1.3.2观察组 接受改良Stoppa切口入路。患者取平卧位,全麻,于脐下至耻骨联合上方做一纵行切口,逐层剥离组织,沿着腹白线纵行切开腹直肌,将两侧腹直肌向两侧进行牵引以暴露手术视野,使用生理盐水纱布将腹膜外膀胱等盆腔器官拉向后方,将耻骨联合至骶髂关节的小盆骨上缘显露,以清晰观察骨折端,针对出现移位及分离的骨折,采用克氏针、双螺钉及牵引等技术进行骨折复位。在入路过程中寻找横跨耻骨上端处的“死亡冠”,并及时进行结扎处理。术中应注重对神经及血管的保护。术后对患者实施常规抗感染、抗血栓治疗,术后进行为期6个月的跟踪随访。
1.3.3对照组 接受髂腹股沟入路。患者取平卧位,全麻,于髂嵴前2/3沿着髂前上棘、腹股沟韧带至耻骨联合上方位置做一切口,逐层剥离组织,将骶髂关节前方充分暴露,钝性分离圆韧带、精索、腹股沟神经组织,并将耻骨联合上方联合肌腱及腹直肌鞘切断,将牵引带于腹股沟下穿过髂腰肌和股神经束,并使用牵引带将内侧股动脉及淋巴管牵开,将髂骨翼、髋臼前柱及耻骨支等充分显露,以探查具体骨折情况,而后进行骨折固定及术后处理,固定方法及术毕处理方式均同观察组。术后对患者实施常规抗感染、抗血栓治疗,术后进行为期6个月的跟踪随访。
1.4 观察指标
1.4.1手术相关指标及住院时间 记录两组术中出血量、手术时间、切口长度及住院时间。
1.4.2骨折复位效果 采用Matta影像学评定标准对两组患者术后骨折复位情况进行评价。优:骨块分离距离在4 mm以下。良:骨块分离距离在4~10 mm。可:骨块分离距离在11~20 mm。差:骨块分离距离在20 mm以上。
1.4.3术后并发症 包括切口感染、腹股沟疝、深静脉血栓及股外侧皮神经麻痹等。

2 结果
2.1 手术相关指标及住院时间与对照组相比,观察组术中出血量低,手术时间、切口长度及住院时间短,差异有统计学意义(P<0.05)。见表1。
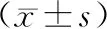
表1 两组患者手术相关指标及住院时间对比
2.2 骨折复位效果两组术后骨折复位优良率比较,差异无统计学意义(P>0.05)。见表2。

表2 两组患者术后骨折复位效果对比[ n(%)]
2.3 并发症对照组发生3例切口感染、1例腹股沟疝、2例深静脉血栓、2例股外侧神经麻痹,并发症发生率为26.67%(8/30);观察组发生1例切口感染、1例深静脉血栓,并发症发生率为6.67%(2/30)。观察组术后并发症发生率低于对照组,差异有统计学意义(P<0.05)。
3 讨论
随着现代社会不断发展与进步,高空坠落及交通事故等意外造成的骨盆髋臼骨折高能量损伤性疾病发生率不断增加,严重影响患者的生活质量。髋臼解剖关系较为复杂,其周围伴有重要的血管及神经组织,血供较为丰富,在损伤后会造成大量出血[4-5]。因此在该部位手术治疗过程中,选择适宜的入路方式,以减低对髋臼解剖位的损伤,降低术后并发症风险有重要意义。
目前临床治疗骨盆髋臼骨折的术式较多,包括传统的髂腹股沟入路、改良Stoppa切口入路及联合入路等,其中以髂腹股沟入路、改良Stoppa切口入路应用较为广泛,两种均为前方入路。髂腹股沟入路可治疗前壁、前柱及耻骨高位骨折,但该手术切口较长,且术中需解剖患者股外侧皮神经、股神经、精索及子宫圆韧带等诸多重要结构,创伤较大,术中易造成髋臼周围组织神经组织及血管的损伤,且在四边体骨折部位无法直视,难以将“死亡冠”充分显露,增加术后深静脉血栓发生风险[6-8]。此外该手术操作复杂,由前至后完成,导致骨折部位固定困难,不利于患者骨折部位恢复。改良Stoppa入路手术在原有的Stoppa入路方式上进行了改良,具有创伤小、易恢复、并发症少等特点,主要通过下腹中线作为切入口,不需将神经血管束及股骨沟韧带等重要组织暴露,且术中对软组织影响较小,利于增加手术视野,将骨折部位及“死亡冠”血管清晰地暴露出来,不仅能够减少术中对骨折周围神经的损伤,降低术后并发症发生率,且利于减低术中出血量,减少对机体的损伤[9-10]。本研究结果显示,对照组手术相关指标优于对照组,住院时间短于对照组,并发症发生率低于对照组,表明与传统的髂腹股沟入路方式相比,改良Stoppa入路手术时间短,术中出血量少,对机体损伤较小,且可预防术后并发症的发生,促进骨盆髋臼骨折患者术后身体功能恢复。
综上所述,针对骨盆髋臼骨折患者给予其改良Stoppa切口入路与髂腹股沟入路手术治疗效果相当,但改良Stoppa切口入路创伤小,可减少术中出血量,缩短手术时间,降低术后并发症发生率。

