翼点锁孔显微手术治疗儿童外侧裂区蛛网膜囊肿临床观察
李天豪 张 鹏 孙红卫 闫东明 郭社卫 赵培超 刘学友 王蒙蒙 罗玉茹
郑州大学第一附属医院,河南 郑州 450052
颅内蛛网膜囊肿是蛛网膜包围类脑脊液液体所形成的囊腔,是蛛网膜内良性病变,约占颅内占位性病变的1%,儿童最为常见[1]。儿童外侧裂蛛网膜囊肿通常被称为颞叶或颅中窝蛛网膜囊肿,该部位囊肿常合并额颞叶发育不全。常有头痛、癫痫发作、轻偏瘫、局部颅骨膨隆等临床症状。目前对于儿童外侧裂蛛网膜囊肿的手术的适应证及手术方式的选择颇有争议[2],与囊肿相关且症状持续出现的患者,可考虑手术治疗。本文探讨采用经翼点锁孔显微手术行儿童侧裂区蛛网膜囊肿内侧壁-脑池造瘘的临床效果。
1 资料与方法
1.1一般资料选取2016-03―2019-03郑州大学第一附属医院收治的25例患者,男18例,女7例,男:女为2.57:1。年龄8个月~14岁,平均5.8岁。囊肿位于左侧16例,右侧9例。头痛9例,头痛伴呕吐2例,癫痫5例,局部颅骨膨隆4例,头痛伴呕吐2例,对侧肢体无力1例,查头颅CT偶然发现2例。25例患者临床资料见表1。
1.2影像学检查本组患者术前均行头颅MRI或CT检查。MRI检查表现为侧裂区长T1、长T2信号,与脑脊液信号一致,边界清晰,增强囊壁无强化。CT扫描表现为与脑脊液等密度、边界清楚的占位病变,常见局部颅骨变薄、膨隆。大多有明显占位效应,16例伴有不同程度的中线移位。根据Galassi蛛网膜囊肿CT分型[3],大型20例,中型5例。
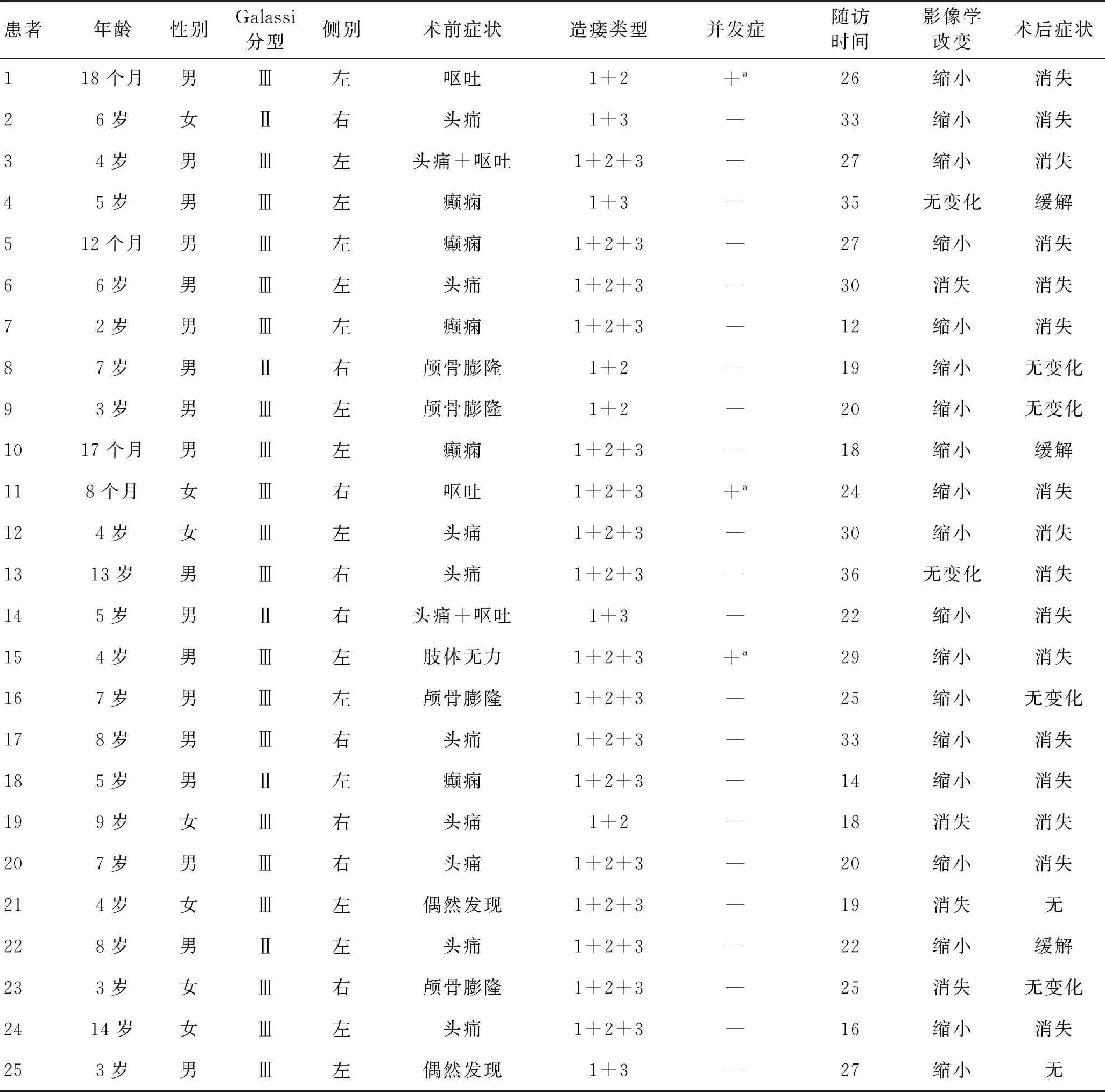
表1 25例患者临床资料
1.3手术方法全麻,仰卧位,头稍后仰并向对侧偏30°~60°,必要时患侧肩下放肩垫。鬓角前发际内做一弧形切口,长约6 cm,上缘齐鬓角,下缘至颧弓上缘约1 cm。该切口处有面神经的颞颧支经过颧弓中段的表面向眉弓外侧走行,支配眶额肌。切开皮肤后,从颞肌筋膜浅层下分离。额骨颧突后方1.5 cm处切开颞肌筋膜浅层,并将其和皮瓣一起牵开,以保护面神经的颞颧支。于额骨颧突和颧弓上缘的内侧切开颞肌筋膜深层,钝性剥离并牵开颞肌,暴露翼点。钻1孔,铣刀形成直径约3 cm的类圆形骨窗。骨窗尽量向蝶骨嵴方向靠近,勿需过度咬除蝶骨嵴。孤形剪开硬脑膜,尽可能保护蛛网膜外侧壁,避免蛛网膜与硬膜过多分离。小心线性剪开蛛网膜外侧壁1~2 cm,显微镜下进行囊肿内侧壁与颈动脉池、鞍上池及基底池造瘘,本组均行基底池联合1个以上其他脑池造瘘,且基底池造瘘口直径均>1 cm(图1)。严密缝合硬膜(将囊肿外侧壁与硬膜一并缝合)。复位并固定骨瓣,缝合颞肌筋膜及帽状腱膜,可吸收线皮内缝合头皮。
2 结果
本组25例患者住院时间5~14 d,平均8.2 d。术后无症状加重和死亡,19症状性蛛网膜囊肿患者症状均改善,4例局部颅骨膨隆者2例CT偶然发现者无变化。本组患者手术切口均愈合良好,无切口感染及脑脊液漏。本组患者均得到随访1~3 a,平均1.8 a。9例头痛患儿8例症状均完全消失,1例缓解;5例癫痫患儿3例未再出现癫痫发作,2例发作次数减少。其中1例已停药,2例已减量口服。1例肢体无力患者肌力恢复正常。4例颅骨膨隆及2例偶然发现者无新出症状。随访中本组患者均行头颅MRI或CT检查,22例(88%)囊肿消失或缩小,3例(12%)无明显变化(图1)。3例(12%)出现无症状性硬膜下积液。
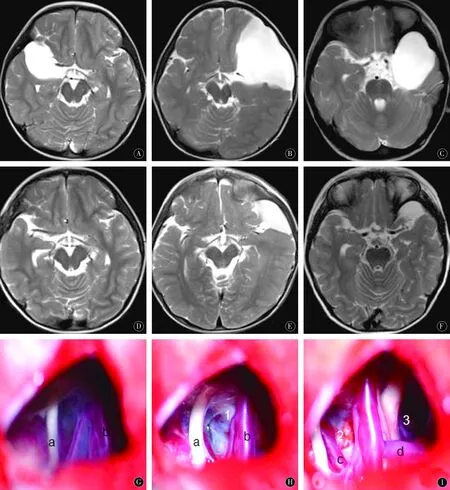
图1 A~B:术前MRI;D~F:术后6个月;G:造瘘前;H:1为颈动脉池瘘口;I:2为基底池瘘口;3为鞍上池瘘口;G~I:a动眼神经,b颈内动脉,c基底动脉,d大脑前动脉Figure 1 A-B:Preoperative MRI;D-F:Six months after the operation;G:Pre-operation of ostomy;the number 1 of H is the fistulae of internal carotid cistern,the number 2 of I is the fistulae of basilar cistern,the number 3 is the fistulae of suprasellar cistern;G-I:a:oculomotor nerve;b:internal carotid artery;c:basilar artery;d:anterior cerebral artery
3 讨论
颅内蛛网膜囊肿可见于任何年龄,儿童颅内蛛网膜囊肿的患病率约2.6%。其中10岁以下男性儿童最为多见,男女之比约为2:1[5-6]。其自然病史不详,部分患者出现头痛、癫痫、颅骨膨隆等症状,也有部分患者终生无任何症状[7]。儿童蛛网膜囊肿多为先天性所致。对于颅内蛛网膜囊肿的发生机制尚存在争议。目前比较认同的形成机制:(1)蛛网膜囊肿是由软脑膜发育异常引起的。蛛网膜下腔是由疏松的原始间质细胞外腔的扩张而形成的,其在胎儿时期就包裹着神经管。外层细胞形成蛛网膜网,内层为软脑膜,其空间被细小的小梁所填满。(2)以上两层细胞的异常分裂和脑脊液的截流导致蛛网膜囊肿的发生,其好发于蛛网膜组织较丰富的部位,并使其扩张。大部分蛛网膜囊肿位于幕上,50%位于颅中窝区,但也可能位于四叠体池(5%~10%)、鞍上池(5%~10%)、脑凸面(5%)或后颅窝(5%~10%)[2,7,9]。儿童颅内蛛网膜囊肿出现症状,往往是由于囊肿的生长,其潜在的机制尚不清楚,其可能机制:(1)囊壁细胞分泌活性液体、形成渗透梯度后的扩张和单向阀机制;(2)囊肿的生长可通过颅内压升高和或周围脑结构的压迫(包括脑脊液流动通路)导致临床症状;(3)囊肿破裂或出血后也可能突然出现症状。对于囊肿生长和囊肿破裂/出血这两种情况,症状类型和严重程度往往取决于囊肿的位置[9]。儿童侧裂区蛛网膜囊肿最常见的症状:多数儿童患者无明显症状,因发现额颞部颅骨膨隆畸形,查头颅CT或MRI予以确诊;常见症状为头痛,通常表现为单侧,以眶上或颞区的疼痛最典型;另一常见症状为癫痫(25%);部分患者出现局灶性神经功能障碍,单侧肢无力所致的轻瘫;极少数患儿以生长发育迟缓为首发症状[10]。
外侧裂蛛网膜囊肿通常被称为颞叶或颅中窝蛛网膜囊肿[5,16]。对于儿童外侧裂区蛛网膜囊肿的治疗方案仍无统一的标准。该部位蛛网膜囊肿一旦确诊,且有相关临床症状,多推荐外科手术治疗,早期手术利于脑组织生长发育。因该病常伴有额、颞叶发育不全,认为如反复出现头痛、癫痫发作、轻偏瘫等症状均可考虑手术;单纯局部颅骨膨隆、骨质变薄提示囊肿局部压迫颅骨,必然也压迫脑组织;无症状但影像学可见占位效应如脑室受压、中线结构移位亦可考虑手术。一般认为对于囊肿破裂伴有硬膜下积液或血肿,引起颅内压增高,或影像学表现中线移位时可考虑积极手术治疗[11]。根据Galassi CT分型,大中型囊肿需要手术,小型无明显占位效应,建议随访[3]。无症状者、无颅内压增高、无局部神经功能缺损或影像学无占位效应者可暂不进行手术。
显微镜或内镜行囊肿内侧壁-脑池造瘘和囊肿腹腔分流术是目前使用最广泛的治疗方法[12-13,15]。囊肿-腹腔分流术相对简单易行,但也有过度引流和分流管相关并发症的风险,如脑组织复位堵塞分流管、感染等[14,17,20]。部分学者认为,大部分切除囊壁,可减少或消除囊壁细胞的分泌作用。显微镜或内镜下切除部分蛛网膜囊肿壁,同时将囊腔与脑底蛛网膜池如颈动脉池、视交叉池打通,使囊腔与脑脊液之间循环交通。一般认为以沟通基底池为主[15,18-19,21]。SHIGEMORI等[11]则不主张切除囊肿壁,而是线形切开囊肿外侧壁3~4 cm,造瘘使内侧壁与脑池沟通,最后将囊肿外侧壁缝合,可避免硬膜下积液或血肿形成,手术效果良好。AZAB等[16]认为外耳道前2 cm,颧弓上3~4 cm内镜锁孔开窗进行囊肿-脑池造瘘术,可以避免开颅或分流所致的并发症,但术中容易损伤并行的神经和血管,应注意妥善保护。DI ROCCO等[22]认为内镜治疗儿童外侧裂区蛛网膜囊肿存在局限性,由于膜局部增厚和不透明,基底池的定位和打开更加困难,另外有部分患儿术后2 a内再次出现症状。在重做内镜探查时,发现造瘘口闭合。且内镜在同一轴线操作,很难像显微镜一样可以更更好的双手配合并进行牵引、剪开等操作。MOHSIN等[23]研究发现,对于儿童蛛网膜囊肿显微开颅、内镜和分流手术的临床效果无显著差异。本组利用翼点锁孔入路显微镜下囊肿内侧壁-脑池造瘘术治疗儿童外侧裂区蛛网膜囊肿,开颅创伤微小。术中勿需切除囊肿外侧壁,注意避免或减少囊肿外侧壁与硬膜的分离,务必将囊肿内侧壁与基底池及1个以上其他脑池充分造瘘沟通,取得了较好的疗效。本研究认为翼点锁孔入路显微操作直接、方便,手术耗时短,硬膜下血肿、积液等并发症少,是治疗儿童外侧裂区蛛网膜囊肿的一种安全有效的方法。

