血液成分输注临床路径应用效果分析*
——姚文娟 周 军
临床路径是国家卫健委倡导的一种医疗模式。中国输血协会临床输血学专业委员会将血液成分输注与临床路径工作相结合,推出了《血液成分输注临床路径专家共识(2018)》[1],但路径实用性有待验证。对此,十堰市人民医院选取血液科进行试用,现报告如下。
1 资料与方法
该院于2019年5月-6月组织专家和血液科医护人员对《血液成分输注临床路径专家共识(2018)》进行学习、培训与本土化修订,于7月1日起正式在血液科试点,总结经验后再推广至全院。
1.1 病例选择与排除标准
纳入标准:2019年1月1日-12月31日在血液科住院期间进行输血治疗(输红细胞、血小板)的出院患者,共计513例。纳入511例,排除2例。
排除标准:(1)实施血液成分输注临床路径发生变异,如存在疑难血型鉴定、疑难交叉配血需进行特殊试验和处理,短时间内无法完成本次输血申请;(2)发生严重输血不良反应,需中断输血,进行抢救治疗;(3)患者输血前突发高热、死亡、自动出院,无法完成输注,路径执行不完整。共排除2例患者,1例为疑难交叉配血患者,1例为输血前突发高热患者。
1.2 调查方法
对符合纳入标准病例进行分组,2019年1月1日-6月30日住院期间进行输血治疗的出院患者为对照组,2019年7月1日-12月31日住院期间进行输血治疗的出院患者为路径组。患者多次输血按每输血1次计1人次进行统计。对照组265例,输血866人次,例均输血3.27次;路径组246例,输血746人次,例均输血3.03次。同时,对32名血液科医护人员和临床路径管理人员进行问卷调查,内容为输血临床路径满意度。
1.3 统计方法
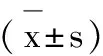
2 结果与分析
2.1 输血治疗用时及费用
路径组输血治疗全过程用时(15.9±2.1)h,等候输血医嘱执行时长(2.54±0.78)h,医嘱执行到取血时长(7.4±2.1)h,例均输血费用(1 233.88±146.18)元,与对照组比较,P均<0.05,有统计学差异。见表1。
血液成分输注各环节用时缩短,说明实施输血临床路径后,输血各环节工作医护技相互协作、衔接有序;医护患之间用血沟通内容清晰、目的明确,提升了用血效率;护士对患者输血过程中的症状观察更加细致、全面,输血护理操作规范、准确。例均输血费用下降,是由于例均输血次数下降, 说明医师更加重视输血前评估和输血后疗效评价,合理用血评估能力得到提升。
同时,路径组平均住院日(9.72±2.33)天,与对照组比较,P>0.05, 无统计学差异,说明单独实施输血临床路径对缩短住院日作用不大。
2.2 输血质量指标监测结果
由表2可知,路径组输血记录规范合格率98.52%,用血合理性评估合格率95.89%,与对照组相比,P均<0.05。这说明通过输血临床路径培训,临床医师更加重视输血前评估和输血后疗效评价,对患者病情评估更加谨慎,输血记录内容更加翔实、全面,合理用血理念得以落实,患者输血诊疗质量全面提升。
路径组输血申请单填写合格率98.39%,输血知情同意书签订合格率99.59%,与对照组相比,P均>0.05,无统计学差异。这是因为该院输血管理信息系统与电子病历信息系统实行信息共享,输血申请单和输血知情同意书信息自动生成,并对输血感染筛查情况进行监控提示。信息系统对临床路径实施质量有一定保障作用,强化了输血医师对基本输血制度的执行,较好地规范了医师行为。
2.3 血液成分输注临床路径使用满意度
从表3来看,医护人员和路径管理人员对血液成分输注临床路径内容完整性、流程合理性、诊疗规范性、实用性以及与病种临床路径兼容性比较满意,认为血液成分输注临床路径对规范医疗行为、保障医疗安全、改善医疗质量有积极作用,对医护原有工作模式、工作量影响有限,对缩短住院日无贡献。
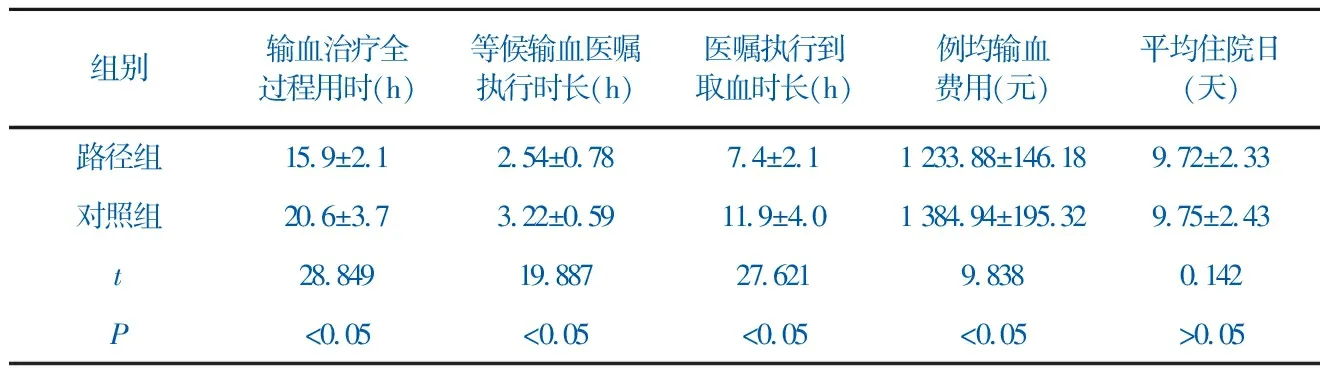
表1 输血治疗用时及费用比较
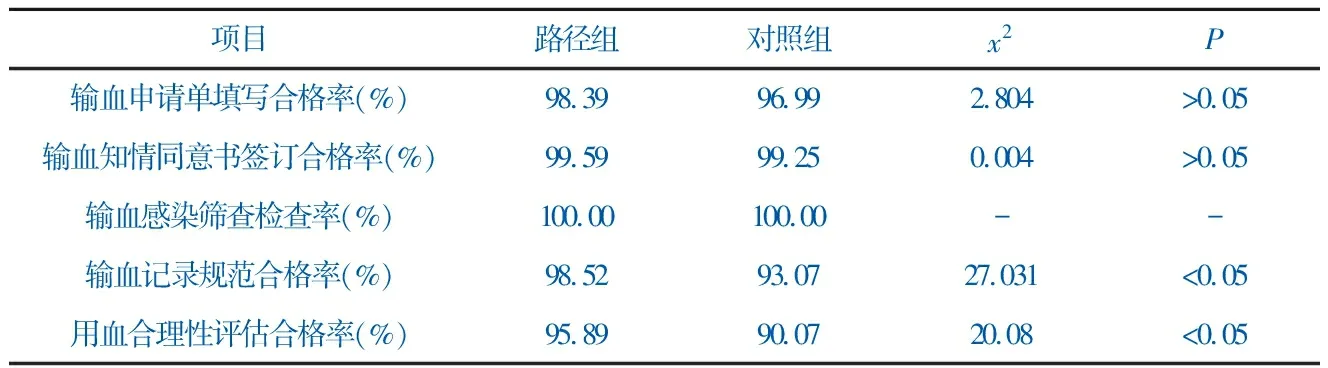
表2 输血质量指标监测结果
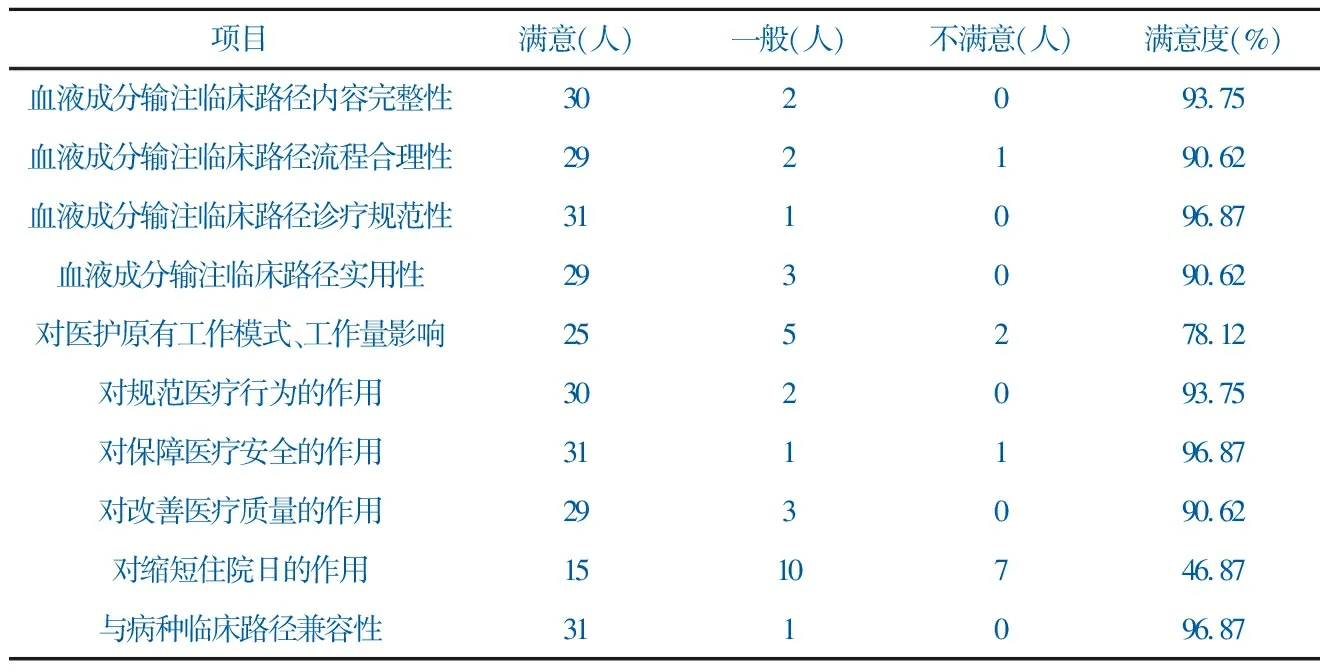
表3 血液成分输注临床路径使用满意度
3 讨论
3.1 血液成分输注临床路径科学合理
临床路径是针对某一疾病建立的一套标准化治疗模式与程序,是以循证医学证据和临床指南为指导来管理疾病的方法[2]。输血作为临床治疗的一种重要手段[3],制定血液成分输注临床路径,规范临床输血工作十分必要。血液成分输注临床路径以《临床输血技术规范》为指南,结合《内科学》《儿科学》《临床输血学检验》教材,经临床输血专家研讨制定,按照临床输血前、中、后的主要工作内容,以医嘱为主线,制定输血全程医护工作表单,并充实和细化了疾病输血诊疗内容,符合输血诊疗规范,具有一定科学性、合理性。
3.2 血液成分输注临床路径实用性强
该院以《血液成分输注临床路径专家共识(2018)》为蓝本,本着规范诊疗、安全实用、省时增效的指导方针,结合工作实际,制定输血诊疗处置流程,包括输血前评估、输血告知、输血医嘱、输血操作、输血不良反应处置预案、输血后疗效评价、输血医护文书等,使输血各环节相互衔接,医护技人员主动有序配合,减少了对患者其他诊疗工作的影响,形成了本土化输血临床路径。临床医护人员对输血临床路径内容完整性、流程合理性、诊疗规范性、实用性以及与病种临床路径兼容性满意度评价均在90%以上,说明路径医护认可度较高、实用性强、易推广。
3.3 促进输血质量持续改进
临床路径管理的优势并不是降低医疗费用,而是持续改进医疗质量[4]。 血液成分输注临床路径源于临床输血诊疗工作标准化诊疗流程,目的是规范医师诊疗行为。血液成分输注临床路径作为输血诊疗过程标准化的质量管理工具,有助于推进输血工作规范化,使输血服务趋于专业化、精细化、程序化、同质化。同时,在实施该路径时,要注重过程管理和环节质量控制,针对不足或问题按照PDCA循环对文本设计、诊疗流程等进行不断修订与完善,以促进输血质量持续改进[5]。
3.4 应注意问题
3.4.1 要重视医护教育培训 培训可促进临床路径执行和提高路径实施效果[6]。临床一线的医护人员是实施临床路径的主体,其对单病种临床路径应用较多,但对血液成分输注临床路径认可度有限。因此,在实施路径前,要针对医护人员关心的问题进行统一培训,结合实际操作讲解路径要点、流程和输血相关质量控制以及日常输血诊疗记录规范,提高医护认知水平,引导其按路径规范操作执行。
3.4.2 要重视与病种临床路径(或诊疗方案)的融合 临床路径的顺利实施和管理价值的体现依赖于医护人员能够接收并按路径引导诊疗,主动应用路径进行质控[7]。因此,不能将血液成分输注临床路径与病种临床路径割裂,要主动邀请医护人员对血液成分输注临床路径进行本土化改造,结合临床输血工作实际,将该路径融入病种临床路径(或诊疗方案),尽量减少医护工作环节和工作量。在患者入院病情评估环节增加输血前评估,完善输血前相关检查,对患者贫血原因明确的不再进行贫血诊疗检查,将该临床路径文本与病种医嘱和患者病历信息衔接,重组医嘱,优化患者整体诊疗流程,使患者疾病诊疗其他治疗工作与输血工作、医师日常工作、护理日常工作有序衔接,以医嘱为主线,将血液成分输注临床路径表单内容融入诊疗临时医嘱、病程记录、护理记录单,提高医护人员对实施血液成分输注临床路径的认可度,做到该临床路径管理应入尽入,实现血液成分输注临床路径与病种临床路径(或诊疗方案)的融合与统一。
3.4.3 要重视应用用血质量指标 临床输血是医、护、技共同完成的一项治疗任务,事关医疗质量和患者安全。根据《医疗机构临床用血管理办法》《临床输血技术规范》等相关法律法规要求,应对输血评估、患者知情告知、输血申请、医嘱执行与时效、输血护理操作、疗效评估、输血记录等关键环节、主要输血医疗行为进行认真记录和监测评估。因此,应用用血质量指标对血液成分输注临床路径质量进行监控非常必要。国内外相关研究[8-11]表明,建立临床用血质量评价指标及体系,可对临床合理用血质量监管起到一定促进作用。

