平均血小板体积与早期糖尿病肾病患者肾小球滤过率的相关性
刘静芹 冯然 钱林 李艳 于洋 崔博坤 魏巍
071000 河北省保定市第一医院内分泌科(刘静芹,冯然,李艳,于洋,崔博坤,魏巍);保定宝石花东方医院(钱林)
平均血小板体积(mean platelet volume,MPV)是评价血小板功能和活性的重要指标,与心脑血管疾病发病率增加有关[1-2]。有研究证明,糖尿病患者MPV的水平高于正常人[3],且与糖尿病微血管病变密切相关[4]。糖尿病肾脏病(diabetic kidney disease,DKD)是糖尿病微血管病变之一,其患病率约10%~40%[5],是终末期肾脏疾病(end stage renal disease,ESRD)的主要原因。因此,早期预防和治疗DKD具有重要的临床意义。本研究探讨初诊2型糖尿病(Type 2 Diabetes Mellitus,T2DM)患者中MPV与早期DKD的关系,了解初诊糖尿病患者早期DKD的发生情况,为DKD的早期诊断、早期干预提供依据。
资料与方法
一、一般资料
选取2016年1月至2019年1月在保定市第一医院住院的初诊2型糖尿病患者327例为研究对象,年龄范围为18~60岁,年龄(44.1±5.8)岁,男性138例,女性189例;糖尿病病程为(6.7±2.3)个月,病程范围为3~12个月,均行眼底检查。根据尿微量白蛋白/肌酐比值(ratio of microalbumin/creatinine,ACR),分为正常白蛋白尿组(NA组)237例(UMA/Cr<30 mg/g),男性86例,女性151例;微量白蛋白尿组(MIA组)90例(UMA/Cr 31~300 mg/g),男性52例,女性38例;另选取同时期在本院体检健康成年人90例作为对照组(N组)。纳入标准:所有患者均符合WHO1999年糖尿病的诊断标准,且未接受系统治疗。排除标准:(1)糖尿病急性并发症、血栓及出血性疾病患者;(2)急性感染患者;(3)近期手术和创伤等应激状态者;(4)严重的心、脑、肝功能不全者;(5)血小板计数异常患者;(6)合并骨髓细胞增殖性疾病及恶性肿瘤患者;(7)严重高血压者;(8)严重精神疾病者;(9)糖尿病妊娠。本研究经保定市第一医院伦理委员会批准(批号:2016001)。入选患者均签署知情同意书。
二、方法
所有入选患者于住院次日清晨采用标准方法测量身高、体重,计算体质量指数(body mass index,BMI),BMI=体重(kg)/身高(m2)。在采血前3 d不进高脂饮食、不饮酒,空腹12 h后次晨用无抗凝真空采血管采取患者肘静脉血。由专业技术人员用希森美康XT-4000i型血细胞分析仪检测血小板计数(platelet,PLT)、平均血小板体积(mean platelet volume,MPV,正常值范围9~13 fL),血小板分布宽度(platelet distribution width,PDW,正常值范围9~17 fL)。用日立7600-110型全自动生化分析仪(日本日立公司)检测肌酐(creatinine,Cr)、血尿酸(uric acid,UA)、空腹血糖(fasting pasma glucose,FPG)、血总胆固醇(total cholesterol,TC)、三酰甘油(triglyceride,TG)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、超敏C反应蛋白(hyper-sensitive C-reactive protein,hs-CRP)。用高压液相离子交换层析仪(日本日立公司)测定糖化血红蛋白(glycosylated hemoglobin,HbA1c)。用东芝-FR120全自动生化分析仪定量测定尿白蛋白/肌酐比值(ratio of microalbumin/creatinine,ACR)。采用肾脏病饮食改良(modification of diet in renal disease,MDRD)简化公式计算估算肾小球滤过率(estimated glomerular filtration rate,eGFR)(男性eGFR=175×Cr-1.234×年龄-0.179;女性eGFR=175×Cr-1.234×年龄-0.179×0.79),计算出eGFR。实验试剂由北京利德曼生物工程有限公司提供,按说明书进行操作。
三、诊断标准
1.T2DM诊断标准 符合WHO1999年T2DM的诊断标准[6]:典型T2DM症状加上随机血糖≥11.1 mmol/L,或加上空腹血糖≥7.0 mmol/L,或加上葡萄糖负荷后2 h血糖≥11.1 mmol/L,诊断为T2DM;无典型T2DM症状者,需改日复查确认。
2.糖尿病肾脏病临床诊断依据[7](1)正常白蛋白尿:尿白蛋白/肌酐比值<30 mg/g;(2)微量白蛋白尿:尿白蛋白/肌酐比值30~300 mg/g;(3)大量白蛋白尿:尿白蛋白/肌酐比值>300 mg/g。在3个月内复查3次,结果中至少2次超过临界值,并且排除24 h内剧烈运动、感染、发热、充血性心力衰竭、明显高血糖、怀孕、明显高血压、尿路感染,可做出诊断。
3.慢性肾病肾功能分期 (1)1期:eGFR增加或正常伴肾损伤,eGFR≥90 mL·min-1·(1.73 m2)-1;(2)2期:eGFR轻度降低伴肾脏损伤,eGFR 60~89 mL·min-1·(1.73 m2)-1;(3)3期:3a:eGFR轻中度降低,eGFR 45~59 mL·min-1·(1.73 m2)-1;3b:eGFR轻中度降低,eGFR 30~40 mL·min-1·(1.73 m2)-1;(4)4期:eGFR重度降低,eGFR 15~29 mL·min-1·(1.73 m2)-1;(5)5期:肾衰竭,eGFR< 15 mL·min-1·(1.73 m2)-1或透析。
四、统计学方法
结 果
一、3组患者一般资料比较
327例初诊糖尿病患者中,MIA组患者90例,患病率为27.5%(90/327)。3组患者年龄、BMI、Cr、TG比较,差异无统计学意义(P>0.05);MIA组患者HbA1C、TC、UA和hs-CRP水平,显著高于NA组、N组,HDL-C水平低于NA组、N组,差异均有统计学意义(P<0.05);NA组患者HbA1C、TC和hs-CRP水平较N组升高,HDL-C水平低于N组,差异均有统计学意义(P<0.05)。(表1)
二、各组患者血小板、肾功能指标比较
3组PLT、PDW比较,差异无统计学意义(P>0.05);MIA组和NA组与正常组比较,MPV、ACR显著高于正常对照组,eGFR低于正常组,差异均有统计学意义(P<0.01);MIA组MPV、ACR高于NA组,eGFR低于NA组,差异均有统计学意义(P<0.01)。(表2)
三、两种不同糖尿病肾脏病诊断方法的关系
单纯糖尿病组患者eGFR符合率93.67%,MIA组eGFR符合率93.33%;两种不同糖尿病肾病分期方法的诊断符合率93.58%,灵敏度94.45%,阳性预测值85.00%,误诊率6.35%,漏诊率5.56%。(表3)
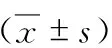
表1 3组患者一般资料比较
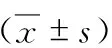
表2 各组患者血小板、肾功能指标比较

表3 两组在不同肾功能分期的例数比较[%,mL·min-1·(1.73 m2)-1]
四、相关性分析
相关分析显示2型糖尿病患者血浆MPV水平与HbA1c、TC、TG、UA、Cr、ACR、hs-CRP呈正相关(P<0.05);与eGFR、HDL-C水平呈负相关(P<0.05)。与年龄、病程、BMI、FPG、PLT、PDW无相关性(P>0.05),见表4。以血浆eGFR为因变量,以HbA1c、TC、TG、UA、Cr、ACR、hs-CRP、MPV、HDL-C等为自变量进行多元逐步回归分析,结果显示HbA1c、MPV和ACR是影响T2DM患者发生早期糖尿病肾脏病的独立危险因素,见表5。
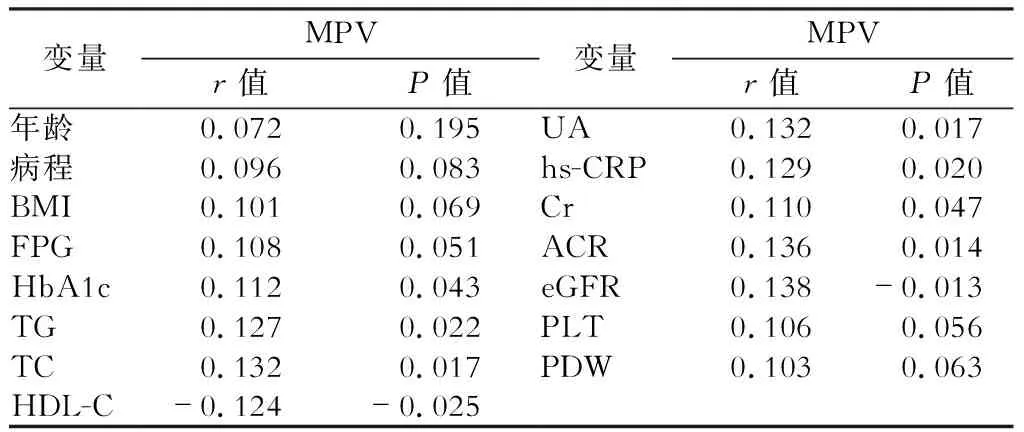
表4 MPV水平与ACR等指标相关性分析
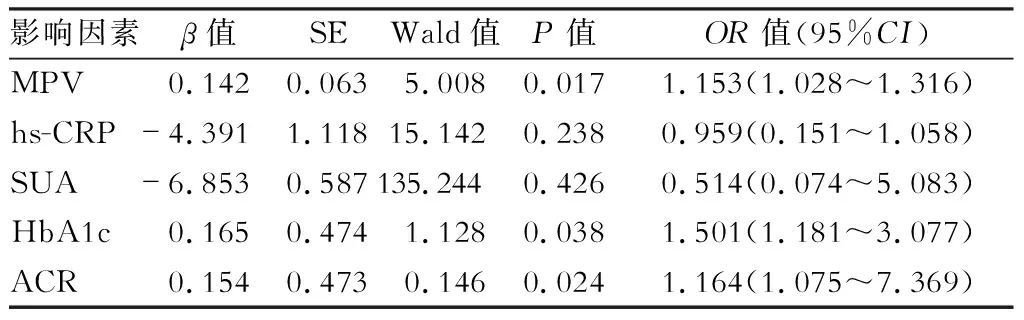
表5 eGFR影响因素的Logistic回归分析
讨 论
据美国2014年度数据显示,1/3新发ESRD是由DKD引起[8]。而我国的慢性肾脏病疾病谱变化表明,DKD已取代肾小球肾炎引起的慢性肾脏病成为首要病因[9]。目前,白蛋白尿分期仍是DKD分期的方法,然而,尿白蛋白的排泄增加程度与eGFR的下降水平并不完全平行。本研究结果显示,单纯糖尿病组ACR与eGFR检测的符合率为93.67%,有5.91%患者的eGFR在60~89 mL·min-1·(1.73 m2)-1之间为慢性肾脏病第2期;而早期糖尿病肾病组eGFR符合率93.33%,有5.56%患者的eGFR在60~89 mL·min-1·(1.73 m2)-1之间为慢性肾脏病第2期;表明蛋白尿检测DKD不太完美,误诊率6.35%,漏诊率5.56%。eGFR作为肾脏病的诊断及分期的指标,因其检查结果受检测方法、外源性摄入量、尿素负荷等多种因素的影响,且eGFR公式的适宜范围仍存在一定争议。本研究中两种不同糖尿病肾病分期方法的诊断符合率93.58%,灵敏度94.45%,阳性预测值85.00%。而表皮生长因子受体等肾脏损伤标志物检测非常昂贵,在临床上不实用[10]。因此,选择一项廉价、方便、可靠的检查指标来进行早期糖尿病肾脏病的筛查非常必要。
MPV是评价血小板大小和反映血小板功能的良好指标,来源于血常规,临床上较易获得,也与T2DM及其并发症密切相关。近年研究发现,2型糖尿病患者MPV水平增高[11-14],且血小板活化早于血管病理改变的出现[15]。血小板活化及聚集是糖尿病微血管病变的基础[16]。白秀平等[17]认为糖尿病肾病发生发展与血小板功能异常密切相关。当血小板被激活时,MPV从静止的圆盘增大到膨胀的球体。体积越大的血小板含有越多的致密颗粒,更具有活性,能释放出更多5-羟色胺和血栓蛋白等物质,极易形成血栓,进而促进肾病的发展进程。
DKD早期表现为肾小球滤过率下降,ACR升高。许多报道显示,MPV和尿微量白蛋白成正相关,与肾小球滤过率呈负相关。Turgutalp等[13]通过对160例2型糖尿病患者和144例糖尿病肾病患者研究发现,所有糖尿病患者的MPV水平均高于正常人(P<0.05);MPV值与HbA1c、血清肌酐、蛋白尿呈正相关,与肾小球滤过率呈负相关(P<0.01),eGFR和蛋白尿是MPV的独立危险因素。Bayram等[14]研究得出同样的结果。本研究结果显示,糖尿病组MPV高于正常组,MIA组MPV、ACR高于糖尿病组,eGFR低于糖尿病组,差异均有统计学意义(P<0.01)。相关分析显示,2型糖尿病患者血浆MPV水平与HbA1c、TC、TG、UA、Cr、ACR、hs-CRP呈正相关(P<0.05),与eGFR、HDL-C水平呈负相关(P<0.05),表示血小板活化增强和ACR发生、eGFR降低密切相关,可能是血小板活化后血管损害加重,发生肾脏微血管病变。随着病情进展,肾小球滤过率下降,ACR升高。Logistic回归分析显示,HbA1c、MPV和ACR是影响T2DM患者发生早期糖尿病肾脏病的独立危险因素。与以上两个研究结果基本相同。由此可见,MPV可以较早的反映2型糖尿病患者的肾损伤,其水平高低与损伤的严重程度成正相关,可以作为早期糖尿病肾病的预测指标。
糖尿病患者MPV升高的机制目前仍不完全清楚。有研究认为,糖尿病患者血小板活化的作用与血糖控制水平无关[14,18],有研究认为有关[13,16]。本研究显示2型糖尿病患者血浆MPV水平与HbA1c呈正相关。Vernekar等[19]研究发现,2型糖尿病患者降糖治疗可以降低MPV水平,且应用胰岛素治疗优于应用口服降糖药治疗,2型糖尿病患者早期开始胰岛素治疗不仅有助于控制血糖,还有助于降低MPV水平,从而降低急性血管事件。同样,Dolask等[20]也发现二甲双胍治疗显著降低MPV水平。
综上所述,MPV水平在健康人、糖尿病患者到早期糖尿病肾病患者逐渐升高,独立于性别、年龄和病程,是早期糖尿病肾脏病的独立危险因素。MPV检测简单、廉价,在基层的医院也能开展,在门诊筛查DKD时,增加MPV的检测,结合蛋白尿来考虑是否早期诊断DKD,为临床防治DKD提供更多的理论依据。

