结节性硬化症伴癫痫发作患者基因突变类型与临床表型相关性研究
郭 静, 张佩琪, 金 洋, 李 花
结节性硬化症 (Tuberous Sclerosis Complex,TSC) 是一种罕见的遗传性神经皮肤、多系统的常染色体显性遗传病,临床表型多变[1~3]。其特征是 TSC1 或 TSC2 基因的常染色体显性突变,导致 mTOR(哺乳动物雷帕霉素靶蛋白)通路过度激活,增加细胞增殖和一系列其他后果[4]。癫痫是结节性硬化症 (TSC) 患者最常见的神经系统症状之一,据报道患病率为 62%~93%[5~7]。它也是 TSC 患者发病和死亡的重要原因。
既往研究已阐述过TSC 合并癫痫的自然病程[6,8,9]。这些研究大多为回顾性研究,报告了单中心队列,且样本量相对较小。国内关于TSC 基因型-临床表型关系的研究也大多为小样本回顾性分析[10~12],且大多数研究尚未将TSC基因型进一步分为不同的基因突变类型进行探讨。虽然目前发现的基因型-临床表型的相关性研究结果可能有限,但它们对预后咨询具有重要意义。本研究将TSC1及TSC2进一步细分为不同基因突变类型,旨在探讨结节性硬化症伴癫痫发作患者的基因突变类型与临床表型之间的关系,从而预估TSC患者的疾病发展及预后,对产前咨询也有一定的指导意义。
1 材料与方法
1.1 研究对象 2013年10月至2019年10月期间广东三九脑科医院癫痫中心就诊,符合国际结节性硬化症联盟2012年修订的结节性硬化症诊断标准的患者。
入组及排除标准:所有入组的结节性硬化症患者均有癫痫发作;排除其他疾病所致癫痫或除 TSC 外有严重的其他系统疾病;患者或监护人同意TSC基因检测。
1.2 方法
1.2.1 标本采集与实验方法 经患者或其监护人知情同意后,采集患者及其直系亲属外周血各2 ml,外送基因公司进行TSC基因测序,根据基因检测结果进行基因突变类型-临床表型的分析。
1.2.2 临床资料采集 收集上述入组患者的临床资料:性别、起病年龄、家族史、皮肤改变及智力发育情况等资料,所有患者均行头颅MRI或CT、视频脑电图、儿童生长发育水平测定或韦氏智力测定、心脏及肾脏超声、肺部CT等相关检查。
1.3 统计学方法 采用SPSS 20.0 统计软件进行数据处理。计数资料用例数(%)表示,组间比较采用χ2检验或 Fisher 确切概率法分析,以P<0.05为差异具有统计学意义。
2 结 果
2.1 一般情况 所有入组患者中共85例患者TSC基因检测阳性,其中男性44例(51.8%),女性41例(48.2%),男女比例约1.07∶1。起病年龄生后2 d~25岁,平均(46.86±61.23) m。85例患者中有TSC家族史者29例 (34.1%)。有皮肤改变者76例(89.4%),包括面部皮脂腺瘤、色素脱失斑、咖啡斑及鲨革斑等。肺部CT发现肺部淋巴管肌瘤(LAM)6例(7.1%);心脏超声提示有心脏病变的患者20例(23.5%);腹部超声发现肾脏病变者28例(32.9%)。头颅影像学检查提示85例患者均有皮质结节(100%),同时发现室管膜下巨细胞星形细胞瘤(SEGAs)患者9例(10.6%)。智力水平评估提示智力低下者50例(58.8%)。85例患者中TSC1基因突变34例(40.0%),TSC2基因突变51例(60.0%)。
2.2 TSC1及TSC2基因突变类型 85例患者中TSC1基因突变34例(40.0%),分别为:剪切突变4例(11.8%)、移码突变10例(29.4%)、无义突变4例(11.8%)、错义突变16例(47.0%)。TSC2基因突变51例(60.0%),分别为:剪切突变3例(5.9%)、移码突变19例(37.3%)、无义突变1例(1.9%)、错义突变25例(49.0%)及大片段缺失3例(5.9%)。上述不同突变类型在TSC1及TSC2基因分布中无统计学差异(χ2=6.575,P=0.160),但可见TSC1及TSC2基因均以移码突变及错义突变的突变率较高(见表1)。
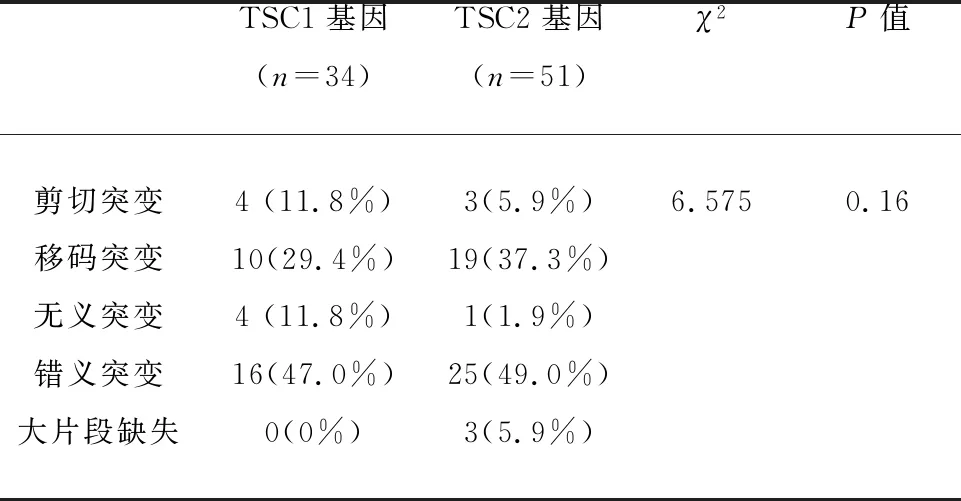
表1 TSC1/TSC2基因突变类型
2.3 TSC1/TSC2基因型与临床表型关系 对比不同临床表型与TSC1/TSC2基因型的关系,首先,将起病年龄分为≤1岁、~3岁、~6岁、~18岁、>18岁,经统计发现,不同的起病年龄在TSC1及TSC2基因中有统计学差异(χ2=12.304,P=0.015),TSC2基因突变患者的起病年龄更早,以≤1岁为主,而TSC1基因突变的起病年龄以1~3岁为主。此外,进一步研究其伴随疾病,经统计发现,肾脏病变及智力低下的发生率在TSC1及TSC2基因中有统计学意义(分别P<0.05),TSC2基因突变患者肾脏病变及智力低下的发生率高于TSC1基因突变患者。而在性别、家族史、皮肤改变、肺部病变、心脏病变、室管膜下巨细胞星形细胞瘤(SEGAs)的发生率上,TSC1及TSC2间无统计学差异(见表2)。因所有患者头颅影像学均提示皮质结节,因此皮质结节的发生率不纳入统计。
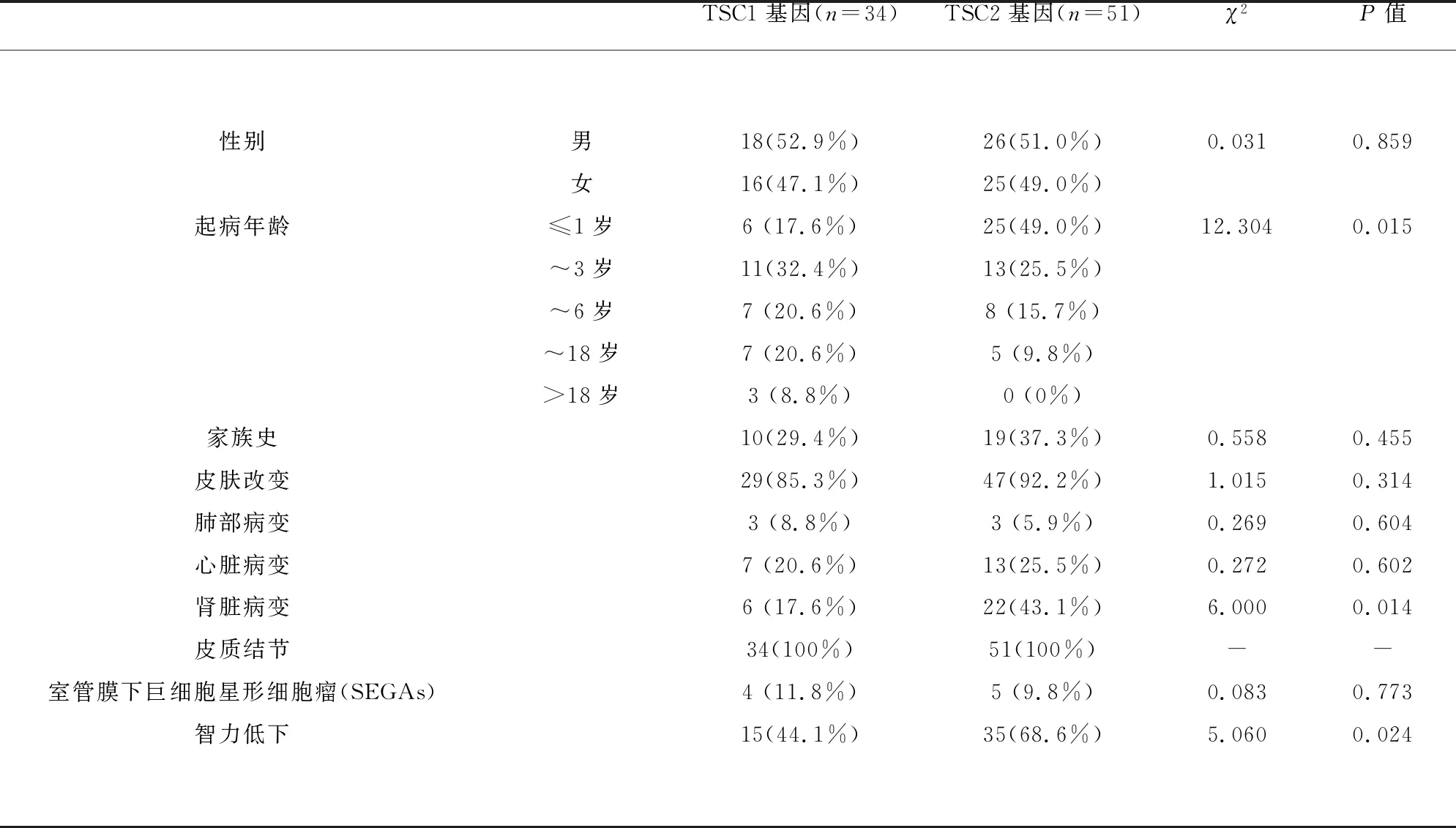
表2 TSC1/TSC2基因型与临床表型关系
2.4 TSC基因突变类型与临床表型关系 将TSC基因进一步细分为不同基因突变类型,比较TSC不同基因突变类型与临床表型的关系,因表1可见TSC1及TSC2基因突变均以移码突变及错义突变为主,其他类型的突变率较低,因此将基因突变类型分为移码突变组29例、错义突变组41例及其他突变组(包括剪切突变、无义突变及大片段缺失)15例。经统计发现,心脏病变的发生率在不同的基因突变类型中有统计学意义(χ2=7.553,P=0.023),错义突变较容易出现心脏病变。此外,性别、起病年龄、家族史、皮肤改变、肺部病变、肾脏病变、SEGAs及智力低下的发生率在各组间无明显统计学差异(见表3)。
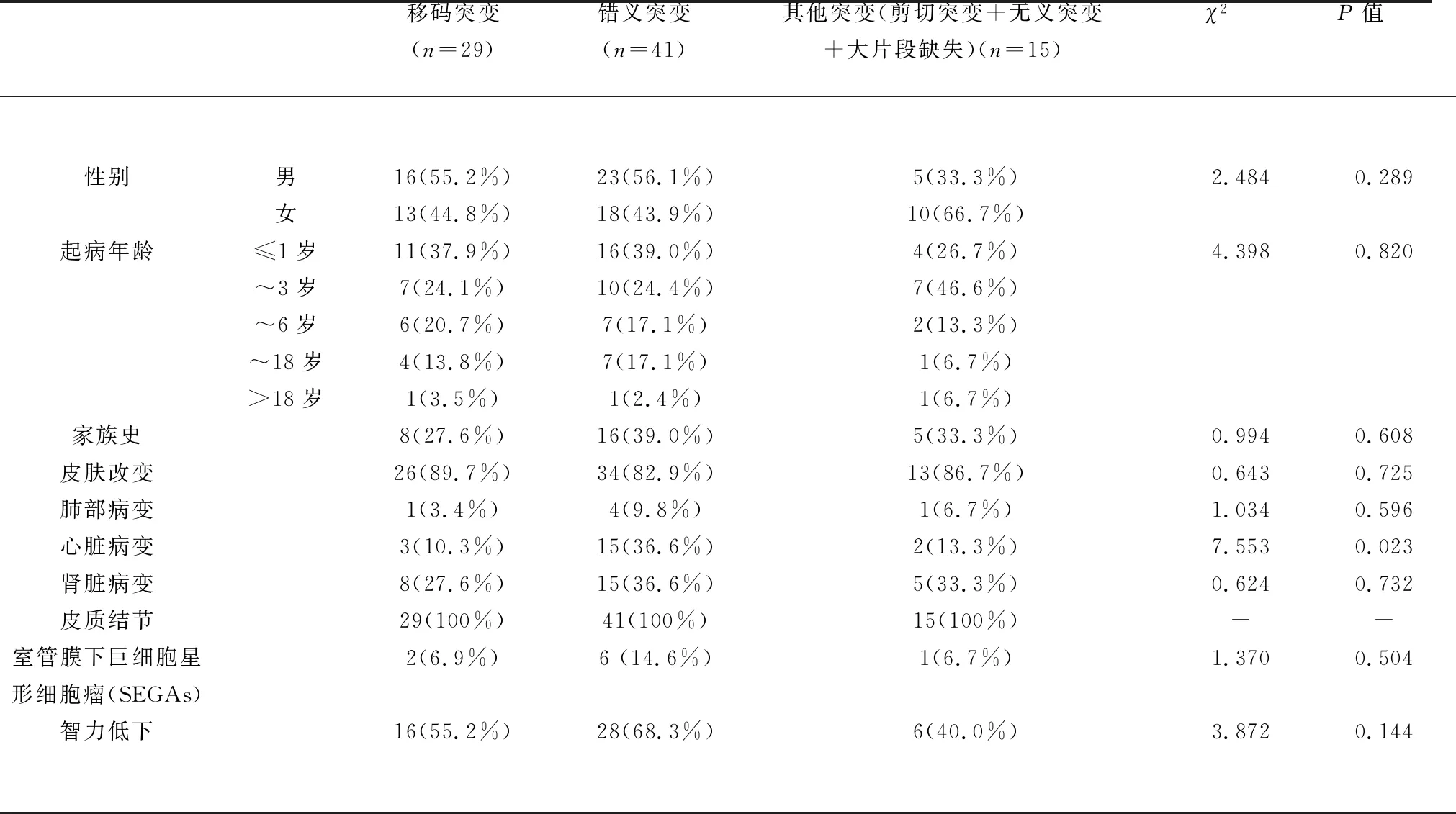
表3 TSC基因突变类型与临床表型关系
3 讨 论
TSC是一种常染色体显性遗传性神经皮肤综合征,由TSC1或TSC2基因的杂合致病性变异引起[13]。80%TSC 患者的主要症状是神经系统症状,以癫痫为主要表现。癫痫起病通常开始于出生后的前几个月,大多数在1岁以内出现[14]。本研究中1岁以内出现癫痫发作的患者31人(36.5%),在各起病年龄层中占主要优势。
TSC1位于染色体9q34,含有23个外显子,而TSC2位于染色体16p13,含有41个外显子。TSC1 或 TSC2 的致病性变异引起mTOR信号转导机制的过度激活,导致细胞生长的失调,从而导致各种器官系统中错构瘤的发生[15]。目前已知的TSC 基因突变类型有1600余种,TSC1基因中共有 836 个突变被发现,而 TSC2 基因中2345个突变被发现,TSC2基因突变的个数远大于TSC1基因[16]。研究报道TSC2基因突变的发生率约是TSC1的5倍[17],本研究中TSC1突变34例,TSC2突变51例,TSC1∶TSC2突变比例约1∶1.5,因所有入组患者均有癫痫发作,考虑与入组标准及样本量较小有关。
有研究指出,TSC1基因突变大多是由无义突变或移码突变及剪切突变导致蛋白质翻译过程提前终止引起。而 TSC2 基因突变多为错义突变、大片段缺失或重组引起[18]。国内Yang等研究发现,无义突变是TSC1最常见的类型,在神经系统受累的突变中,无义突变最容易发生癫痫发作和智能障碍。而肾脏病变大多与TSC2基因突变小的插入或缺失有关[19]。本研究共入组85例TSC伴癫痫发作并TSC基因阳性的患者,对上述患者进行基因突变类型的分析,发现TSC1基因突变类型有4种:剪切突变、移码突变、无义突变及错义突变,而TSC2基因突变除上述突变类型外还发现有大片段缺失。TSC1及TSC2基因突变类型均以移码突变及错义突变的发生率最高,这与已报道的研究基本一致。
由于TSC2基因包含的外显子较 TSC1多,随机发生致病性突变的概率大,因此TSC2基因突变率较 TSC1高。由此可以解释TSC2 基因突变常常引起更为严重的临床表型[20,21]。有研究显示,TSC2基因突变患者癫痫起病的年龄较TSC1基因突变患者早[22],本研究也证实了TSC2起病年龄较TSC1更早,主要在1岁以内起病。国内外的研究均提示TSC2 基因突变比TSC1基因突变的患者更容易发生肾脏病变[23,24]。在本组入组患者中,也发现TSC2基因突变的肾脏病变及智力低下的发生率远高于TSC1(P<0.05)。在本研究中,其他的临床表型在TSC1及TSC2组间无明显统计学差异,如进一步扩大样本量进行统计可能会获得更多的有统计学意义的结果。
因本研究中TSC基因突变以移码突变及错义突变为主,其他类型的突变率较低,因此将TSC基因根据突变类型进一步细分为移码突变组、错义突变组及其他突变组(包括剪切突变、无义突变及大片段缺失),发现心脏病变在各组间的发生率有统计学意义,提示错义突变发生心脏病变的趋势高于其他各组。但本研究未进行两组间的两两比较,且剪切突变、无义突变及大片段缺失例数较少,不能独立成组进行比较,国内外的文献也未见相关方面的研究,可待进一步扩大样本量后进一步深入研究。
TSC临床表型多种多样,很难去预判每个个体的临床表型[25]。因此通过对TSC基因突变类型与临床表型的深入研究,得出精确的基因型-临床表型或基因突变类型-临床表型的关系,从而在患者起病初期对疾病发展及预后做出判断是我们进一步研究的方向。
因本研究样本量有限,将各组细分为不同的基因突变类型导致个别组例数偏少,因此部分结果的统计学意义有待考量,需进一步收集更多患者进行统计分析。

