腹腔镜切除术治疗急性坏疽穿孔性阑尾炎的临床价值研究
崔吉广
(聊城市传染病医院 急诊科,山东 聊城 252000)
0 引言
急性坏疽穿孔性阑尾炎是一种临床常见急腹症,由于阑尾穿孔进展速度快,如果未及时治疗,将导致以下几种并发症发生:①肠梗阻;②感染性休克;③门静脉炎等[1]。腹腔镜切除术具有以下特点而被广泛应用在急性坏疽穿孔性阑尾炎患者的治疗中:①切口疼痛感轻;②胃肠功能恢复快;③并发症发生率低;④创伤小等[2]。腹腔镜切除术能够显著缩短急性坏疽穿孔性阑尾炎患者的住院时间,具有较低误诊率[3]。随着阑尾炎患者数量越来越多,开腹手术是治疗急性坏疽穿孔性阑尾炎患者的常用手段,但是开腹手术对急性坏疽穿孔性阑尾炎患者造成较大机体损伤且住院时间长、术后恢复速度慢,最终在很大程度上降低患者的康复速度。
1 资料与方法
1.1 一般资料。纳入标准:①经过影像学确诊为阑尾炎者;②均在知情下参与。排除标准:①合并重大脏器疾病者;②合并单纯性急性阑尾炎发作者。实验组中有男50例,女21例,平均年龄(42.2±5.9)岁、平均病程时间(44.2±2.3)h。对照组中有男52例、女19例,平均年龄(43.7±4.5)岁、平均病程时间(44.6±2.1)h。
1.2 方法
1.2.1 对照组:对照组应用开腹阑尾切除术,主要手术方法为:①如果患者不存在腰椎疾病者,则可实施硬膜外麻醉方法或者腰部麻醉方法;如果存在,则可实施全身麻醉方法;②经患者腹直肌外缘取一手术切口,再用纱布清理阑尾周围和盆腔周围的积液,结扎发生炎症的阑尾;③根据患者的腹腔感染程度以及积液程度合理放置引流管,常规缝合止血,手术结束后予以常规抗感染和抗炎治疗。
表2 两组平均术后进食时间、平均住院时间、平均胃肠功能恢复时间、平均引流管留置时间、平均术中切口出血量比较(±s)
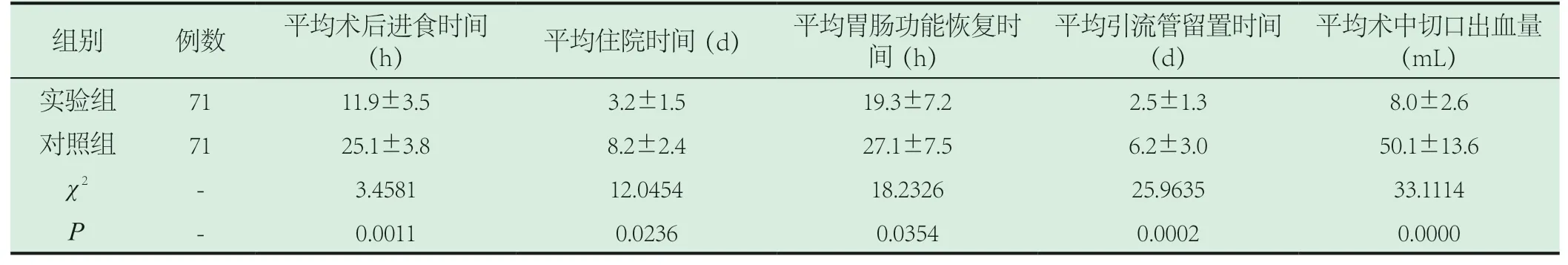
表2 两组平均术后进食时间、平均住院时间、平均胃肠功能恢复时间、平均引流管留置时间、平均术中切口出血量比较(±s)
?
1.2.2 实验组:实验组应用腹腔镜切除术,主要手术方法为:①采用气管插管全麻,三孔法入路,在脐上缘取一切口,建立人工气腹,维持气腹压力,置入Trocar镜;②腹腔镜视野下取一麦氏点切口,置入Trocar镜作为主操作孔,反麦氏点取一切口作为辅助操作孔,详细探查腹腔内的阑尾病变情况;对腹腔脓液较多时需使用吸引器吸除腹腔脓液,脓液比较少时可使用盐水纱布擦拭;③找到阑尾之后,采用钛夹夹闭阑尾系膜,再用电钩电凝切断阑尾,残端使用盐水纱布擦干;④将阑尾装入保护套之后,用钳夹保护套取出Trocar镜,对脓液较多且腹腔感染严重患者,使用蒸馏水反复冲洗腹腔,吸净后置入引流管。
1.3 观察指标。分析两组急性坏疽穿孔性阑尾炎患者的平均术后进食时间、平均住院时间、平均住院费用、平均术中切口出血量、平均胃肠功能恢复时间、平均引流管留置时间、并发症(切口感染、术后肠粘连等)发生率以及治疗前后的体温和白细胞计数。
1.4 统计学分析。资料分析采用SPSS 21.0统计软件进行统计分析。
2 结果
2.1 两组治疗前后体温和白细胞计数比较。两组治疗前体温和白细胞计数比较无统计学意义(P>0.05),治疗后实验组体温和白细胞计数显著低于对照组(P<0.05),见表1。
表1 两组治疗前后体温和白细胞计数比较(±s)
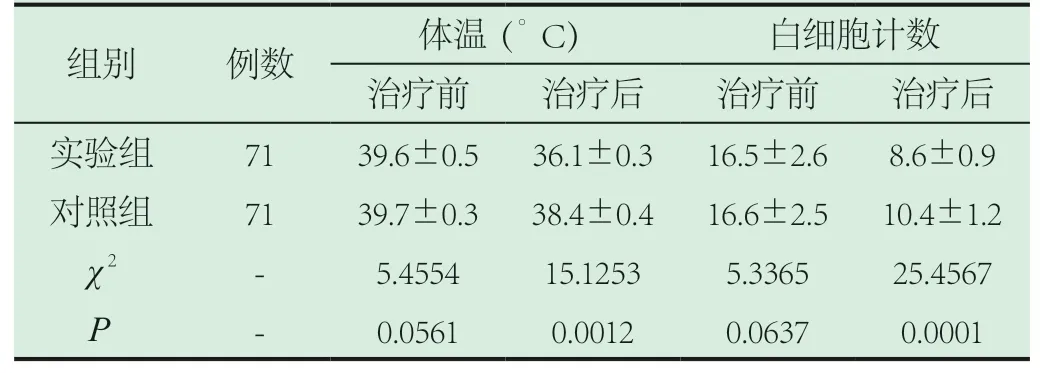
表1 两组治疗前后体温和白细胞计数比较(±s)
?
2.2 两组平均术后进食时间、平均住院时间、平均胃肠功能恢复时间、平均引流管留置时间、平均术中切口出血量比较。实验组平均术后进食时间、平均住院时间、平均胃肠功能恢复时间、平均引流管留置时间显著短于对照组(P<0.05),实验组平均术中切口出血量显著少于对照组(P<0.05),见表2。
2.3 两组并发症发生率比较。实验组切口感染、术后肠粘连等并发症发生率显著低于对照组(P<0.05),见表3。
3 讨论
开腹手术是一种传统治疗方法,虽然能够取得一定治疗效果,清楚分辨盲肠与阑尾之间的区别,有利于术者准确切除病变阑尾,彻底治愈[4-5]。但是,开腹手术会对患者造成较大切口,术后极易发生相关并发症,最终严重影响到手术效果。腹腔镜术治疗急性坏疽穿孔性阑尾炎患者时具有较广手术视野,便于探查患者腹部环境,彻底清除积液,降低术后感染并发症发生率。调查研究显示,急性坏疽穿孔性阑尾炎患者在实施腹腔镜术后可显著降低视觉模拟评分,提前胃肠功能恢复时间和引流管留置时间,缩短患者的住院时间,不会对患者造成额外损伤,有利于术后快速康复[6-8]。腹腔镜术的主要缺点表现为:手术费用相比起传统开腹术较高,除此之外对术者的技术水平要求高。本文研究结果显示治疗后实验组体温和白细胞计数显著低于对照组(P<0.05);实验组平均术后进食时间、平均住院时间、平均胃肠功能恢复时间、平均引流管留置时间显著短于对照组(P<0.05),实验组平均术中切口出血量显著少于对照组(P<0.05);实验组并发症发生率显著低于对照组(P<0.05)。上述研究结果显示腹腔镜切除术治疗急性坏疽穿孔性阑尾炎的临床价值显著。

表3 对比两组切口感染、术后肠粘连等并发症发生率[n(%)]

