鼻内镜下下鼻甲反转扩大下鼻道入路对真菌性上颌窦炎的临床疗效分析
黄华剑, 陈秋桓, 金焕庭, 李琴
(肇庆市高要区人民医院 耳鼻喉科, 广东 肇庆526100)
真菌性上颌窦炎是一种临床较为常见的鼻窦炎, 主要采用鼻内镜下手术治疗, 但不同入路手术的治疗效果也存在明显的差异[1]。 以往临床治疗真菌性上颌窦炎患者时, 以内镜下经泪前隐窝入路手术治疗为主, 但该术式手术盲区较大, 在鼻内镜下不能观察到上颌窦各个病变部位, 导致治疗效果欠佳。 随着研究的深入与治疗技术的改进, 鼻内镜下下鼻甲反转扩大下鼻道入路被广泛应用于真菌性上颌窦炎的治疗中, 且取得了较好的效果。 该术式手术视野宽阔, 能够彻底清除上颌窦各个部位的病灶, 对鼻腔生理功能、 结构功能等造成的损伤较小[2]。 本研究观察鼻内镜下下鼻甲反转扩大下鼻道入路治疗真菌性上颌窦炎的效果, 现报道如下。
1 资料与方法
1.1 一般资料选取2016 年1 月至2019 年10 月我院收治的真菌性上颌窦炎患者65 例。 纳入标准: 表现为不同程度的流脓涕、 鼻塞、 回吸性涕血、 头面部肿胀、 牙痛、 眼胀痛等症状;患者及家属对本研究知情, 且自愿参与本研究; 符合手术指征。 排除标准: 合并筛窦、 蝶窦等病症; 合并精神疾病; 治疗依从性较差。 随机分为对照组 (32 例) 和观察组 (33 例)。 对照组男15 例, 女17 例; 年龄21~61 岁, 平均年龄 (39.52 ±2.21) 岁; 病程6 个月~7 年, 平均病程 (2.79 ± 0.92) 年;右侧发病14 例, 左侧发病18 例。 观察组男18 例, 女15 例;年龄22~61 岁, 平均年龄 (40.01 ± 2.59) 岁; 病程6 个月~6 年, 平均病程 (2.88 ± 0.94) 年; 右侧发病16 例, 左侧发病17 例。 两组的一般资料比较无统计学差异 (P>0.05)。
1.2 方法对照组行内镜下经泪前隐窝入路手术治疗。 患者行全麻, 在鼻内镜辅助下切除筛泡和钩突, 并开放扩大上颌窦的自然口, 清除上颌窦部位的病变组织, 然后对中鼻道进行填塞止血。 取刀片, 在鼻内镜辅助下于鼻底作一个 “L” 形切口,达到骨面后, 对鼻腔外侧壁和下鼻甲前段的黏骨膜进行分离,直至上颌窦自然口的前缘部位停止。 凿除骨性上颌窦内侧壁,分离并去除鼻泪管前端下鼻甲骨质, 使骨性鼻泪管下端呈现为开放的状态, 之后进入上颌窦。 对下鼻甲瓣进行复位, 到膜性鼻泪管部位, 采用本院可吸收缝合线缝合切口。 最后, 将下鼻道外侧壁黏骨膜切开, 采用上颌窦开窗方式在鼻腔内填塞止血棉止血, 手术完成。 观察组行鼻内镜下下鼻甲反转扩大下鼻道入路治疗。 术前患者行全麻, 同时加强对患者血压的控制, 在鼻内镜辅助下处理患者鼻中隔偏曲, 切除钩突并扩大上颌窦自然口, 沿着下鼻甲附着处斜行向上剪断下鼻甲前端约1 cm 一直到水平段, 剥离下鼻甲, 充分暴露下鼻道, 并在下鼻道穹隆顶近下鼻甲附着处找到鼻泪管开口, 做好标志, 实施相应的保护措施。 将其下鼻道黏膜切开, 缓慢剥离后去除, 采用电钻磨除上颌窦内壁骨质, 注意将磨除范围控制在前后上下分别为上颌窦前壁、 上颌窦后壁、 下鼻甲附着处、 鼻腔底水平处, 在此项操作中, 要注意保护好鼻泪管开口, 避免对鼻泪管开口造成损伤。 必要时还可在剪断的下鼻甲附着缘向上部位将黏膜切除, 再采用电钻磨除泪前隐窝骨质到骨性鼻泪管前缘部位的骨质, 之后交替使用0°和70°的鼻内镜清除真菌组织, 随后对下鼻甲组织进行复位, 采用本院可吸收缝合线将下鼻甲前端切口进行缝合, 取膨胀止血棉对鼻腔进行填塞止血, 手术结束。 术后两组患者均使用抗生素治疗, 术后2 d 取出止血棉, 并用生理盐水冲洗鼻腔, 坚持冲洗3 个月。
1.3 观察指标观察两组的治疗效果、 手术时间、 出血量。 治疗效果判定: 显效: 治疗后, 患者临床症状完全消失, 经鼻内镜检查发现窦口开放良好, 鼻腔黏膜水肿消失, 上颌窦内皮化良好, 无脓性分泌物, 病程得到控制; 有效: 患者临床症状有所改善, 经鼻内镜检查发现鼻腔黏膜部分区域出现水肿、 肥厚且有肉芽组织形成, 有少许脓液分泌; 无效: 患者临床症状无明显改善, 且病情未得到控制。 总有效率=显效率+有效率。
1.4 统计学分析采用SPSS 20.0 统计软件处理数据, 计量资料行t 检验, 计数资料行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 治疗效果观察组的治疗总有效率为96.97%, 高于对照组的81.25% (P<0.05)。 见表1。
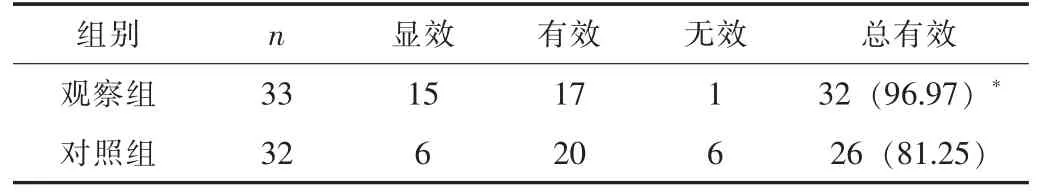
表1 两组的治疗效果比较 [n, n (%)]
2.2 手术时间、 出血量观察组的手术时间、 出血量均少于对照组 (P<0.05)。 见表2。
表2 两组的手术时间及出血量比较 (±s)

表2 两组的手术时间及出血量比较 (±s)
注: 与对照组比较, *P <0.05。
组别 n 手术时间 (min)出血量 (mL)观察组 33 62.13±10.26* 24.68±9.02*对照组 32 94.97±15.15 53.31±14.07
3 讨论
真菌性上颌窦炎属于非侵袭性真菌性鼻窦炎, 是一种特异性感染疾病, 而曲霉菌是主要致病菌[3]。 一般情况下, 患者的发病部位在鼻腔、 鼻窦结构出现异常的一侧, 也有部分患者表现为双侧发病, 本研究中65 例真菌性上颌窦炎患者均为单侧发病。 鼻道窦口复合体的异常在真菌性上颌窦炎的发生及发展中发挥极其重要的作用[4]。 对患者病变部位准确定位, 及时诊断对临床治疗尤为重要。
传统治疗以上颌窦窦口开放术为主, 该术式通过扩大上颌窦自然口, 对下鼻道行开窗, 进而达到治疗的目的[5]。 但由于上颌窦中有经中鼻道不能观察到的部位, 即便采用组织钳、30°或70°的鼻内镜也不能观察到泪前隐窝、 齿槽隐窝、 鼻内壁、 鼻前壁、 鼻下壁等部位, 极易导致病变组织清理不彻底,从而发生病变残留。 传统入路方式为内镜下经泪前隐窝入路,其通过下鼻甲骨瓣扩大了手术视野, 充分暴露上颌窦、 牙槽、泪前隐窝等, 为切除病变组织提供了便捷的通道。 但该入路方式极易对鼻泪管造成损伤, 因此对操作人员的要求较高, 且手术时间较长, 术中出血量较多, 易引发鼻腔粘连等并发症[6]。而鼻内镜下下鼻甲反转扩大下鼻道入路治疗目前也是上颌窦手术的基础治疗方式, 大多数患者的上颌窦良性病变都能通过下鼻道的扩大开窗及上颌窦自然口的清除而得到有效的治疗。 研究[7]表明, 临床医师能够按照病变的性质、 部位等在不损伤鼻泪管的基础上切除真菌病变组织, 操作简单, 术中视野较好, 缩短了手术时间, 术中出血量降低, 术后并发症也较少,安全性明显提高。 本研究结果显示, 观察组的治疗总有效率高于对照组, 提示鼻内镜下下鼻甲反转扩大下鼻道入路治疗真菌性上颌窦炎患者能够有效缓解鼻腔黏膜水肿症状, 且手术上颌窦内皮化良好, 术后患者病变部位无脓性分泌物, 病情得到了有效控制。 此外, 观察组的手术时间、 出血量均少于对照组,提示鼻内镜下下鼻甲反转扩大下鼻道入路治疗操作较为简便,对患者鼻泪管其周边组织造成的创伤较小。
综上所述, 采用鼻内镜下下鼻甲反转扩大下鼻道入路方式治疗真菌性上颌窦炎患者, 手术操作简单, 对患者创伤较小,治疗效果较好, 值得推广。

