供体血清细胞因子水平与肝移植受者术后生存关系探讨*
李 琛,阚建英
肝移植是目前治疗终末期肝病的重要方法。与内科治疗比,肝移植能彻底缓解病情,挽救患者生命[1]。因而,肝移植在改善终末期肝病患者生活质量方面的作用逐渐引起临床的重视。近年来报道显示肝移植后因供体质量、慢性排异和胆道并发症等原因,造成患者预后不良[2,3],其中供体器官获取前机体炎症状态可通过影响供肝质量,成为肝移植后慢性排异的潜在诱因[4]。供体炎症反应可能影响肝移植效果和患者预后。本研究回顾性分析了我院进行肝移植治疗的患者和其供体的临床资料,以探讨供体器官获取前血清细胞因子与肝移植术后受者生存的关系,为提高供肝质量,提高临床治疗效果提供依据,现报道如下。
1 资料与方法
1.1 供受体临床资料 2015年3月~2017年3月本院接受肝移植患者35例,男29例,女6例;年龄18~64岁,平均年龄为(45.3±13.9)岁;体质指数为17.0~23.0 kg/m2,平均为(20.4±2.5)kg/m2。本组接受肝移植治疗者均为终末期肝病患者,其中慢加急性肝衰竭(acute-on-chronic liver failure, ACLF)16例,肝硬化急性失代偿(acute decompensation,AD)14例,慢性肝衰竭(chronic liver failure,CLF)5例。参照肝衰竭诊治指南标准诊断[5],慢加急性肝功能衰竭的诊断标准为:①有慢性肝病史;②黄疸迅速加重,总胆红素每日增加≥17.1μmol/L,国际标准化比值(INR)≥1.5;③有腹水、电解质紊乱和感染。肝硬化急性失代偿的诊断标准:①有肝硬化病史;②伴发腹水、消化道出血、细菌感染或肝性脑病者。慢性肝衰竭诊断标准:①有肝硬化病史;②肝功能进行性减退,总胆红素升高,白蛋白降低,血小板减少,INR≥1.5或出现肝性脑病。供体筛选原则和程序:供体筛选坚持先简单、后复杂,先非侵入后侵入性的原则。供体要求:供体年龄>18岁,血型符合输血原则,供肝均为右半肝,且右半肝供肝>40%受体估计标准肝重,供体残余左半肝>30%自身估计标准肝重。排除合并有全身急慢性疾病或心理疾病者,获取供肝前,对所有供体进行全身体格检查和器官维护,排除肝硬化、病毒性肝炎、其他肝脏疾病或生前接受过连续性肾脏替代治疗者。本研究纳入供体均经供体筛选程序筛选,为符合供体要求的健康成年人,且均为患者亲属。在35例供体中,男25例,女10例;年龄为20~54岁,平均年龄为(42.7±14.0)岁;体质指数17.0~23.5 kg/m2,平均(20.2±2.5)kg/m2。所有患者及其家属签署知情同意书,本研究经我院医学伦理委员会批准通过。
1.2 血清检测 采用ELISA法检测血清白细胞介素1β(interleukin-1β,IL-1β)、IL-2、IL-6、IL-10、肿瘤坏死因子α(tumor necrosis factor -α,TNF-α,南京森贝伽生物科技有限公司)、脑钠肽(brain natriuretic peptide,BNP,美国BioRad公司);采用电化学发光免疫分析法测定血清降钙素原(procalcitonin,PCT,武汉明德生物科技股份有限公司)水平。

2 结果
2.1 两组肝移植受者一般资料比较 在肝移植手术后,7例死亡;生存与死亡患者手术前基本资料比较,差异无统计学意义(P>0.05,表1)。
表1 两组基线资料比较
2.2 供体血清细胞因子水平比较 生存组血清IL-6、IL-10、BNP和PCT水平与死亡组比较,差异无统计学意义(P> 0.05),而血清IL-1β、IL-2和TNF-α水平显著低于死亡组,差异具有统计学意义(P<0.05,表2)。
表2 两组供体血清细胞因子水平比较
2.3 两组肝移植受者血清细胞因子水平比较 在术后1周,生存组血清IL-1β、IL-2、IL-6、IL-10、TNF-α、BNP和PCT水平与死亡组比较,差异无统计学意义(P> 0.05,表3)。
表3 两组肝移植受者血清细胞因子水平比较
2.4 供体血清细胞因子判断肝移植患者近期预后的价值分析 以IL-1β、IL-2和TNF-α为检验变量,以是否为预后不良(3个月内死亡)为状态变量,绘制ROC曲线,结果显示血清TNF-α水平对判断不良预后具有一定的应用价值(AUC > 0.75)。
2.5 不同血清TNF-α水平供体肝移植受者预后比较 供体血清TNF-α≥33.5 pg/ml者17例,受者在肝移植术后2年死亡6例,生存11例(64.7%),血清TNF-α<33.5 pg/ml者18例,死亡1例,生存17例(94.4%,Log rankx2= 9.272,P= 0.002,图1)。
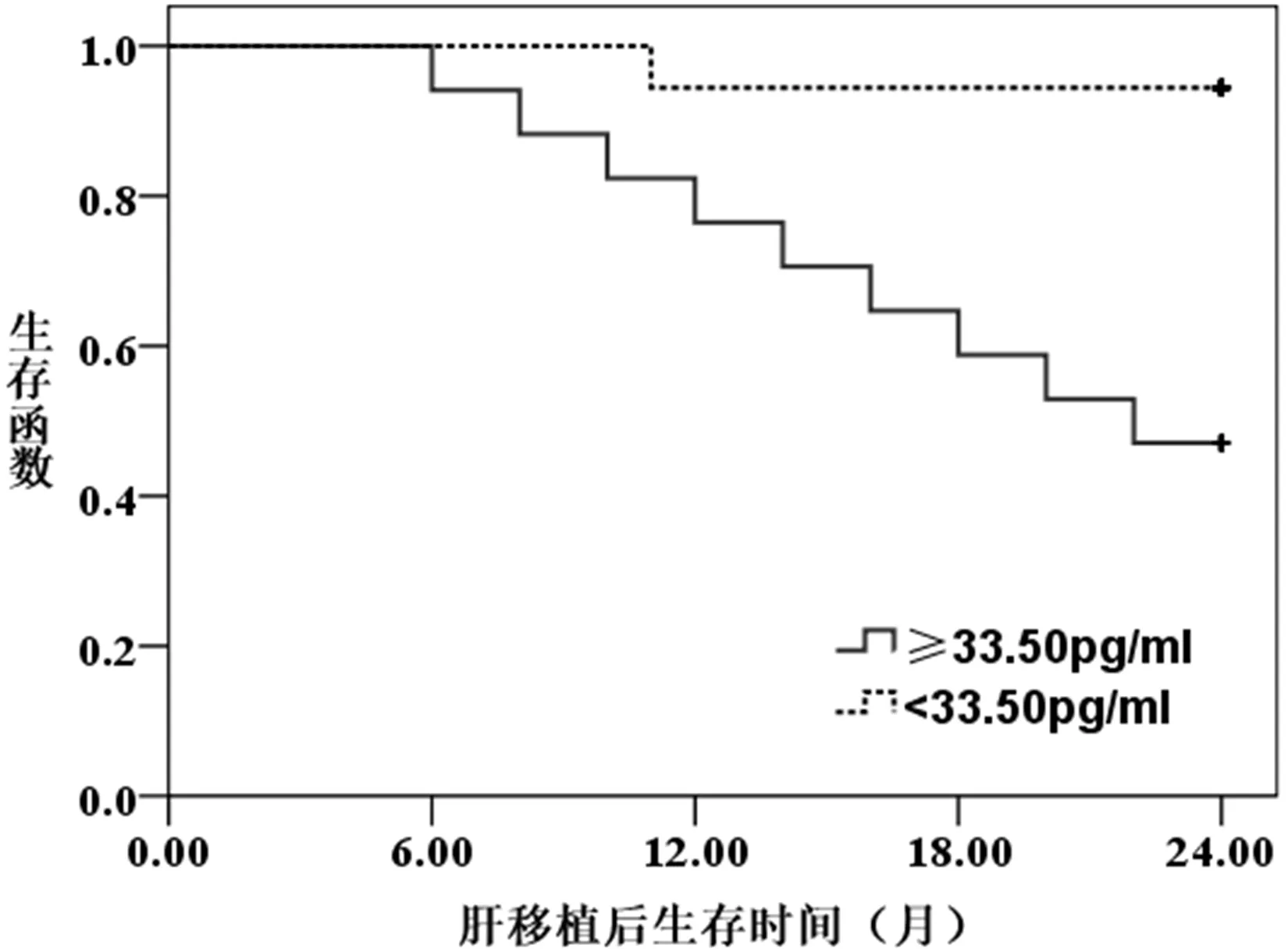
图1 接受不同TNF-α水平供体受者2 a生存率比较
3 讨论
近年来,活体肝移植逐渐在国内推广被应用[6-8],但供体在获取和转运过程中存在感染的风险,使机体局部或全身细胞因子出现异常波动,并成为影响供体质量和肝移植受者预后的潜在因素[9]。目前,国内外对于供体质量缺乏权威标准,供体炎症与受者生存关系研究也较少。质量不合格的供肝是造成肝移植失败的高危因素是不言而喻的[10]。机体炎症反应是局部或全身炎性细胞因子相互作用而形成的细胞反应,参与机体免疫、内分泌和纤溶过程[11],因而供体血清细胞因子水平可在一定程度上反映代谢状态,为评估供肝质量提供了依据。
TNF-α由巨噬细胞分泌,被认为是机体最强效的炎症介质,通过与TNF-R1和TNF-R2膜结合而发挥生物学作用[12]。本研究对比了供体器官获取前血清细胞因子水平对肝移植受者预后的影响,结果显示生存组受者供者血清TNF-α水平显著低于死亡组供者,提示供体血清TNF-α水平异常可能是肝移植受体预后不良的原因。有动物实验也证实TNF-α可通过释放白三烯、血栓素等脂类介质,破坏肝细胞[13,14]。另外,TNF-α可诱导氧自由基,进而损伤肝组织细胞[15,16],可能是供体血清TNF-α水平升高造成肝移植术后受者预后差的原因。TNF-α还可刺激IL-1和IL-6等低分子细胞因子表达,进而加快炎性反应,增加组织损伤,并成为肝移植后受者发生排异反应的因素【17】。IL-2则可通过IL-2R激活细胞毒性T细胞,并刺激B细胞的成熟,进而介导排异反应的发生[18,19]。本研究显示死亡组供肝血清IL-2水平显著高于生存组供者,提示预后不良的发生可能与供肝者血清IL-2异常升高引起的排异反应有关。
为进一步分析IL-2和TNF-α在判断肝移植患者预后的价值,本研究采用ROC分析供体器官获取前供者血清IL-2和TNF-α水平对肝移植受者预后的影响,结果显示其AUC均超过0.75,提示供体器官获取前监测血清IL-2和TNF-α水平有助于判断肝移植患者的预后。本研究显示不同预后患者供体器官获取前供者血清IL-1β水平亦存在显著性差异,但ROC分析结果显示其AUC为0.700,提示供者血清IL-1β水平对判断肝移植受者预后的价值有限,其原因尚不明确,可能与IL-1β介导的炎性作用较TNF-α弱有关[20]。
综上所述,器官获取前监测供者血清细胞因子可能能够预测肝移植受者预后,其中以监测血清TNF-α水平作用较大。由于影响肝移植受者生存的因素特别多,供肝质量、受者病情和医疗技术水平等都可能影响患者预后,在进行这类分析研究时控制混杂因素非常困难,因而要得出一个可信的结论也需要不懈的努力,做好配比配对对照,加强检测试剂的稳定性,才能得出科学的结论,但毫无疑问,供者血清细胞因子水平监测具有重要的临床意义,应引起临床医生的重视。

