麻醉方式对老年下肢骨折并发深静脉血栓形成患者的影响
孟婕妤 时炳江
1 莱阳市中医医院麻醉科,山东 莱阳 265200
2 烟台市莱阳中心医院麻醉科,山东 莱阳 265200
中国人口逐渐老龄化,但医疗条件在不断改进,目前有更多手术技术适用于老年伤病患者,而麻醉干预的完善为术中安全提供了保障。由于老年患者自身素质下降导致麻醉耐受性降低,在手术的过程中选择不同麻醉方式降低术后患者并发症发生率[1-3]。尤其针对治疗老年骨折并发下肢静脉血栓手术,不同麻醉方式具有较大差异性,为术后临床疗效带来不同影响。下肢骨折并发深静脉血栓手术中推行腰—硬联合麻醉干预可提升麻醉安全性,下肢静脉血流动力更加平稳,椎管内实施麻醉时刻让患者处于清醒状态,及时发现下肢异常,同时降低高龄患者手术风险,预防栓子脱落[4-5]。老年人身体机能下降,骨质中营养物质逐渐消失,骨折发生率高于年轻人,严重影响老年人生活质量。本研究探讨老年下肢骨折患者并发深静脉血栓形成给予不同麻醉方式后手术治疗的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
选取莱阳市中医医院2018 年8 月至2019 年6 月治疗的92 例老年下肢骨折并发深静脉血栓形成患者,根据麻醉方法的不同分为观察组和对照组,各46 例。对照组,男性26 例,女性20 例,平均年龄(73.1±7.2)岁,平均体重(62.0±6.1)kg;观察组,男性23 例,女性23 例,平均年龄(72.8±6.7)岁,平均体重(63.2±6.6)kg。两组老年下肢骨折患者一般临床资料比较,差异无统计学意义,具有可比性。纳入患者无椎管内麻醉禁忌证。排除标准:(1)患者常规麻醉药物过敏者;(2)有严重凝血障碍者与手术耐受性较差;(3)精神疾病患者与患有重大免疫型疾病者(心肺功能障碍);(4)严重交流障碍病患者。
1.2 方法
所有患者在经麻醉手术前检查患者使用麻醉的意识状态,两组患者麻醉深度保持一致,术中循环波动相对稳定,并给予患者氧气支持(2 L/min)保证所有患者术前并未服用其余药物,术毕前30 min 给予患者5 mg 托烷司琼防止其发生恶心呕吐症状。所有进入手术室后,医务人员给予患者手臂前端静脉通路建立,立即连接手术室心电监护随时监控生命体征变化,尤其是血压与呼吸,当血氧饱和度下降至90%以下需通知医师,随后选择患者下肢骨折部位同侧L3~L4 处行穿刺性麻醉手段[6-8]。
1.2.1 对照组
对照组患者实施硬膜外麻醉。麻醉成功穿刺后放置硬膜外导管并做好固定使患者平卧,回吸查看导管内是否有血液与脑脊液,连续给药,随后使用2%利多卡因联合0.75%布比卡因按1 ∶1 比例使用注入麻醉位置,最高平面应止于乳头平面与肋弓平面,基于手术过程中按照病情发展追加麻药剂量。
1.2.2 观察组
观察组患者实施腰—硬联合麻醉。做好术前准备后进行穿刺,穿刺看到脑脊液流出后缓慢注入0.5%布比卡因8~12 mg,放置硬膜外导管并做好固定使患者平卧,最高调整麻醉平面至T10 以下后进行手术,并使用2%利多卡因联合0.75%布比卡因按1 ∶1 比例维持麻醉效果[6]。
1.3 观察指标
观察并比较两组患者,(1)麻醉诱导前后智力状态测评(mini mental state examination,MMSE)与视觉模拟评分(visual analogue scale,VAS);(2)麻醉诱导情况(诱导前后血压值、诱导麻醉时间和硬膜外麻醉用量)。
1.4 判定标准
MMSE 评 分:27~30 分 为 正 常; 21~26 分 为 轻 度认知功能障碍,患者数值接近诱导前代表患者智力测评接近正常;VAS 数值越小表明术后患者视觉疼痛感越小,麻醉手段效果更佳。正常血压:收缩压<130 mmHg (1 mmHg =0.133 kPa),舒张压<85 mmHg;理想血压:收缩压<120 mmHg,舒张压<80 mmHg,麻醉诱导时间越短与硬膜外麻醉用量越小表明患者麻醉效果较好。
1.5 统计学方法
应用SPSS19.0 统计软件对数据进行处理,计量资料采用(±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料采用n(%)表示,组间比较采用χ2检验,当P<0.05 时表示差异有统计学意义。
2 结果
2.1 评分比较
麻醉诱导前两组患者MMSE 与VAS 评分比较,差异无统计学意义;麻醉诱导后,两组患者MMSE 与VAS 评分均较麻醉诱导前降低,观察组患者MMSE 评分高于对照组患者,VAS 评分低于对照组患者,差异有统计学意义(P<0.05,表1)。
表1 两组患者麻醉诱导前后评分比较(分,±s)
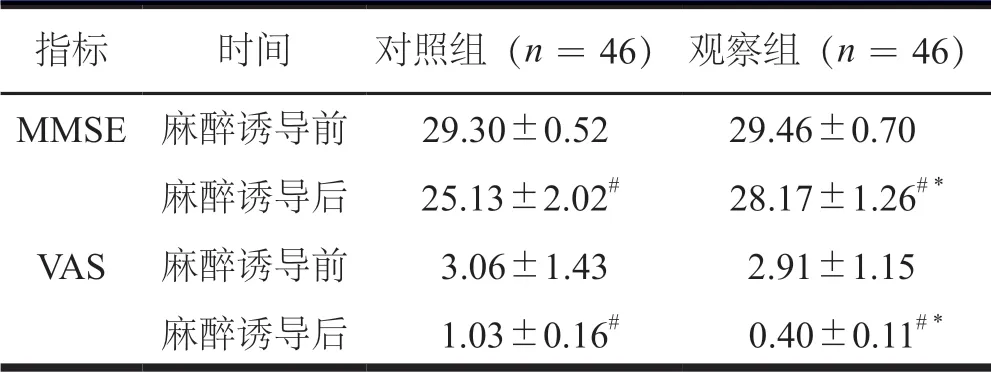
表1 两组患者麻醉诱导前后评分比较(分,±s)
注:与术前同组内比较,#P <0.05;术后与对照组比较,*P <0.05
指标 时间 对照组(n =46) 观察组(n =46)MMSE 麻醉诱导前 29.30±0.52 29.46±0.70麻醉诱导后 25.13±2.02# 28.17±1.26# *VAS 麻醉诱导前 3.06±1.43 2.91±1.15麻醉诱导后 1.03±0.16# 0.40±0.11# *
2.2 麻醉诱导情况比较
麻醉诱导前两组患者血压值比较,差异无统计学意义;麻醉诱导后,两组患者血压值较麻醉诱导前降低,观察组患者舒张压和收缩压高于对照组患者;观察组患者麻醉时长短于对照组患者,硬膜外麻醉用量少于对照组患者,差异有统计学意义(P<0.05,表2)。
3 讨论
由于老年人行动不便加骨质间营养物质过度流失,易发生老年骨质疏松病症,因此老年下肢骨折发生率较高。老年骨折患者随着治疗、护理手段不佳导致残疾率及病死率提升。目前主要治疗着重于提升术式执行效果,尽快达到治疗前功能使用水平,控制术后并发症发生,优化老年患者治疗效果与生存质量[9-11]。
表2 两组患者麻醉前后诱导情况比较(±s)
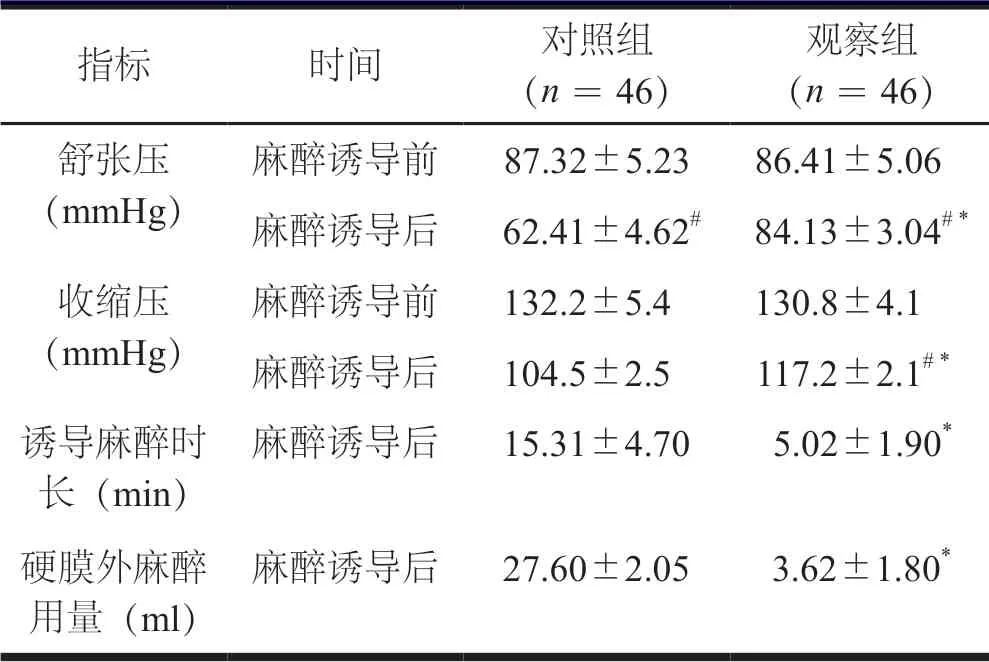
表2 两组患者麻醉前后诱导情况比较(±s)
注:与术前同组内比较,#P <0.05;术后与对照组比较,*P <0.05
观察组(n =46)舒张压(mmHg)指标 时间 对照组(n =46)麻醉诱导前 87.32±5.23 86.41±5.06麻醉诱导后 62.41±4.62# 84.13±3.04# *收缩压(mmHg)麻醉诱导前 132.2±5.4 130.8±4.1麻醉诱导后 104.5±2.5 117.2±2.1# *诱导麻醉时 长(min)麻醉诱导后 15.31±4.70 5.02±1.90*硬膜外麻醉 用量(ml)麻醉诱导后 27.60±2.05 3.62±1.80*
根据社会人口调查,过去老年患者因骨科导致死亡的发生率为10.2%,随着医疗技术的进步缩小病死率,更多老年患者愿意接受手术治疗。老年阶段时由于生理、应激能力与机体储备明显变弱,伴随基础疾病如高血压、糖尿病、心脏病等,对于药品反应较敏感,对于下肢骨折后并发下肢深静脉血栓老年患者,应遵循尽早手术治疗原则,首选椎管内麻醉办法。腰—硬联合麻醉是一种起效快且能让患者保持清醒,便于及时发现术中不适反应,同时经济便捷、操作管理方便,也较贴合多数老年患者治疗需求,已经成为临床中首选的麻醉方式[12-13]。麻醉诱导时局部药物使用量较少,阻滞作用相对较好可以最大限度控制手术操作对机体的刺激,利用硬膜外麻醉干预有外置管提供在较长的手术过程中持久性麻醉与术后镇痛,医务人员可以结合皮下穿刺技术,减少并发症发生。麻醉诱导时间短,麻醉平面较低,对循环影响轻微[14]。本研究结果显示,麻醉诱导后观察组患者MMSE 评分高于对照组患者,VAS 评分低于对照组患者;观察组患者舒张压和收缩压高于对照组患者;观察组患者麻醉时长短于对照组患者,硬膜外麻醉用量少于对照组患者,差异有统计学意义。
综上所述,为提升老年下肢麻醉效果实施腰—硬联合麻醉介入常规手术治疗,可提升临床骨折恢复效果的同时保障术中安全性,与传统麻醉方式比较,患者麻醉体征更 佳平稳,故而具有较高临床推广价值。

