体外开窗重建分支血管治疗胸腹主动脉病变的临床疗效
刘 华 张 军 刘 斌 张群献 刘 涛 刘华松 王 静 贺桂莲 原 野
1 十堰市太和医院(湖北医药学院附属太和医院)心脏大血管外科,湖北 十堰 442000
2 华中科技大学同济医学院附属同济医院中法院区神经内科, 湖北 武汉 430000
1991 年Parodi 等[1]报道腹主动脉瘤腔内修复术(endovascular aortic repair,EVAR)后,腔内技术已成为治疗腹主动脉瘤的主要治疗手段。但累及内脏分支的胸腹主动脉病变的处理,从早期的传统开放手术到后期的杂交手术都面临内脏分支血管重建、手术损伤所导致的高并发症率与病死率。近年来,探讨利用平行支架、分支支架和开窗支架等全腔内技术处理累及内脏区的主动脉病变[2]。平行支架技术在操作上简便易行,但存在不可避免的内漏风险,国外已经有定制内脏四分支血管分支支架应用于临床[3]。国内应用自行改造覆膜支架治疗累及内脏分支主动脉病变,开窗支架在临床的应用中更具前景[3-4]。本研究总结开窗重建分支血管方法,探讨体外开窗主动脉腔内修复(fnenstration endovascular aortic repair,FEVAR)治疗胸腹主动脉病变的早期临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
选取 2013 年 2 月至 2018 年 3 月十堰市太和医院(湖北医药学院附属太和医院)收治9 例胸腹主动脉病变患者,行FEVAR 重建内脏分支。纳人标准:因合并严重冠心病、重度肺功能不全、高龄等因素无法接受开放手术患者。排除标准:可以行开放或杂交手术的胸腹主动脉病变患者。 胸腹主动脉病变患者9 例,其中Ⅲ型胸腹主动脉瘤 1 例、V 型胸腹主动脉瘤 1 例、胸腹主动脉夹层动脉瘤 3 例、肾上型腹主动脉瘤 2 例、近肾型腹主动脉瘤 2 例。临床表现均有不同程度的腹痛及胸腰部疼痛症状,临床基线资料见表1。
1.2 术前影像学数据测量
全部患者均于术前行升主动脉至双侧股浅动脉起始部CT 血管成像(computed tomographic angiography,CTA)检查,以DICOM 格式录入三维血管工作站,软件测量内脏分支血管间距离、分支血管开口位置、直径、最佳投射角度及胸腹主动脉直径等数据,具体数据见表2。
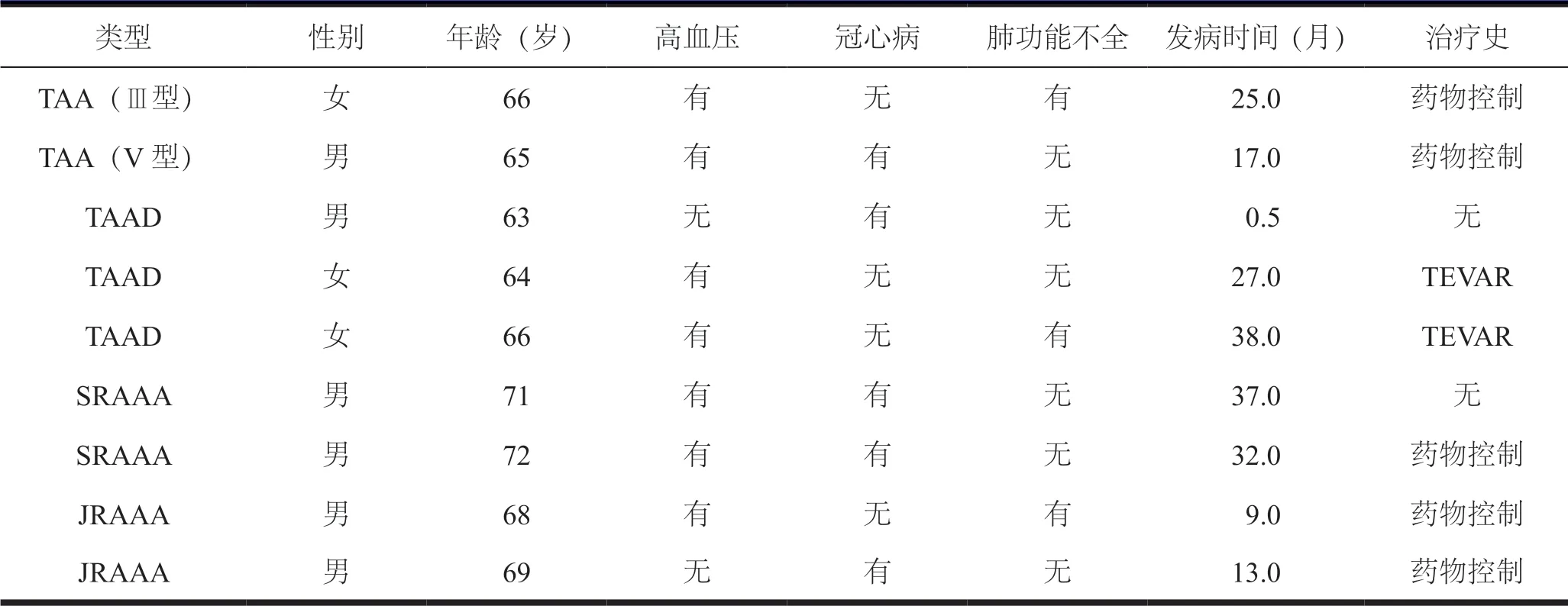
表1 9 例胸腹主动脉病变患者基本临床资料
1.3 台上体外开窗支架设计
根据三维血管工作站测量的患者主动脉成像数据,结合覆膜支架特性,在支架植入体内前,对覆膜支架进行体外开窗。将覆膜支架置于无菌操作台上,开支架外鞘,将支架充分释放,完全暴露于操作者视野中。观察覆膜支架标记,以覆膜支架起点“8”字和对侧连续金属显影线,分别标记为钟点的 9 点和 3 点位。依据已测量的患者分支血管开口钟点位,按照钟点法定位支架需要开窗部位;依据已量的分支血管开口直径,决定用电烧灼开覆膜进行开窗及开槽的表面积,短尺测量分支间距离。将圈套器或导丝前端成圈连续缝合于开窗或开槽周围。改造完毕将覆膜支架逐段原位回收人输送系统外鞘和内鞘之间。台上体外 Lifetech Ankura 支架开窗设计,具体见表3。
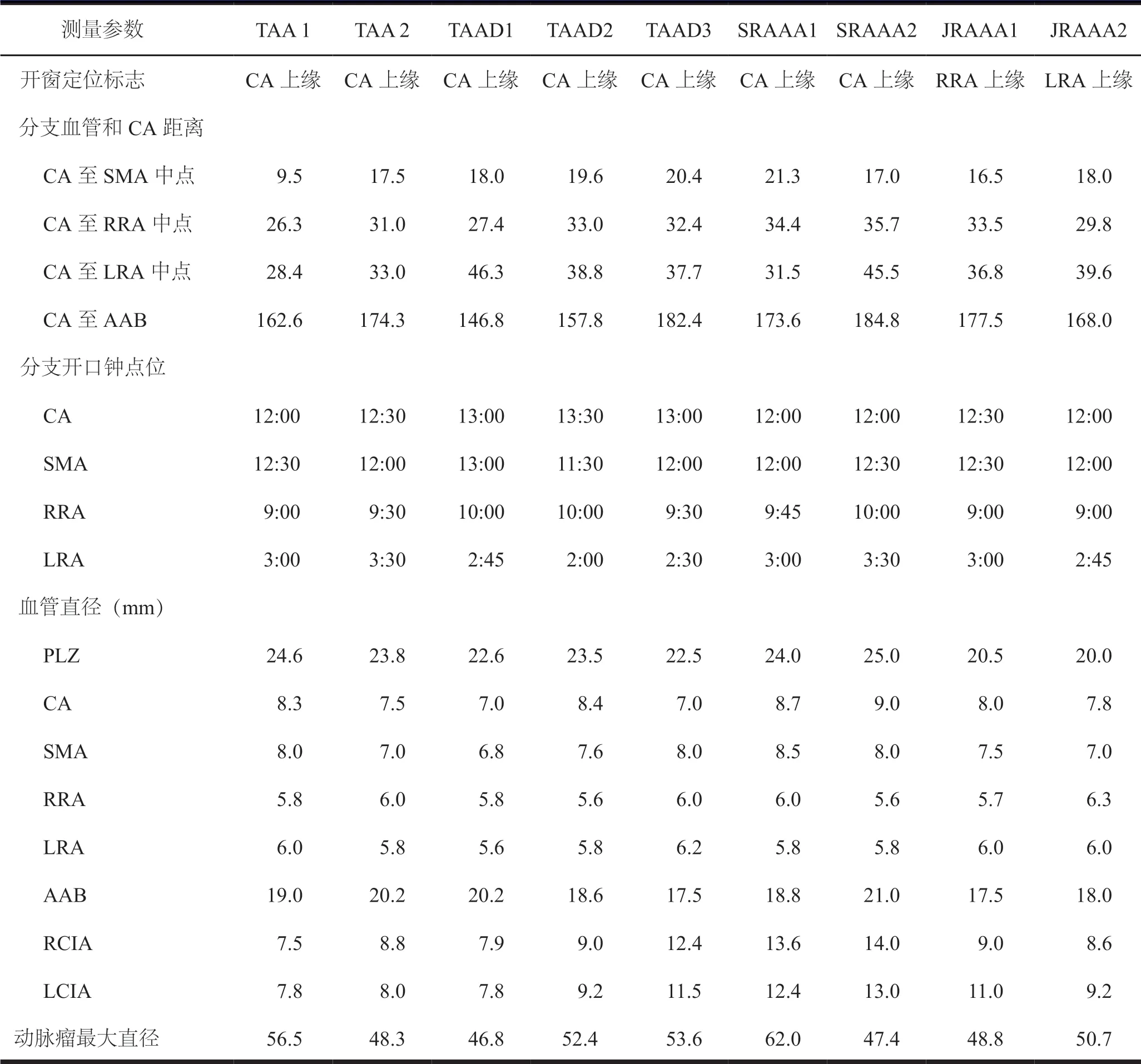
表2 9 例台上体外开窗患者主动脉 CTA 测量数据
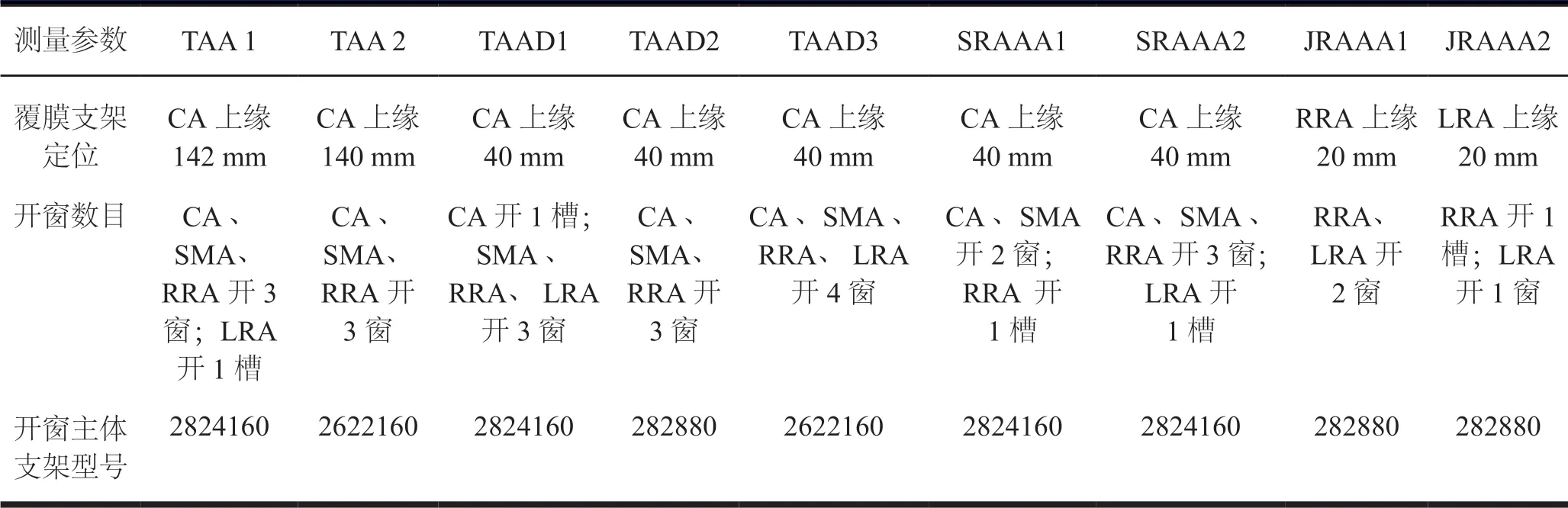
表3 9 例患者Lifetech Ankura 支架台上体外开窗方案
1.4 开窗重建分支血管治疗胸腹主动脉疾病手术方法
全麻下切开双侧股总动脉,穿刺左肱动脉,全身肝素化(8 mg/kg)后置入 12 F 鞘,COOK 长鞘于降主动脉,自左肱动脉至股总动脉建立工作通路,备超选分支血管使用。胸腹主动脉逐段造影,确认是否和术前CTA 诊断一致,骨显像标志定位内脏动脉分支开口位置,夹层动脉瘤的造影还需确认导丝是否在真腔。支架输送系统沿超硬导丝从股动脉送人,进入时将支架冲水阀正对手术台面 3 点钟方向,“8”字Marker 正对 9 点钟方向,固定输送系统后不要调转方向,保持此原钟点位置向近心端推送,直至降主动脉预备释放位置。再次确认Marker 定位,左手固定支架,确认无误后右手逆时针旋转支架外鞘控制手柄,逐步释放支架,分步露出CA、SMA 及左右肾动脉(DRA)4 窗。自工作通路,将导丝导管配合分步选人CA、SMA 及左右肾动脉,对于开口向下的肾动脉,如果肱动脉建立的工作通路无法选人,可改为股动脉逆行入路来选人左右肾动脉。保留 Supercore 导丝,再将长鞘分步选人CA、SMA 和左右肾动脉,置入分支覆膜或裸支架,腹主动脉内探出约 5 mm。打开后释放,将开窗覆膜支架完全释放,退出输送系统。远端接 Lifetech 或 GORE 腹主动脉分叉型覆膜支架,双侧延伸至髂外动脉,完整隔绝腹主动脉远端动脉瘤,腹主动脉支架近端及分腿重叠处行球囊扩张。开窗重建分支血管术重点是支架如何开窗精准定位,现以V 型胸腹主动脉瘤为例展示开3 窗过程(见图1A~E)。选择Lifetech 长度为80 mm 的CUFF 为开窗支架,体外开窗好后再回收入鞘内释放,然后于近端再接胸主覆膜支架,远端接腹主动脉分叉型支架。术后即刻主动脉造影评估各开窗内脏动脉分支通畅、胸腹主动脉瘤隔绝有无明显内漏、双侧髂内动脉及时显影情况。
1.5 随访
术后每 3 、6 和12 个月进行定期随访,记录患者血压、心率、肝肾功能、下肢活动、服用抗血小板、稳定粥样斑块药物;明确有无截瘫、臀部肌肉疼痛坏死、下肢跛行等不良症状。根据 CTA 检查结果评价主体覆膜支架隔绝效果,内脏分支支架通畅情况、夹层动脉瘤瘤腔变化及内漏演变。
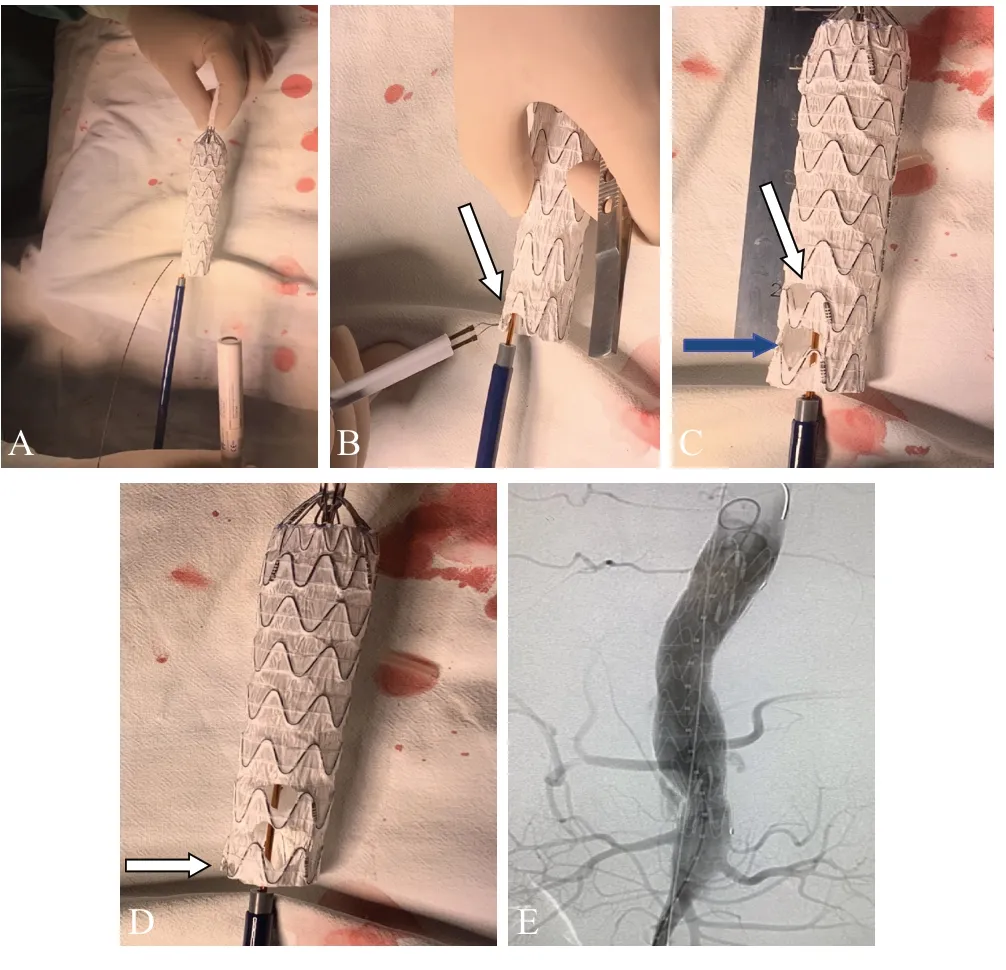
图 1 Lifetech Ankura 支架台上体外开3 窗示意图
1.6 统计学方法
采用描述性统计学方法,数据采用四分位间距M(P25,P75)及n(%)表示。
2 结果
2.1 临床疗效及手术指标
9 例患者顺利完成手术,术后CTA 复查胸腹主动脉病变腔内治疗有效,腹部及胸腰部疼痛消失,手术后2周内出院,住院平均时间为 7.5(5.0,13.0)天。支架释放成功率 100%,开窗重建内脏分支动脉完成 100%。支架改造中位时间 130(70,140)min。手术平均时间为273.8(96.7,345.6)min。平均X 线照射时间为84.0(60.0,180.0)rain。
2.2 支架选择
应用 Lifetech Ankura 主体支架台上体外开窗 9 枚,共 28 个内脏分支通过主体开窗或开槽重建,其中 67.9 % 置入分支支架(19/28)。CA 开窗 6 例,开槽 1 例,置入支架 3 个,其中 Fluency(Bard)支架 1 个,Viabahn(Gore)支架 1 个,Omnilink(Abbott)支架 1 个。 SMA 开窗 7 例,置入 6 个支架,均为 Fluency 支架 3 个, Viabahn 支架 3 个。RRA 开窗 8 例,开槽 1 例,置入 6 个支架,其中 Fluency 支架 4 个, Omnilink 支架 2 个。 LRA 开窗 4 例,开槽 2 例,其中 Fluency 支架 2 个, Omnilink 支架 2 个。
2.3 手术并发症
无围手术期死亡。1 例JRAAA 患者出现少量Ⅰ型内漏, 1 例Ⅴ型TAA 患者均出现少量Ⅱ型内漏, 1 例TAAD 患者出现少Ⅲ型内漏。 1 例患者术前合并慢性肾炎Ⅳ期,术后 1 天出现肾功能不全,经腹膜透析治疗后好转。所有患者无截瘫、腹盆腔脏器缺血、下肢跛行表现,无 30 d 内再手术。
2.4 随访结果
随访率 100% ,所有患者无二次介入或开放手术。随访不良记录: 1 例患者术后 15 个月死亡,非主动脉源性死亡,原因为上消化道出血。 1 例患者术后 9 个月左肾动脉支架重度狭窄, 2 例肾动脉支架轻中度狭窄,因肾功能并无损害,给予两联抗血小板治疗并动态随诊。 1 例JRAAA 患者 6 个月复查 I 型内漏消失, 1 例V 型TAA 患者 3 个月复查 Ⅱ 型内漏消失, 1 例TAAD 患者 Ⅲ 型内漏无进展。 1 例肾功能不全者 12 个月后进展为尿毒症,需行透析治疗维持。随访结果显示9 例患者无动脉瘤破裂,动脉瘤体直径均不同程度缩小,瘤腔部分血栓化。内脏分支重建后两年血管通畅率 89.29% (25/28)。
3 讨论
累及内脏血管的胸腹主动脉病变一直是血管外科所面临的巨大挑战。传统的开放手术具有较高的手术并发症及围手术期死亡率[5-6],特别是对于高龄或合并心肺基础疾病患者。通过微创介入与开放手术相结合的杂交手术简化开放手术操作,降低手术风险,扩大胸腹主动脉病变外科治疗的适用范围,但仍需要腹部大切口做内脏分支动脉的顺行或逆行搭桥,存在一定的手术并发症[7-8]。一项关于 507 例胸腹主动脉瘤患者的Meta 分析表明,杂交手术的围手术期死亡率及截瘫的发生率分别为 12.8 %~7.5 %[9]。对于慢性夹层动脉瘤的患者,主动脉近远端缺乏健康组织,导致开放手术血管吻合更加困难。随着血管腔内技术的不断发展,外科重要操作能在腔内施行而无需大切口。通过全腔内重建内脏分支血管技术修复胸腹主动脉病变[10-11]。近 10 年来不断积累并逐渐成熟,国外研究报道通常应用定制开窗或分支支架来治疗胸腹主动脉病变,对于急症或濒临破裂伴有临床症状的患者则无法等到定制开窗支架,因此限制了此类病例的腔内治疗。国内目前尚缺乏多样式定制产品,术中台上体外开窗重建分支血管的技术在国内的应用则更符合中国治疗现状。但国内大多报道了主要是回顾性总结早期临床效果,但对于术后远期随访结果匮乏。
目前开窗覆膜支架包括国产 Lifetech Ankura 胸主、分叉型腹主动脉支架及 CUFF、进口COOK ZENITH 胸主、分叉型腹主动脉支架及 CUFF、GORE C3 腹主支架。本报道选择 Lifetech Ankura 支架因为其特点如下:(1)Ankura主动脉支架覆膜自带双侧显影标记,节省手术台上自制Marker 标记,节约手术时间,通过双向标记来对准其中一个分支血管开口,出错率相对较低。(2)后释放支架,可以在释放过程中来调节覆膜支架的位置来完成内脏分支开窗的准确对位。(3)支架易改造,重装回收简单,提高支架开窗效率。对于无法接受开放手术的胸腹主动脉瘤患者更适用于腔内治疗。开窗及分支技术都可以作为备选方案。临床中对于较大的动脉瘤,尤其是覆膜支架与瘤壁的距离>10 mm 时,分支支架更合适。虽然目前没有明确的数据资料支持这一观点,但分支支架优势是可以降低内脏靶血管超选失败的概率,还可以减少动脉瘤血栓化瘤体缩小导致桥支架闭塞及与主支架分离的可能[12]。
本组9 例胸腹主动脉疾病患者高龄合并有心肺疾病,动脉瘤体直径 46.8~62.0 mm,覆膜支架与瘤壁的距离<10 mm,因此选择了全腔内开窗重建分支血管技术。台上自行开窗对支架的改造过程较分支技术更为简单易行,手术花费相对较低,适合在临床推广。不足之处在于:(1)金属骨架支架干扰导管及导鞘进入分支动脉。开窗容易,接入分支支架相对困难。(2)覆膜支架半释放状态下支架置入相对容易,待主动脉覆膜支架完全打开后有导致分支支架扭曲的风险。(3)由于被改造的覆膜支架存在结构完整性的问题,客观影响远期效果。基于以上局限性,体外自行开窗技术更适用于由于解剖及临床因素无法接受开放手术的患者。本组所有手术患者无 30 天内死亡及再手术发生率。无动脉瘤破裂,动脉瘤体直径均不同程度缩小,瘤腔部分血栓化。内脏分支重建后两年血管通畅率 89.29%。早期3 例少量内漏,但在 6 个月的随访中 2 例消失, 1 例无进展。 Odefich[13]报道了一项 30 例术中台上开窗治疗胸腹主动脉病变患者的研究,结果显示术后病死率为 3.3% 。关于定制支架治疗胸腹主动脉病变结果的报道显示 30 天死亡率为 2%~17%[14]从目前文献报道近中期结果,术中台上体外开窗与定制支架开窗的手术并无统计学差异[15]。
本研究应用术中台上体外开窗技术治疗无法行开放手术的胸腹主动脉患者,是一种安全、有效的治疗胸腹主动脉病变的方法,中期随访结果满意。对于有合并症无法接受开放手术的高危患者,术中台上开窗技术是治疗胸腹主动脉病变的理想选择。但由于体外开窗技术的局限性,需要更长期的随访及多中心大宗病例的结果来证实此技术的安全性。

