珠海市基层医务人员对高血压、糖尿病分级诊疗制度的知信行研究
朱秋月 张璐莹
复旦大学公共卫生学院,上海,200032
2016年珠海市发布《关于开展高血压、糖尿病分级诊疗工作的通知》,率先开展高血压、糖尿病(以下简称“两病”)的分级诊疗工作。其服务模式是在市、区两级卫生计生行政部门的组织和指导下,建立由医院专科医师、基层全科医师和护师(士)组成的高血压、糖尿病“三师共管”的医疗团队(以下简称三师团队),通过与“两病”患者签约,实行“两病”分级诊疗,提供个体化治疗、健康教育、生活干预等服务,实现“两病”患者全程、接续性健康管理。本研究探究珠海市分级诊疗工作实施初期及实施1年后医务人员对分级诊疗制度相关内容的认知、态度及行为倾向,发现实施过程中可能存在的问题并提出建议。
1 资料来源与方法
1.1 研究对象
珠海市共有37家社区卫生服务机构开展分级诊疗试点。课题组设计医务人员调查问卷,分别于2016年8月(政策实施初期)和2018年1月(政策实施1年后)对37家社区卫生服务机构中的全部“三师团队”成员先后进行两次现场调查,两次为同一批调查对象。由于社区卫生机构人员的流动性,两次调查的对象不完全一致。2016年共发放问卷342份,收回有效问卷340份,有效回收率为99.42%;2018年收回有效问卷336份,有效回收率为100%。
1.2 研究方法
在文献查阅的基础上,参考《关于基本医疗保险实施高血压、糖尿病分级诊疗有关问题的通知》、《关于高血压、糖尿病分级诊疗工作的通知》、《高血压、糖尿病分级诊疗“三师团队”工作考核评估细则(试行)》等分级诊疗相关政策文件,自行设计《珠海市高血压、糖尿病分级诊疗工作基层医务人员调查问卷》,根据珠海市卫计委医改办相关专家讨论和反馈意见,形成最终调查问卷。
问卷内容包括医务人员基本情况、对分级诊疗及其激励机制相关政策的认知、态度和行为倾向四个部分。基本情况包括年龄、性别、受教育程度、职称等内容。认知部分包括服务对象及模式、考核及支付标准等分级诊疗制度的内容。态度部分包括对分级诊疗的现实意义、激励机制的态度及可能存在的问题,采用Likert量表进行评价,分为“非常同意、比较同意、一般、较不同意、非常不同意”5个量度,分析时将“非常同意”和“比较同意”2个条目归为“同意”,其他条目归为“不同意”,每道题目均以同意率描述。行为倾向部分包括提升服务能力、控费行为、患者随访及健康教育、专科医生基层巡诊等内容,行为倾向和感受方面度量如态度部分。
1.3 统计学方法
运用EpiData 3.1建立数据库,双人录入问卷;运用Stata 15.1软件进行统计描述和统计分析,对2016年和2018年前后医务人员基本情况差异采取独立t检验和卡方检验;对前后医务人员政策内容认知、态度和行为的差异采用卡方检验。
2 结果
2.1 调查对象基本情况
2016年和2018年分别调查340名和336名医务人员,男性占比均为35%,两次调查医务人员平均年龄均在37-38岁;受教育程度方面,大学本科及以上占比为39%-40%;工作年限为12-13年,两年差异均无统计学显著意义(P>0.05)。 但在职称方面,2018年未定级医务人员比例远高于2016年(P<0.05),可能与社区卫生服务机构的人员流动有关。
2.2 基层医务人员对分级诊疗制度的认知情况
基层医务人员对分级诊疗制度的整体认知程度不高,且2018年认知水平稍低于2016年。9道认知题目中,2016年医务人员平均答对题目5.43道,2018年平均答对4.93道;两次调查医务人员在三师团队的经费来源、按人头付费的概念、绩效分配方面的答对率均小于50%。见表1。分级诊疗政策实施1年后医务人员的认知水平反而低于政策实施初期,可能与政策实施过程中的培训宣传减少及医务人员接受培训机会不等有关。
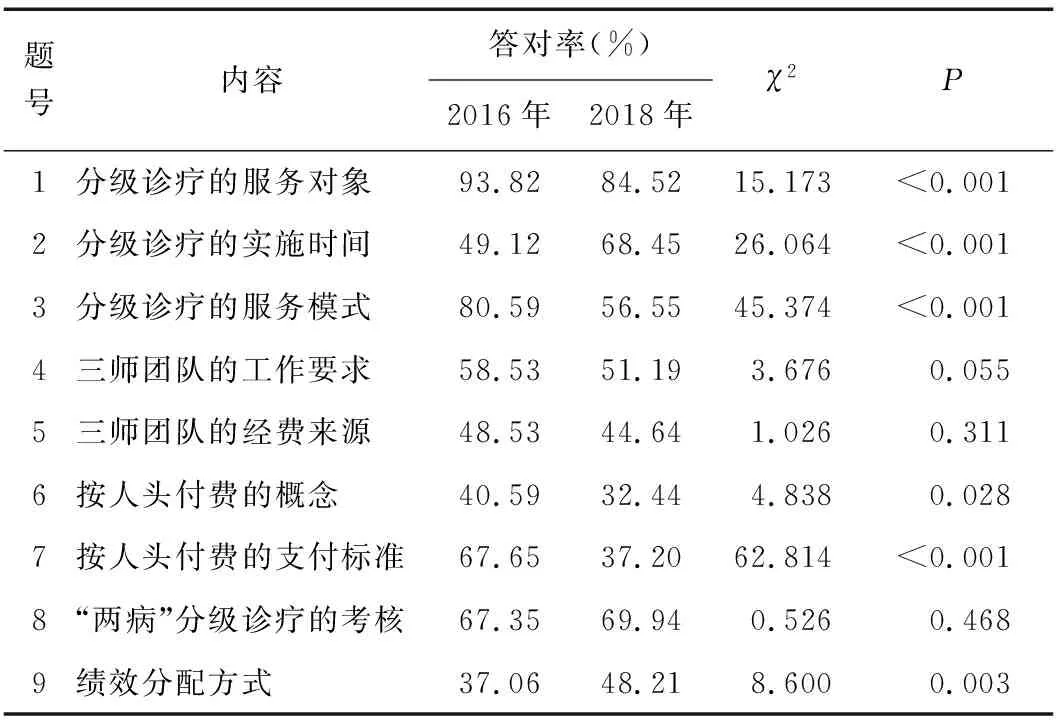
表1 2016年和2018年医务人员对分级诊疗的认知情况比较
2.3 基层医务人员对分级诊疗制度及其激励机制的态度
在对分级诊疗政策的态度方面,大部分基层医务人员支持分级诊疗工作,但也表示相关工作仍存在不足之处。2016年和2018年均有80%以上的医务人员肯定分级诊疗在提高服务质量、患者生活质量及控制医疗费用方面的作用。医务人员认为激励机制尤其是绩效分配至个人的经济激励有助于提高医务人员的积极性并推动分级诊疗的有效实施。两次调查呈现出医务人员共同反映的、分级诊疗推行过程中存在的总体制度设计不合理、工作量大、人头费标准低等尚需解决完善的问题。见表2。
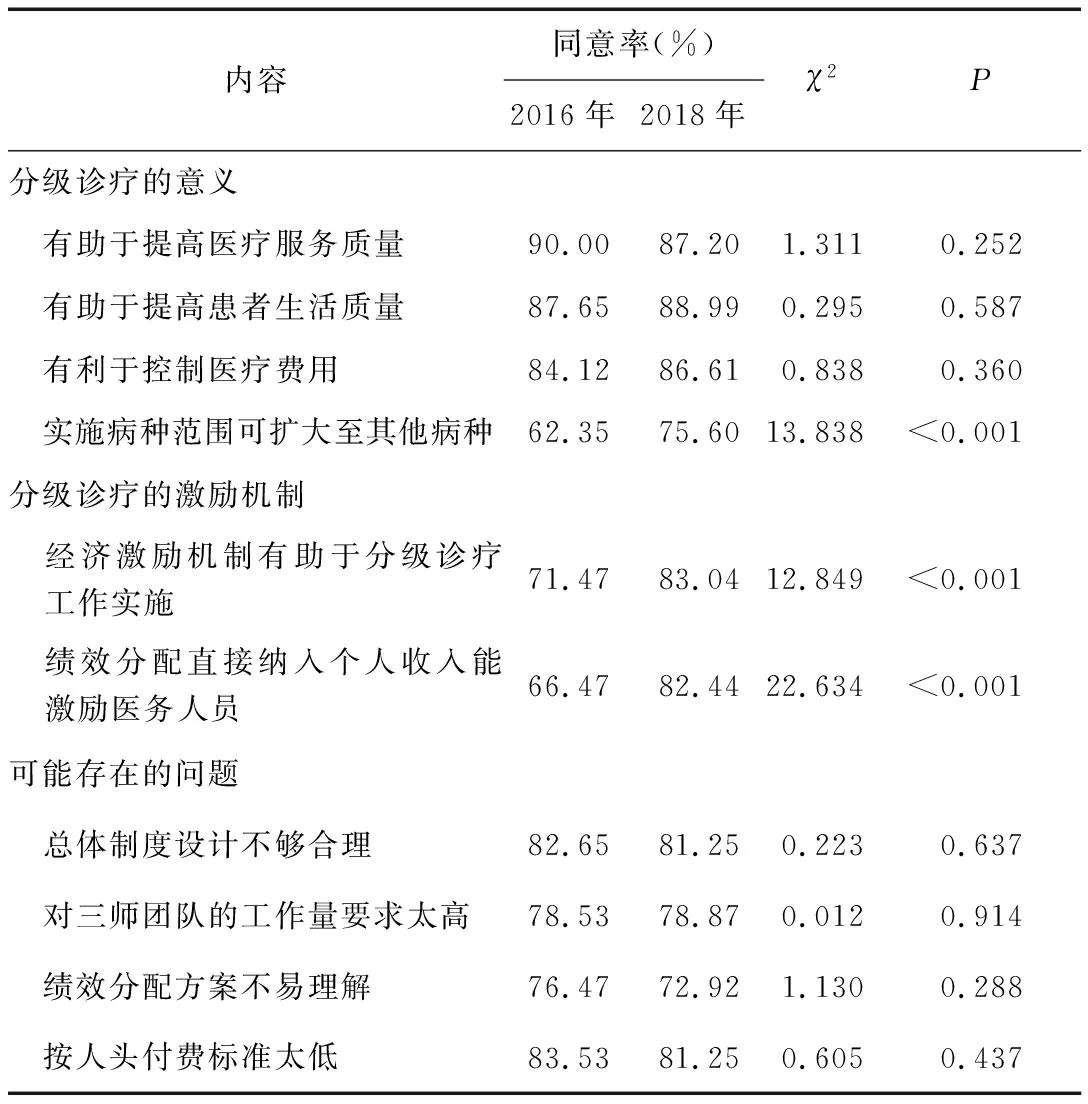
表2 2016年和2018年医务人员对分级诊疗及其激励机制的态度比较
2.4 基层医务人员对分级诊疗制度及其激励机制的行为倾向及感受
医务人员有积极行为倾向改变的同时工作压力和疲惫感增加。分级诊疗政策实施后,医务人员更加注重患者随访和健康指导、遵循诊疗规范、提高服务能力和疗效。但2018年医务人员对专科医生定期下基层巡诊的同意率下降约9个百分点,说明随着分级诊疗的进行,上级专科医生并没有完全按照政策要求开展相关工作,可能与分级诊疗上下联动机制未有效建立,追求自身利益最大化有关。另外,2018年超过50%的医务人员对工作任务产生疲惫感。见表3。
3 讨论
3.1 医务人员对分级诊疗政策及其激励机制认知程度不高
从调查结果来看,2018年医务人员相关问题答对率略低于2016年,不足60%,尤其在配套医保支付方式及绩效分配方式方面认知程度较低。这与已有的分级诊疗研究中存在的实施过程中医务人员对分级诊疗政策认知不足问题表现一致[1-2]。理论上,认知、态度和行为存在正相关关系,医务人员对政策正确的认知能够有效、合理的引导其态度与行为,从而更好地达到政策效果。分级诊疗政策实施一年后医务人员的认识水平有所下降,可能随着政策的实施,相关宣传和培训减少,或与工作需要相关医务人员未能全员接受培训有关。
应加强宣传和培训,提高基层医务人员对分级诊疗相关政策的认知和理解。可以通过相关部门举办培训讲座、专家指导、微信/微博等现代化共享平台,多途径宣传和普及分级诊疗相关政策,所有医务人员平等参与,提高医务人员对分级诊疗相关政策的认识。同时鼓励医务人员主动向患者宣传分级诊疗的相关政策及好处,使患者更加直接了解基层医疗机构的定位并逐渐就医习惯。
3.2 分级诊疗政策对医务人员的激励机制尚需完善
已有研究发现,分级诊疗实施过程中存在医务人员激励机制不足,积极性不高的问题[3-4]。本研究调查结果显示,相比于2016年,2018年医务人员对分级诊疗激励机制有更明确的要求和方向。将合理情况下的医保基金结余绩效分配直接纳入医务人员个人,能够更有效地激励医务人员,推动分级诊疗的实施。另外,医务人员表示按人头付费的人头费标准较低,由此造成签约越多、亏损越多的现象,进而导致医疗机构签约的风险选择,即医疗机构更倾向于与疾病风险程度低的居民签约。
要建立分级诊疗长效激励机制,提高医务人员工作积极性。当分级诊疗制度相应的薪酬激励机制不完善的情况下,医务人员对于分级诊疗相关工作的落实积极行不高,甚至会出现倦怠情绪[3]。《国务院办公厅关于改革完善全科医生培养与使用激励机制的意见》中指出,有条件的地区可以探索将签约居民的门诊基金按人头支付给基层医疗卫生机构或家庭医生团队。在合理人头费标准的医保支付方式下,结余留用、分配到个人的激励机制通过医务人员工作量和工作效能整体指标来肯定医务人员的工作[5],同时配套科学合理的职业发展、外出学习等激励机制,提高医务人员工作积极性,推动分级诊疗的健康发展。
3.3 上下级医疗机构及医务人员未形成有机联动机制
调查结果发现,上级专科医生未能按照政策要求定期下基层巡诊,2018年医务人员在此方面的同意率高于2016年。该现象最主要原因可能是分级诊疗过程涉及不同利益主体,上下级医院在各自利益驱动下未能形成良好的上下转诊,这与已有分级诊疗实施的研究中上下级医疗机构联动机制不充分呈现结果一致[6-8]。
应出台分级诊疗相关细则,理顺不同医疗机构有机联动协作关系。上级医院对基层医疗机构的支持是分级诊疗顺利实施的发展因素[8],各机构间利益的非一致性,不利于分级诊疗政策的有效实施。医疗机构的分工协作、有机联动应遵循不重复原则,政府相关部门应该出台分级诊疗细则,建立激励约束及保障机制,健全监督管理机制,确保其有效实施[9]。构建不同医疗机构利益共同体,进一步细化利益分享机制[10],促进上下级医院交流协作,有效引导双向转诊,推动分级诊疗的有序进行。
研究局限性:在匿名调查的基础上,无法将同一个人的调查结果进行前后关联,另外由于调查时医务人员可能存在不在场的情况,因此,前、后两次调查的医务人员可能存在不一致的情况。但能够总体上反映医务人员的知信行变化趋势,为政策的进一步完善提供参考和依据。

