大脑后动脉瘤破裂危险多因素及其治疗结果分析
陈解南 周新卫 彭冬红 黄钟情★
大脑后动脉瘤是指大脑后动脉内腔的局限性异常扩大引起的动脉壁的一种瘤状突出[1]。临床研究表明大脑后动脉瘤多数由于脑动脉管壁局部先天性缺陷与腔内压力增高引起,从而引起囊性膨出,是后循环蛛网膜下腔出血的主要原因。对于瘤体体积≤7 mm的小型未动脉瘤,其破裂风险较低,宜采取保守治疗[2]。近年来,随着医学影像术的不断发展和国人健康意识的提高,小型动脉瘤的检出率增高,且全球成年颅内动脉瘤患者中66%为小型动脉瘤。与颅内其他部位的动脉瘤相比,大脑后动脉瘤临床上较少见且具有独特的临床特点[3]。因此,本研究以大脑后动脉瘤患者作为对象,探讨大脑后动脉瘤破裂危险因素及影像学评估价值,报道如下。
1 资料与方法
1.1 临床资料
选择2008年7月至2018年3月大脑动脉瘤患者87例作为对象,所有患者入院后均完成CTA和/或DSA检查,并在CTA和/或DSA上采集动脉瘤几何学参数,包括:瘤体宽度、瘤颈宽度、瘤体高度、载瘤动脉直径及动脉瘤形态。在电子病例库中回顾性采集患者高血压、脑血管病家族史等。术前,根据动脉瘤是否破裂分为破裂组和非破裂组。破裂组32例,男11例,女21例,年龄(27~84)岁,平均(56.11±4.53)岁;未破裂组55例,男19例,女36例,年龄(26~84)岁,平均(49.79±4.58)岁。
纳入标准:①均经外科手术或DSA检查确诊;②符合手术夹闭或介入栓塞治疗适应证,且患者均可耐受;③患者或患者家属已签署知情同意书;④随访时间6~14个月。排除标准:①外伤性动脉瘤;②伴发夹层动脉瘤、血管畸形者;③动脉瘤显影较差或伴有血管痉挛明显者;④失访或随访时间不足6个月。
1.2 方法
①CTA、DSA检查方法同我们的既往报道相仿[4-6]。②手术夹闭治疗:采用气管插管静脉复合全身麻醉,显微镜下采用翼点入路,必要时离断颧弓以充分暴露术野,但手术基本原则是尽量减少脑组织牵拉,充分解剖脑底池和尽早暴露载瘤动脉近端。显微镜下分开脑池,分离并暂时性阻断载瘤动脉,确定与相邻动脉、穿支血管关系,锐性分离动脉瘤颈部,选择合适瘤夹完成瘤颈的夹闭,夹闭完毕后采用罂粟碱湿敷血管。③介入栓塞:患者全身静脉麻醉后,采用Seldinger技术,经股动脉穿刺插管,置动脉鞘,结合CTA先行全脑血管造影,确定动脉瘤的部位、大小、形状,并以此形成不同的治疗策略:①对于囊状动脉瘤,瘤颈窄且位于P1、P2段时,则行单纯弹簧圈囊内栓塞;如果瘤颈宽,可行球囊或支架辅助栓塞,尽量保留载瘤动脉;对于P3、P4段动脉瘤,若无法保留载瘤动脉,可行载瘤动脉闭塞。②对于梭形动脉瘤,先行动脉瘤囊内栓塞,边栓塞边退出微导管,后行载瘤动脉闭塞;对于闭塞载瘤动脉风险较大者,可行支架辅助栓塞或单纯支架置入术。
1.3 统计分析
采用SPSS 18.0软件进行数据分析处理,计数资料用n(%)表示,行χ2检验;计量资料用()表示,组间比较行t检验,采用Logistics回归分析大脑后动脉瘤的破裂危险因素;用改良Rankin量表评分(modified rankin scale,MRS)评估预后。P<0.05表示差异有统计学意义。
2 结果
2.1 脑后动脉瘤破裂危险因素分析
87患者共发现121个动脉瘤,大脑后动脉瘤94个(伴发前循环动脉瘤17个,伴发椎-基底动脉瘤10个),破裂组35个动脉瘤,未破裂组59个动脉瘤。单因素Logistic回归分析显示大脑后动脉瘤破裂与瘤体宽度、瘤颈宽度、瘤体高度无统计意义(P>0.05)(表1);与大脑后动脉瘤的形态、载瘤动脉直径及患者具有高血压、脑血管病家族史具有统计学意义(P<0.05);多因素Logistic回归分析显示大脑后动脉瘤破裂危险因素为动脉瘤的形态及患者具有高血压、脑血管病家族史。见表2。
表1 大脑后动脉瘤破裂危险单因素分析[(±s),mm]Table 1 Single factor analysis of the risk of posterior cerebral aneurysm rupture[(±s),mm]

表1 大脑后动脉瘤破裂危险单因素分析[(±s),mm]Table 1 Single factor analysis of the risk of posterior cerebral aneurysm rupture[(±s),mm]
组别破裂组(n=35)未破裂组(n=59)χ2/t值P值瘤体宽度3.20±0.69 3.19±0.68 1.213 0.632瘤颈宽度2.89±0.73 2.90±0.75 0.756 0.598瘤体高度3.44±0.64 3.45±0.66 0.993 0.772载瘤动脉直径2.19±0.23 2.00±0.43 6.413 0.044形态(囊状)19(54.3)13(20.0)5.141 0.001高血压16(45.7)11(18.6)6.985 0.005血管病家族史14(40.0)11(18.6)6.412 0.023

表2 大脑后动脉瘤破裂危险多因素Logistic回归Table 2 Multivariate Logistic Regression of Risk of Posterior Cerebral Aneurysm Rupture
2.2 不同治疗方法预后比较
87患者中,30例给予手术夹闭,57例给予介入栓塞治疗,平均随访时间11.5个月。介入栓塞组,50(87.7)例患者术后随访改良Rankin量表评分≤2(图1);手术夹闭组,20(66.7%)例患者术后随访改良Rankin量表评分≤2。见表3。
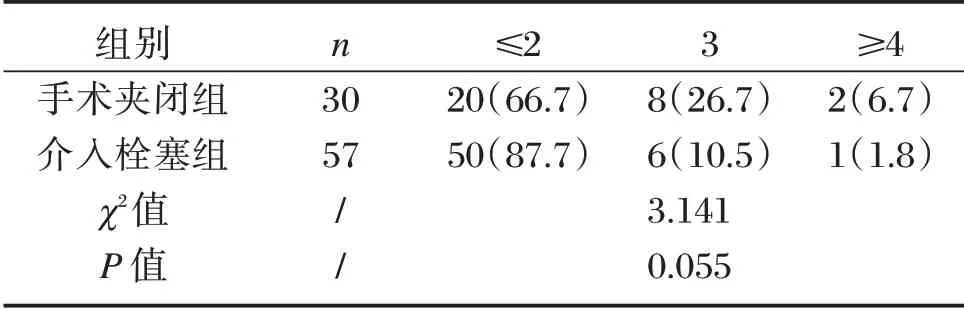
表3 大脑后动脉瘤治疗结果[n(%)]Table 3 Treatment results for posterior cerebral aneurysms[n(%)]
3 讨论
蛛网膜下腔出血是大脑后动脉瘤破裂最常见的并发症,但并不是所有的动脉瘤都会破裂。普遍认为颅内动脉瘤的破裂与其位置、大小、吸烟及年龄有关,不同原因还能相互作用、相互影响[7-8]。本研究结果说明大脑后动脉瘤破裂的影响因素较多:①动脉瘤形态。动脉瘤形态是动脉瘤破裂的独立危险因素,对于瘤体形态不规则患者,破裂发生率越高;对于瘤体形态较为规则者,病情趋于稳定,瘤体不易破裂[9]。②高血压。高血压是血流动力学改变的一种反映,血压增高将会增加颅内动脉分叉部位血管壁剪切力。同时,持续的高血压将会引起血管壁受损,增加动脉瘤的发生、发展。既往研究表明高血压能引起动脉壁结构发生变化,引起血管活性物质失衡,增加机体炎症反应,影响受损血管修复,当血压达到一定的阈值后,则会引起动脉瘤破裂[10]。③脑血管病家族史。脑血管病家族史对动脉瘤破裂的影响相对较小,但是对于伴有脑血管病家族史患者动脉瘤破裂发生率高于无脑血管病家族史者。
目前,临床上对于大脑后动脉瘤患者常采用手术夹闭或介入栓塞治疗[10-11]。近年来,凭借其微创、安全以及精准的优势,正逐渐成为该部位动脉瘤的首选治疗方案。虽然PCA动脉瘤栓塞术式较多(如选择单纯动脉瘤囊内栓塞、支架或球囊辅助栓塞、闭塞瘤体和载瘤动脉等),但总体可分为闭塞载瘤动脉与保留载瘤动脉两种方法[3,9]。血管内栓塞治疗也存在以下缺点:①复发率较高,有学者认为对于同时具有手术和栓塞指征的破裂动脉瘤,栓塞治疗和手术相比,其相对和绝对风险分别降低了22.6%、7.4%,但复发率较高,为10%~20%[12];②对于动脉瘤近端中重度狭窄或微导管无法到达的远端动脉瘤,则不宜进行血管内介入栓塞。
综上所述,大脑后动脉瘤的形态以及患者具有高血压、脑血管病家族史是大脑后动脉瘤的破裂危险因素,手术夹闭或介入栓塞治疗大脑后动脉瘤患者能获得良好的预后。

