子宫颈癌血清HPV-E7、CD105、YKL-40水平表达与病理特征及预后的相关性分析
肖虹 潘晓蕾 赵丽颖 谢苗
流行病学调查显示,子宫颈癌患病人数居女性恶性肿瘤的第2位,我国每年新发病例约13万,占全球发病总人数的28.0%,近年来其发病率呈明显增长、年轻化趋势[1-2]。子宫颈癌发病机制较为复杂,目前研究已证实,≥90.0%的子宫颈癌是由高危型人乳头瘤病毒(human papilloma virus,HPV)持续感染所致[3],而高危型HPV持续感染会诱导HPV-E7蛋白表达上调,激活致癌过程[4]。同时,相关研究显示,新生血管是实体肿瘤生长、浸润、转移的重要基础,可为肿瘤生长提供营养物质,促进肿瘤细胞扩散[5],而CDl05作为实体恶性肿瘤新生血管标志物,与肿瘤组织增殖、浸润、转移具有一定关联性[6]。人软骨糖蛋白39(human cartilage glycoprotein 39,YKL-40)也已被证实在成胶质细胞瘤、卵巢癌等多种恶性肿瘤细胞中呈异常高表达[7]。然而关于血清HPV-E7、CD105、YKL-40水平对子宫颈癌患者预后的预测价值仍需相关循证支持。为此,本研究尝试分析血清HPV-E7、CD105、YKL-40水平在子宫颈癌患者中的表达及与病理特征、预后的相关性。详情如下。
1 资料和方法
1.1 一般资料
选取2013年4月至2018年4月本院120例子宫颈癌患者作为观察组,另选取同期健康体检者52例作为对照组。其中观察组年龄45~68岁,平均50.91±2.59岁;体质量45~61 kg,平均53.93±2.42 kg;肿瘤直径2.5~4.9 cm,平均3.72±0.35 cm;病理类型:104例鳞癌,16例非鳞癌;组织分化程度:38例高分化,82例中低分化;TNM分期:76例Ⅰ~Ⅱ期;44例Ⅲ~Ⅳ期;淋巴结转移38例;脉管浸润50例;对照组:年龄43~65岁,平均51.33±2.70岁;体质量44~60 kg,平均54.15±2.39 kg。两组基本资料(年龄、体质量)均衡可比(P>0.05)。本研究经本院医学伦理委员会批准。
纳入标准:①观察组均经阴道镜检查或宫颈活组织检查病理切片证实为子宫颈癌;②对照组未出现阴道流血、阴道排液等子宫颈癌相关临床表现;③两组临床资料完整,患者及家属均签署知情同意书。排除标准:①处于急性炎症期或淋巴系统疾病者;②近1周有止血、抗纤溶或抗凝药物使用史者;③合并肝肾等重要脏器器质性病变者;④重度失语症或精神行为异常者。
1.2 方法
1.2.1 检测方法
取3 mL空腹静脉血,离心12 min,3 000 r/min,分离血清,采用酶标仪以酶联免疫吸附法检测血清HPV-E7、CD105、YKL-40水平,仪器购自北京亚欧德鹏科技有限公司(型号:DP-6100),试剂盒购自北京荣志海达生物科技有限公司,批号:国械注进20153403567,严格按照仪器、试剂盒说明书操作。
1.2.2 治疗方法
观察组均根据临床分期、淋巴结转移、浸润深度等病理特征选择合理、针对性治疗方案。
1.3 观察指标
①比较两组血清HPV-E7、CD105、YKL-40水平。②分析血清HPV-E7、CD105、YKL-40水平与子宫颈癌病理特征(年龄、浸润深度、病理类型、分化程度、肿瘤直径、TNM分期、淋巴结转移、脉管浸润)相关性。③随访1年,失访5例,生存者70例,死亡者45例,比较不同预后患者血清HPVE7、CD105、YKL-40水平表达。④根据随访1年后血清HPV-E7、CD105、YKL-40水平平均值分为高表达者与低表达者。分析HPV-E7、CD105、YKL-40高低表达的生存价值。
1.4 统计学方法
采用SPSS 22.0软件分析处理数据,计量资料采用()表示,t检验,计数资料用n(%)表示,组间比较采用χ2检验,采用卡普兰-迈耶曲线(Kaplan-Meier,KM)分析生存价值,以Log-rank检测,采用斯皮尔曼进行相关性分析,P<0.05表示差异有统计学意义。
2 结果
2.1 两组血清HPV-E7、CD105、YKL-40水平比较
观察组血清HPV-E7、CD105、YKL-40水平高于对照组,差异有统计学意义(P<0.05),见表1、图1。
2.2 年龄和子宫颈癌病理特征与血清HPV-E7、CD105、YKL-40的相关性
血清HPV-E7水平与子宫颈癌患者TNM分期、淋巴结转移、脉管浸润显著相关(P<0.05);血清CD105水平与子宫颈癌患者肿瘤直径、淋巴结转移、脉管浸润显著相关(P<0.05);血清YKL-40水平与子宫颈癌患者TNM分期显著相关(P<0.05),见表2。
表1 两组血清HPV-E7、CD105、YKL-40水平比较(±s)Table 1 Comparison of serum HPV-E7,CD105 and YKL-40 levels between the 2 groups(±s)
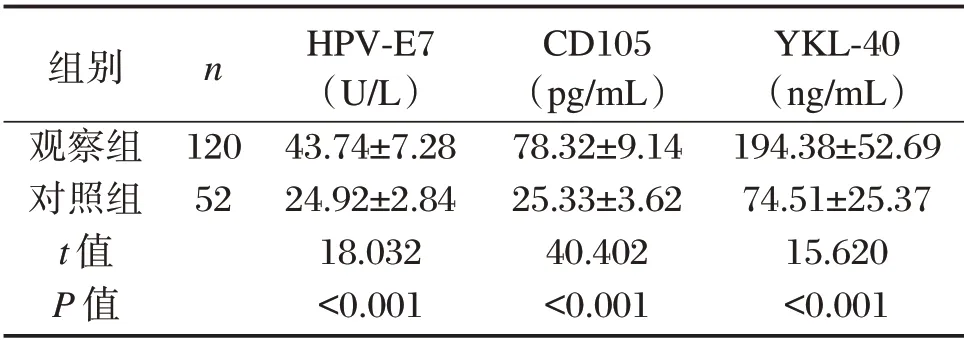
表1 两组血清HPV-E7、CD105、YKL-40水平比较(±s)Table 1 Comparison of serum HPV-E7,CD105 and YKL-40 levels between the 2 groups(±s)
组别观察组对照组t值P值n 120 52 HPV-E7(U/L)43.74±7.28 24.92±2.84 18.032<0.001 CD105(pg/mL)78.32±9.14 25.33±3.62 40.402<0.001 YKL-40(ng/mL)194.38±52.69 74.51±25.37 15.620<0.001
图1 宫颈鳞鳞状细胞癌及宫颈腺癌病理图(HE)Figure 1 Pathological picture of cervical squamous cell carcinoma and cervical adenocarcinoma(HE)
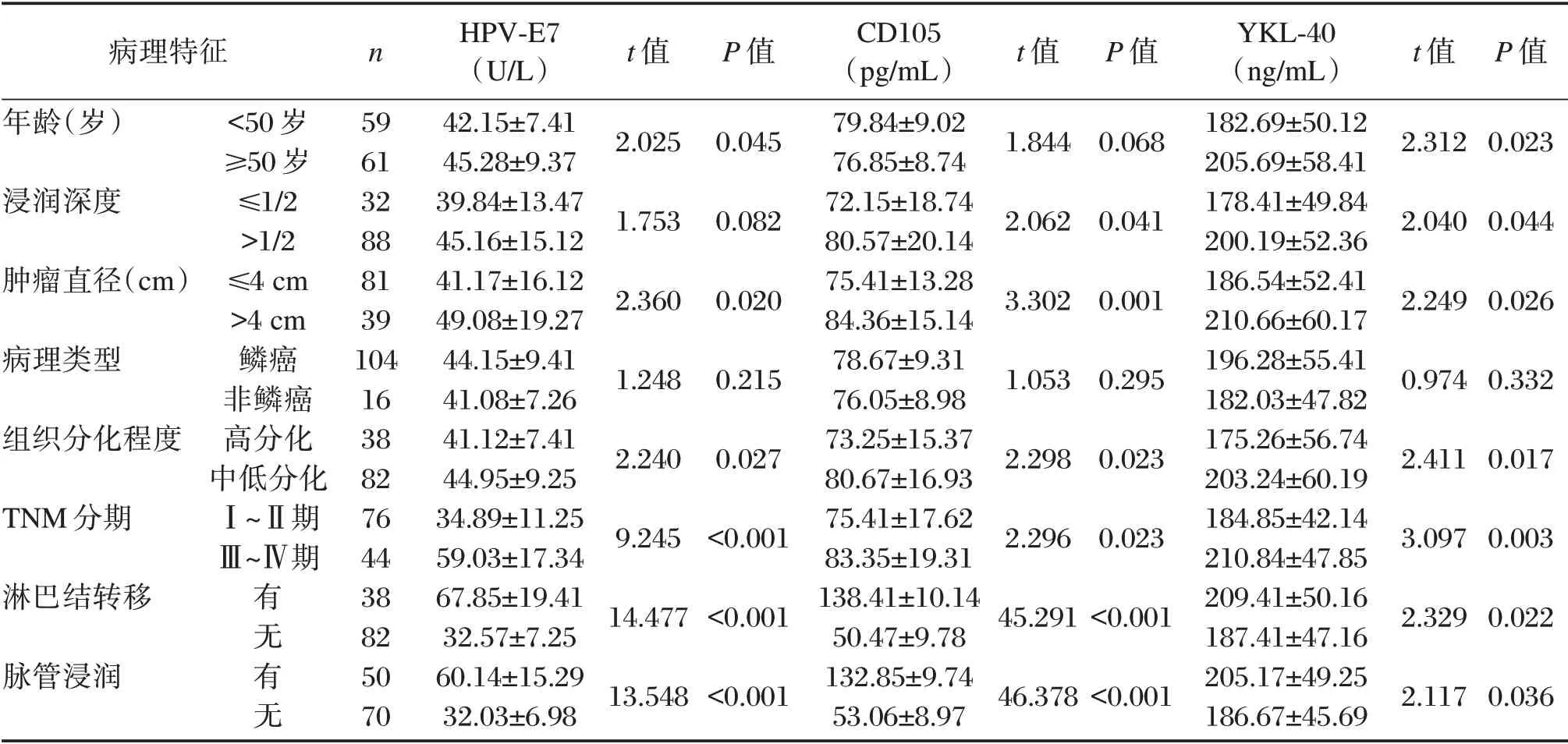
表2 年龄和子宫颈癌病理特征与血清HPV-E7、CD105、YKL-40的相关性分析Table 2 Correlation analysis of age and cervical cancer pathological characteristics with serum HPV-E7,CD105,YKL-40
2.3 不同预后患者血清HPV-E7、CD105、YKL-40水平表达
随访1年,失访5例。根据预后情况分为生存者、死亡者。死亡者HPV-E7、CD105、YKL-40水平高于生存者差异有统计学意义(P<0.05),见表3。
2.4 生存分析
KM曲线分析,随访1年,HPV-E7、CD105、YKL-40高表达者1年生存率低于低表达者(χ21=12.952,P1=0.000,χ22=4.971,P2=0.026,χ23=11.999,P3=0.001),见图2。
表3 不同预后患者血清HPV-E7、CD105、YKL-40水平表达(±s)Table 3 Expression of serum HPV-E7,CD105 and YKL-40 in patients with different prognosis(±s)

表3 不同预后患者血清HPV-E7、CD105、YKL-40水平表达(±s)Table 3 Expression of serum HPV-E7,CD105 and YKL-40 in patients with different prognosis(±s)
组别生存者死亡者t值P值n 70 45 HPV-E7(U/L)28.41±7.26 70.41±20.14 15.942<0.001 CD105(pg/mL)45.62±8.69 152.47±15.84 48.632<0.001 YKL-40(ng/mL)175.69±47.25 221.42±50.16 4.495<0.001

图2 生存曲线Figure 2 Survival curve
3 讨论
研究认为,子宫颈癌是一个多因素、多基因、多环节参与的渐进过程[8-9]。癌抗原125、癌抗原19-9、鳞状上皮细胞癌抗原等是既往临床针对子宫颈癌患者常用血清标志物[10],但其灵敏度及特异度较差,难以提供有效指导。因此寻找新的血清指标,有助于为子宫颈癌治疗及防治提供新方向。
HPV-E7水平上调一定程度会反馈刺激细胞增殖相关基因的表达,引发上皮细胞的细胞周期失衡,异常增殖癌细胞[11-13]。通过Spearman相关性分析,HPV-E7可逐渐上调Notch受体表达,导致子宫颈癌细胞系增殖,同时通过依赖SIRT1的VEGF-Notch-Hes信号,对血管生成发挥直接或间接调控作用,介导新生血管形成,参与子宫颈癌微环境形成,从而促进肿瘤生长,调控子宫颈癌TNM分期、淋巴结转移、脉管浸润,加速子宫颈癌恶化。进一步经Log-rank检验表明,HPV-E7水平上调会明显提高病死率,证实了血清HPV-E7水平可作为预测子宫颈癌患者生存状况的潜在有效指标。
CD105是表达在血管内皮细胞表面上转化生长因子β家族受体蛋白,在肿瘤新生血管内皮细胞中过度表达[15]。CD105通过结合Ⅲ型转化生长因子β受体,抑制转化生长因子β1在内皮细胞中的信号传导,增强内皮型一氧化氮合酶活性,迅速升高一氧化氮浓度,进而促进肿瘤细胞增殖相关基因表达,同时CD105高表达会阻断TGF-β/ALK5信号通络信号转导,异常增殖血管内皮细胞,加快新生血管生成,促使肿瘤组织血液供应转变为灌注供应,进而增加子宫颈癌患者肿瘤直径,促进淋巴结转移,加重脉管浸润,从而为肿瘤细胞侵袭、转移提供新途径。可见检测CD105表达可从某种角度判断肿瘤侵袭性,为子宫颈癌淋巴结转移、脉管浸润风险预测提供科学指导。进一步对比可知,CD105高表达率对子宫颈癌预后评估具有一定参考价值。
YKL-40参与细胞增殖、分化、凋亡及血管内皮细胞重塑与迁移过程,有助于促进新生小血管生成[16]。对比研究发现,血清YKL-40水平在肿瘤坏死因子-α、核转录因子、白细胞介素6等调控下,通过细胞内外信号传导,可激活磷酸肌醇3激酶与有丝分裂蛋白激酶信号传导系统,抑制肿瘤细胞凋亡,促进肿瘤细胞有丝分裂、增殖、分化,提示YKL-40具有成为子宫颈癌新的肿瘤标志物的潜力,可为子宫颈癌临床分期提供循证支持。最后,通过K-M曲线进一步证实,血清YKL-40水平升高会增加子宫颈癌死亡风险,有力佐证了血清YKL-40可能作为子宫颈癌预后的有效独立预测因子,为临床对症治疗提供新靶点。
综上可知,血清HPV-E7、CD105、YKL-40表达水平在子宫颈癌患者中增高,且其表达水平与宫颈癌病理特征和预后存在一定相关性。

