颈椎后路翻修术后发生脑脊液漏并发中枢感染1 例
杨九杰,赵伟,田野,李治*
(1. 沈阳医学院研究生院2017 级外科学专业,辽宁 沈阳 110034;2. 沈阳医学院附属中心医院脊柱外科;3. 北京协和医院骨科)
颈椎后路翻修术由于瘢痕粘连原因发生脑脊液漏发生率较初次手术者高,合并感染后处理更加复杂。早期有效的治疗可避免二次手术,但对于相关治疗经验的报道较少。本文报道了颈椎后路翻修术后发生中枢感染1 例,为临床治疗提供参考。
1 病例资料
患者女,50 岁,18 年前因颈椎管狭窄行C3-C7 后路单开门手术治疗。近半年,患者出现颈部疼痛,低头及右侧卧位时加重,左上肢及右下肢无力。既往体健,无糖尿病、高血压病史。体格检查:神志清楚,问答正确流利,双上肢肱三头肌和肱二头肌腱反射亢进,Hoffman 征阳性,下肢肌张力增强,膝腱反射及跟腱反射亢进。术前颈椎X 线片示明显退行性变,骨质增生较多,曲度变直;寰齿间隙明显增宽,C1 和 C2 不稳,见图1。颈椎MRI 侧面影像示C2 齿状突向后压迫硬脊膜;齿状突水平,椎管狭窄,见图 2。颈椎 CT 平面影像示颈椎退行性病变明显,可见椎板部分缺如,见图3。颈椎MRI 平面影像示颈椎椎管已扩大,硬脊膜无明显受压,见图 4。颈椎 CT 矢状前曲位图像示颈椎寰齿间隙明显增宽,齿状突水平椎管明显狭窄;后伸位图像示颈椎寰齿间隙正常,见图5。
术前定植菌筛查结果回报示:鼻黏膜内有人型葡萄球菌定植。给予洗必泰清洗鼻腔、碘伏消毒切口区域皮肤3 d。入院后经科内集体讨论:该例患者为中年女性,是可复性寰枢椎不稳,无前入路指征,决定行颈1/2 后路融合术。术中见C1/2 椎间不稳,C3 右边开门侧有大量瘢痕组织生长,质脆,覆盖部分C2 下椎板。软组织及硬脊膜表面瘢痕的剥离过程中可见少许脑脊液渗出,仔细检查,发现硬脊膜背侧瘢痕中有一个3 mm 纵形裂隙,立刻予以无损伤缝合线无张力连续缝合,检查见硬膜搏动良好,无脑脊液渗出。然后置入C1及C2 椎体的椎弓根螺钉,连棒固定C1 和C2 椎体后,于C1 和C2 横突间进行自体碎骨粒植骨融合术。生理盐水3 000 ml 溶解庆大霉素48 万 U,充分冲洗术野后,用生物羊膜及明胶海绵覆盖硬脊膜,于明胶海绵上涂撒万古霉素,防粘连液封闭。术后切口封闭过程中,逐层撒入万古霉素。颈1/2后路融合术后颈椎CT 矢状位图像示寰齿间隙恢复正常,内固定确切可靠,椎管无狭窄,见图6。
术后第1 天,患者颈部切口引流量为210 ml,血性液体;患者无发热及其他不适。术后第2 天,患者颈部切口引流量为320 ml,透明液体;即刻拔除引流管,切口换药未见明显异常,给予加压包扎;患者无发热及其他不适。术后第3 天,患者出现发热,体温波动在 36.5 ~38.4 ℃。给予血常规、超敏C 反应蛋白、红细胞沉降率、降钙素原等检测,并定期复查,见图7。根据结果给予万古霉素 1 g/次,每 8 h 一次,静脉滴注。
应用万古霉素期间,患者颈部切口远端有长1.0 cm 未愈,伴有少许浑浊样液体渗出,混有油珠。后患者切口换药仅有清澈透明液体渗出,每日量约100 ml。患者体温出现规律波状热,间隔时间约6 h,波动范围为 37.4~39.5 ℃。查体无神经系统感染症状。考虑患者脑脊液漏,给予患者腰椎穿刺,采集脑脊液进行常规急检。脑脊液检查结果回报:显示外观淡黄色清亮,大量白细胞。静脉药物加用美罗培南(1 g/次,每8 h 一次)。同时行腰大池引流,每日持续引流脑脊液250 ~350 ml,起初微黄浑浊后逐渐清亮。自引流次日,患者热峰明显下降(由39.5 ℃降到38.3 ℃),无头痛等不适。于引流第2 天复查脑脊液常规及生化。其后每3 天给予引流管口及颈部切口换药,均未发现渗出。连续定期复查脑脊液常规,多次复查相关感染指标呈明显下降趋势。在腰大池引流术后第5 天,脑脊液常规白细胞计数<100×106/L 后,拔除引流管,加压包扎。颈部切口拆线,切口愈合等级Ⅰ/乙。万古霉素和美罗培南继续连用3 d 后,停用万古霉素,继续使用美罗培南3 d 后停止抗生素静脉滴注。期间复查肝肾功能,同时加用保肝药物和胃肠道菌群调整药物。患者无不良反发生。患者住院期间脑脊液常规白细胞变化情况及住院期间体温变化情况见图8。
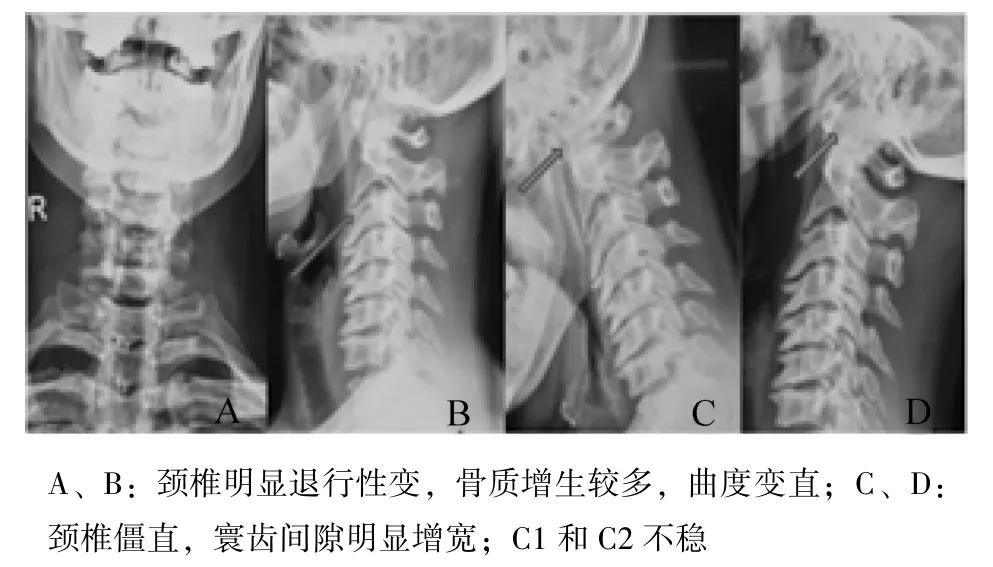
图1 颈椎X 线正侧位及后伸位片

图2 颈椎MRI 侧面图像
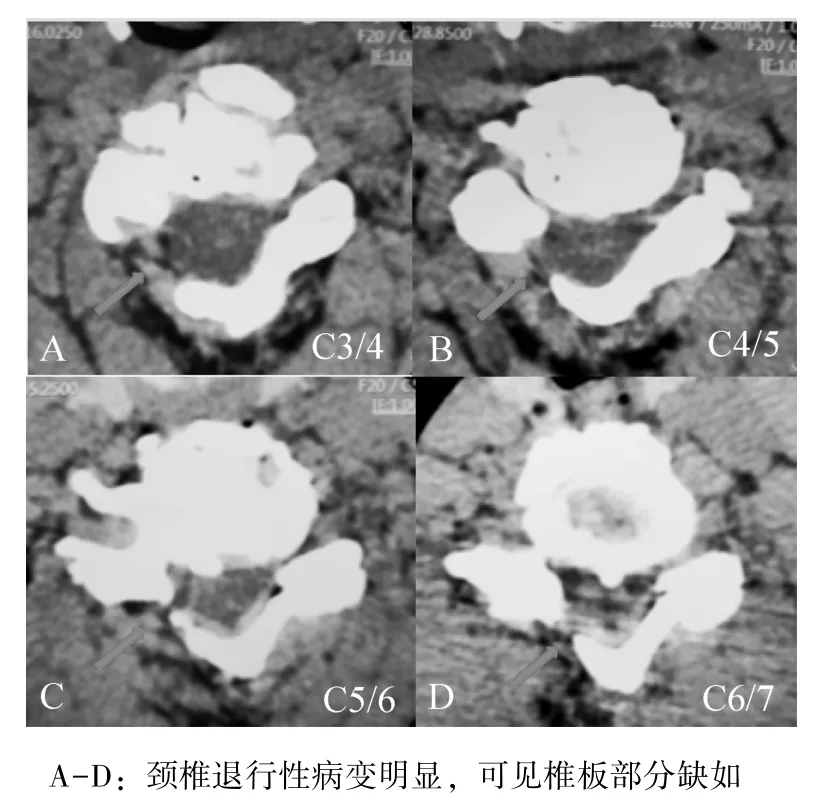
图3 颈椎CT 平面影像图

图4 颈椎MRI 平面图像
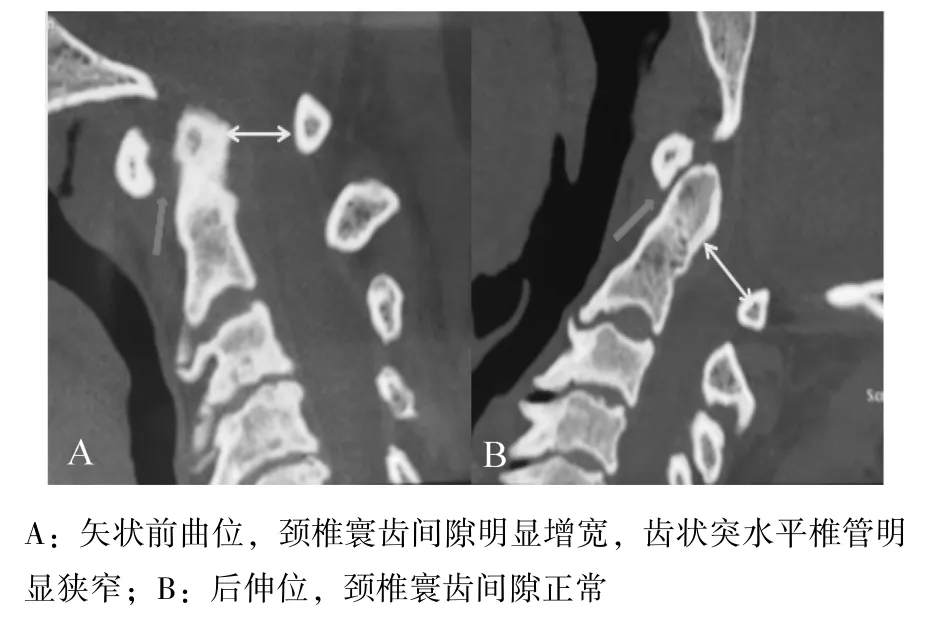
图5 颈椎CT 矢状前曲位及后伸位图像

图6 颈1/2 后路融合术后颈椎CT 矢状位图像
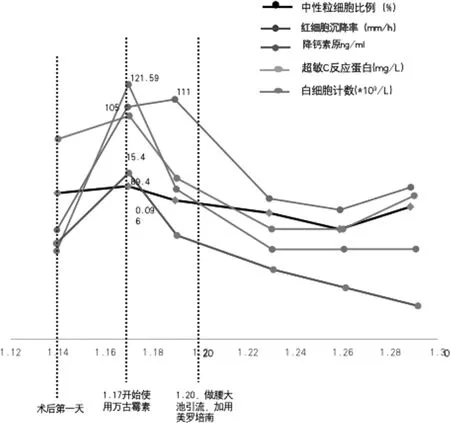
图7 患者住院期间感染相关指标变化趋势图

图8 每日最高体温和脑脊液常规白细胞计数变化
2 讨论
2.1 术前定植菌筛查在预防脊柱手术感染的意义脊柱手术部位感染是脊柱手术术后较为严重的并发症之一。对于脊柱术后感染的诊断和治疗最重要的一点是,明确致病菌。脊柱手术术后主要致病菌为金黄色葡萄球菌,其主要的定植部位是鼻孔、腋窝、腹股沟及肛周[1]。本报道的患者术前定植菌筛查结果为人型葡萄球菌。我们给予术前3 d 洗必泰清洗鼻腔及腋窝,碘伏原液消毒手术切口周围皮肤,并无菌敷料覆盖包扎。因该患者为人型葡萄球菌定植,故在冲洗术野时使用庆大霉素生理盐水(3 000 ml 0.9%生理盐水+庆大霉素48 万U)冲洗,同时在关闭手术切口过程中,逐层撒入万古霉素。术后给予莫匹罗星软膏涂抹鼻腔。在患者切口感染后,三次切口分泌物培养结果未见细菌生长。
2.2 二次翻修手术应注意的操作细节及顺序 脊柱翻修术术后发生手术部位感染的概率要远远高于初次手术患者[2]。瘢痕组织较厚,质脆,正常解剖结构丧失,在手术显露过程中极易发生医源性损伤,所以在显露时,需要仔细操作,小心剥离,避免损伤神经血管或硬膜等重要结构。本例患者是颈椎二次手术,患者18 年前曾做过C3-7的后路单开门手术。我们在手术过程中发现C3 棘突上 1/2 开门侧,瘢痕厚,质脆,血运差,考虑这是术后切口愈合不良的原因之一。
手术术野的剥离应该从正常解剖结构处逐渐显露的形式进行,从周围正常组织剥离至骨组织,然后骨膜下剥离至C3 开门侧,避免损伤瘢痕下硬脊膜。因为该患者病史较长,硬脊膜与瘢痕粘连严重,无法分离。在剥离过程中,应尽量减少电刀的使用,避免产生医源性的有害物质,影响切口愈合。切口撑开器力度不宜过大,时间不宜过久,建议每30 ~40 min 松弛撑开器,向上或向下移动位置后再行撑开,保持肌肉血供。
2.3 硬脊膜破裂修复的注意事项 本例患者C3棘突上缘有大量瘢痕组织生长,且与硬脊膜粘连严重,故在分离过程中硬脊膜撕裂,撕裂面积约0.2 cm×0.3 cm。我们给予6-0 无损伤缝合线致密连续无张力缝合硬脊膜,明胶海绵覆盖保护。依据笔者经验,可在手术结束关闭切口前,用生物羊膜覆盖硬脊膜修补处,多层明胶海绵覆盖保护,并置无负压胶管引流。另外,如果硬脊膜撕裂或缺损较大,无法进行无张力修补,可以使用人工硬脊膜补片,修剪成适宜形状及大小,进行无张力修复硬脊膜。同时使用生物羊膜覆盖修补处,再覆盖多层明胶海绵,后续步骤同上。
2.4 脑脊液漏合并脑膜炎的诊断和处置
2.4.1 诊断 在颈椎手术术后,出现引流液突然增多,且引流液清澈,应考虑为脑脊液漏。同时行颈椎MRI 检查以明确诊断[3]。此外应密切观察患者各项体征。脑脊液漏合并细菌性脑膜炎时可出现头痛、意识改变、高热三联征。但成人出现三联征较少见,此外,还有90.5%的患者会出现颈部强直。临床中细菌性脑膜炎诊断的金标准为脑脊液培养细菌阳性。但是由于脑脑脊液培养需要较长时间,且在部分患者中阴性率较高[4-6],因此在诊断中必须参考其他实验室检查结果[7]。常规实验室检查包括血常规、超敏C 反应蛋白、降钙素原、红细胞沉降率及分泌物培养/血培养+药敏、离子、肝肾功能。PCR 实验对于诊断细菌性脑膜炎特异性及敏感性更高。本例患者无明显神经症状,但不排除存在细菌性脑膜炎。故给予腰椎穿刺,行脑脊液培养及脑脊液常规、脑脊液生化检查,结果证实为细菌性脑膜炎。
2.4.2 处置 发现脑脊液漏应给予患者头高脚低位,并拔除引流管,局部加压包扎。此外也有学者认为间断拔管更有利于切口愈合及提高早期处理成功率[8-9]。在药敏结果尚未回报之前应先经验性使用可通过血脑屏障的广谱抗生素,预防/治疗中枢系统感染,而后可根据药敏结果调整抗生素。对于应用抗生素无效,患者体温居高不下,或有神经系统症状应尽早给予腰大池引流[10-11](常规穿刺点位于 L2/3 或 L3/4 水平,蛛网膜内置管长度2~5 cm,指向头端)。并进行脑脊液的血培养+药敏、脑脊液常规/生化检查。一般情况下,脑脊液中白细胞数>1 000×106/L,中性粒细胞占比>80%,葡萄糖<40 mg/dl,蛋白质>200 mg/dl,乳酸浓度>3.5 mEq/L,符合其中一项即考虑细菌感染可能[12]。脑脊液内白细胞计数<100×106/L,可酌情考虑拔除腰大池引流,脑脊液内白细胞计数<50×106/L,可直接拔除引流。一般情况下,腰大池引流管保留7~14 d[13]。在腰大池引流过程中要密切观察引流情况,如引流量、颜色、引流管是否通畅、患者的状态,进行动态调整引流管高度(保持脑脊液每日引流量在200 ~300 ml)。严禁脑脊液返流,造成不可逆的颅内感染。在引流同时给予患者补液(依据患者不同状态,具体补液量可进行适度调整),常规每日补液量约2 000 ml。
综上所述,颈椎手术翻修手术的患者,在术前应进行皮肤定植菌的筛查,若为阳性,应进行相应的术前和术中处置。此外在手术过程中,一定要注意手术部位的显露,避免造成硬脊膜撕裂情况的发生。若不慎发生撕裂,应及时修补。若术后出现脑脊液漏,应早期诊断,早期处置,避免人为因素造成病情延误。在临床工作中由于患者的个人情况不同,同一种疾病的临床表现也不尽相同。临床工作者应该根据患者的实际情况,具体问题具体分析,早期发现异常情况,尽早作出正确判断,规范有序地进行临床治疗,降低患者术后相关并发症的发生率,改善患者预后。

