介入治疗左肺动静脉瘘合并房间隔缺损一例
张松,吕良山,马庆久,雷军荣,姚晓群
西安医学院附属西安高新医院普通外科1、微创介入科2、普通外科3、心血管外科4、放射科5,陕西 西安 710075
肺动静脉瘘(pulmonary arteriovenousfistula,PAVF)又称肺动静脉畸形,指肺动脉和肺静脉之间未经过肺部毛细血管网而直接相通,肺动脉内的静脉血未经氧合直接流入肺静脉,并经右心到达体循环,从而导致动脉血氧饱和度下降,进而引起以缺氧为主的一系列临床表现,是临床上一种较为罕见的肺内血管结构异常疾病,发病率0.02‰~0.03‰[1]。当右向左分流量大于体循环总量20%以上时,可出现紫绀、杵状指、呼吸困难及反常栓塞等临床表现,最显著表现为无症状低氧血症[2],症状重时会出现脑脓肿、脑栓塞、感染性心内膜炎、血胸、休克、坏死性筋膜炎等严重并发症[3-4]。对于肺动静脉瘘的诊断和治疗国内外报道较多,但同时合并房间隔缺损的,国内外仅见个案报道[5-6],故属罕见病例。
1 病例简介
患者男性,20岁,因体检发现左肺动静脉瘘1周,于2018年12月10日收入我院介入科。患者自发病以来无胸闷、气短、咳嗽、咳痰等不适。查体:体温:37.0℃,脉搏:85次/min,呼吸:20次/min,血压:110/75 mmHg(1 mmHg=0.133 kPa)。颜面部无水肿,口唇无发绀,双肺呼吸音粗,心音听诊P2增强,胸骨左缘2、3肋间可闻及收缩期3/6级杂音,无杵状指(趾),双下肢无水肿。术前查血、尿、粪常规、凝血四项、心电图、肝肾功及电解质检查均未见异常。胸部X线(图1)提示:左肺门直径约4.3 cm类圆形软组织密度肿块影。肺动脉CTA(图2~图4)提示:左肺门后上方一类圆形病变,大小约38.6 mm×35.9 mm×36.1 mm(左右径×前后径×上下径),与邻近左肺动脉主干、左肺下动脉分支及降主动脉毗邻,左肺下动脉干分支向其供血,流入血管直径约5.3 mm,引流静脉管径约10.9 mm,注入左肺下静脉干,汇入左心房,病变动脉早期强化与肺动脉同步,考虑肺血管畸形(肺动-静脉瘘);同时发现房间隔缺损,缺损处宽约8.9 mm。心脏彩超提示:先天性心脏病房间隔缺损(中央型),CDFI房水平左向右分流;右房、右室偏大;肺动脉瓣返流(少量)。诊断:(1)左肺动静脉瘘;(2)先天性心脏病房间隔缺损。
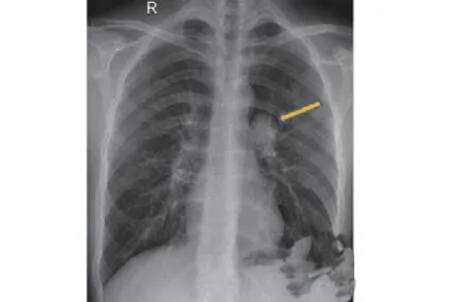
图1 左肺门见类圆形软组织肿块,表面光滑
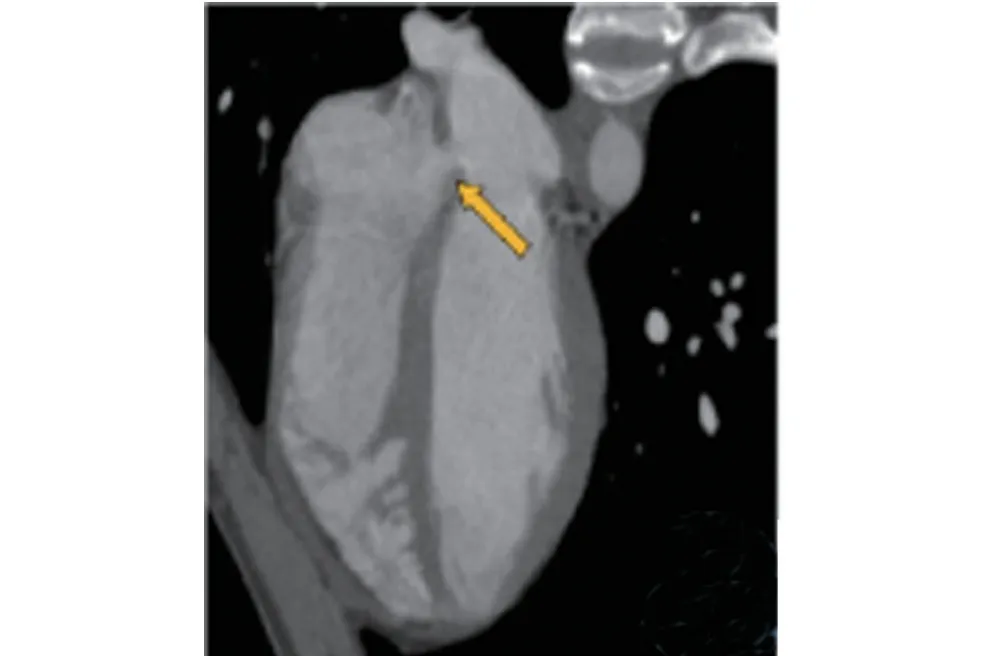
图2 箭头示房水平缺损
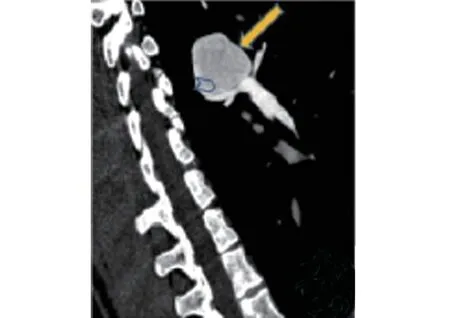
图3 病变(实心箭头)及供血动脉(空心箭头)
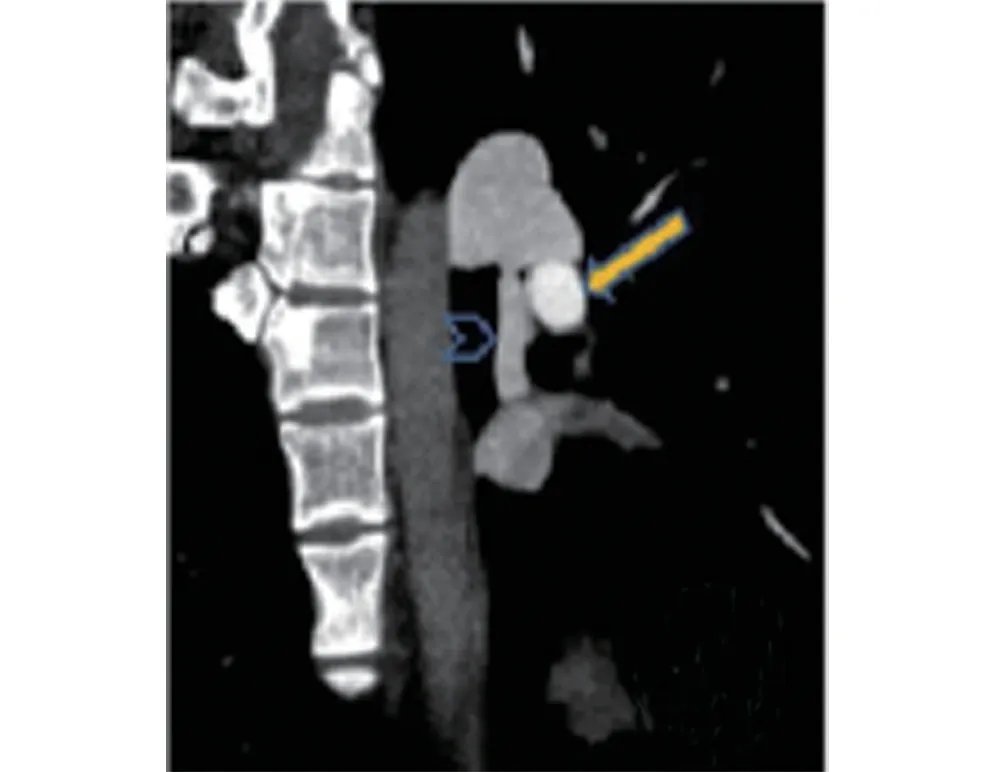
图4 病变引流静脉流入左房(空心箭头),实心箭头示左肺下动脉干
术前给予患者改善心肌代谢、减低肺血管阻力、利尿治疗,择期在局麻下行房间隔缺损封堵术、左肺动-静脉瘘栓塞术。局麻成功后,用Seldinger's法穿刺右侧股静脉,术中超声测得房间隔缺损约10 mm,最终选择直径16 mm的房间隔缺损封堵器(北京华医圣杰科技有限公司),沿加硬钢丝送入9F输送鞘管至左房面,缓慢释放封堵器,使封堵伞的两面分别位于房间隔两侧并经超声证实,释放封堵器,再次复查证实封堵器位置固定良好,无残余分流。
房缺封堵后经鞘管置入造影导管至左肺动脉,选择性左肺动脉造影,发现与CT血管造影(CTA)显示相同,供血动脉来自左肺下动脉干背侧分支,见图5。分支末端见大小约40 mm×40 mm的血管瘤,血供丰富,腔较大且血流急,形成湍流,通过造影导管置入15 mm×15 mm弹簧圈8枚、10 mm×10 mm弹簧圈2枚,再行肺动脉造影见病变残余分流量显著减少,肺动脉其他分支血管血流正常。手术全程心电监护示指脉氧指数99%,患者无胸闷、胸痛等不适。
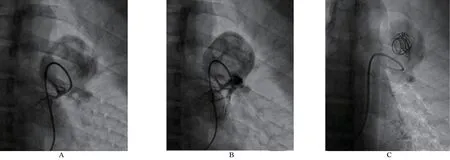
图5 左肺动脉造影
2 讨论
PAVF放射学诊断不难,DSA仍为诊断的金标准,但因具有一定的创伤性,故不作为首选检查方法。近年来随着CT设备的更新,扫描速度不断提高,对血管性病变的诊断准确率大大提高,不但可准确定位定性,对病变的数目、供血血管及引流血管也可准确诊断。本例在术前即通过CTA做出了准确诊断,对介入治疗方案的确定提供了可靠依据。介入技术是PAVF目前常用的治疗方法,通常使用封堵器或弹簧圈实施完成[7],经皮导管介入治疗通常推荐用于引入血管直径≥3 mm的PAVF[8],对于引入血管直径>7 mm的PAVF,可用Amplatzer封堵器[9-10],以避免弹簧圈脱落、移位等风险。
以往文献报道患者很小年龄即出现紫绀症状,血红蛋白及红细胞升高等症状,而本例患者未出现明确缺血、紫绀等表现,分析原因可能为:(1)流入血管直径较细,未达到体循环总量的20%;(2)肺静脉内未经氧合的静脉血又经房水平的缺损回流到右房,重新进入肺循环,从而减少了右向左分流。正是由于本例PAVF合并房间隔缺损,所以没有典型的缺血、缺氧临床表现。对于本例患者的治疗方案,首先对其缺损的房间隔进行封堵,减少左右心房间的分流;其次本例患者引入血管直径为5.3 mm,符合弹簧圈栓塞治疗适应证,因此选择合适大小的弹簧圈对瘤囊进行栓塞,术中密切观察患者血氧饱和度,未出现异位栓塞,当发现瘤囊几乎无造影剂填充时停止手术,术后患者恢复良好,各项指标无异常,从而成功通过介入治疗PAVF合并心脏畸形,取得了良好效果,为以后此类患者合理制定治疗方案提供了帮助。

