200例新冠肺炎住院患者转归影响因素分析
丁敬美,韩 磊,王 琳,杜进兵,齐凤宇
(1.中部战区总医院卫勤部医疗管理科,武汉 430000;2.中部战区总医院卫勤部军队伤病员管理科,武汉 430000;3.中部战区总医院骨科,武汉 430000)
新型冠状病毒(2019-nCoV)感染的肺炎(简称新冠肺炎)暴发,并迅速蔓延至世界各地。截至北京时间2020年3月14日21时,全球确诊146 181例,死亡5 392例,粗死亡率为3.68%,与SARS比,其传染性更强、病程比较长。目前众多学者从不同角度对新冠肺炎的流行病学特征、临床表现和实验室指标进行分析[1-2],为临床治疗提供宝贵的指导经验。本研究拟对已明确转归的新冠肺炎病例进行回顾性分析,从而探讨新冠肺炎患者死亡的可能影响因素。
1 对象与方法
1.1 研究对象选取武汉市某三甲医院其中一个院区2020年2月1日开始收治新冠肺炎患者截至2020年2月29日治愈出院和死亡病例的基本信息和重要实验室指标,排除相关数据缺失病例,最后纳入分析病例为200例。
1.2 研究方法200例确诊患者根据最后转归分为治愈组和死亡组,收集所有患者基本信息(性别、年龄)和临床信息(住院天数、是否病危、是否病重、基础疾病史、住院期间12个重要实验室检查指标),然后进行相应的统计学分析。

2 结 果
2.1 200例确诊新冠肺炎患者基本情况200例确诊新冠肺炎患者平均年龄为53.0(39.0,67.0)岁,平均住院天数为17.56±9.93天,其中181例患者治愈出院,19例患者死亡;男性患者94人(47.0%),女性患者106人(53.0%);病危患者26人(37.0%),单纯病重患者(仅告病重,未转病危或由病危转病重)74人(37.0%);伴有高血压、冠心病、冠状动脉粥样硬化、主动脉粥样硬化、心律失常、心肌梗死、心脏瓣膜疾病等心血管系统基础疾病者55人(27.5%),伴有糖、脂代谢异常的基础疾病者25人(12.5%),伴有慢支、慢阻肺、支扩、胸膜炎、间质性肺炎、肺结节、陈旧性肺结核等呼吸系统基础疾病者12人(6.0%),伴有慢性肾炎、慢性肾病、慢性肾功能不全等肾脏系统基础疾病者6人(3%),伴有脑血管基础疾病者6人(3%),伴有肝脏系统基础疾病患者13人(6.5%),基本情况详见表1。
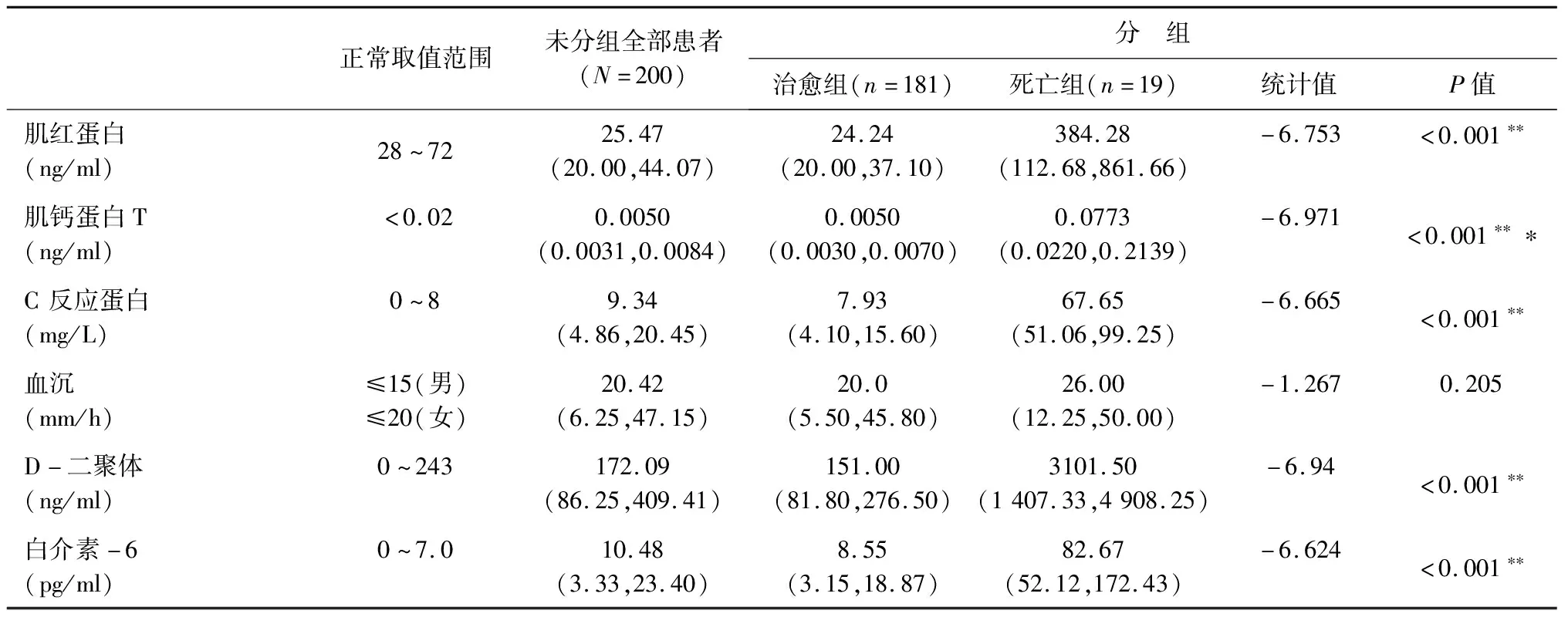
200例确诊新冠肺炎的患者未分组时,仅发现C反应蛋白、血沉和白介素3个关键实验室指标在住院期间均值的中位数超出正常值范围上限,白细胞计数、红细胞计数、淋巴细胞计数、淋巴细胞百分比、乳酸脱氢酶、磷酸肌酸激酶、肌红蛋白、肌钙蛋白T、D-二聚体等9个关键实验室指标在住院期间均值的中位数取值在正常取值范围内,具体数值详见表2。
2.2 治愈出院和死亡出院新冠肺炎患者两组间差异根据患者转归情况分为治愈出院组和死亡出院组,两组人员基本信息和实验室指标数据详见表1和表2。进一步采用非参数检验对两组患者的基本信息和关键实验室指标之间的差异进行分析,发现治愈出院和死亡出院两组患者之间在性别、年龄、是否病危、是否病重、伴有心血管基础疾病、伴有糖脂代谢异常基础疾病、伴有肾脏疾病、伴有脑血管疾病之间的差异有统计学意义(P<0.05),在住院期间,白细胞计数、淋巴细胞计数、淋巴细胞百分比、乳酸脱氢酶、磷酸肌酸激酶、肌红蛋白、肌钙蛋白T、C反应蛋白、D-二聚体和白介素-6这几个关键实验室指标的平均值在治愈出院和死亡出院病例之间的差异有统计学意义(P<0.001)(表1和表2)。
2.3 新冠肺炎患者死亡的可能影响因素将上述治愈出院和死亡出院病例之间有统计学意义的差异因素纳入二元Logistics回归分析,结果发现当前纳入的因素中性别、年龄、病危、伴有心血管基础疾病、伴有糖脂代谢异常基础疾病、伴有肾脏系统基础疾病以及住院期间淋巴细胞计数、肌钙蛋白T、D-二聚体和白介素-6对患者的转归有影响作用(表3)。
3 讨 论
从表1和表2 可知,此200例病例以中老年患者为主,基础疾病以心血管疾病为主,这与前期他人的分析结果类似[2-4],部分住院患者住院期间肌钙蛋白T的数值明显上升,淋巴细胞计数显著下降,治愈出院新冠肺炎患者住院期间的其他关键实验室指标中位数基本维持在正常范围水平或偏离正常范围较小,但死亡患者住院期间关键实验室指标数值明显偏离正常范围,这与李粤平的研究[5]发现淋巴细胞下降、乳酸脱氢酶升高、D-二聚体升高等因素是明确的重症预警因素的结论一致。
从表3可知,年龄、病情危重、伴有心血管基础疾病、伴有糖脂代谢异常基础疾病、伴有肾脏系统基础疾病、住院期间肌钙蛋白T异常增高、D-二聚体异常增高和白介素-6异常增长为新冠肺炎患者死亡的危险因素,而女性和住院期间淋巴细胞计数是保护性因素。在二元Logistics回归方程中,|B|数值大小表示影响程度的大小,在上述因素中住院患者的淋巴细胞计数对患者转归影响最大,其次是病情危重,影响最小的是年龄。
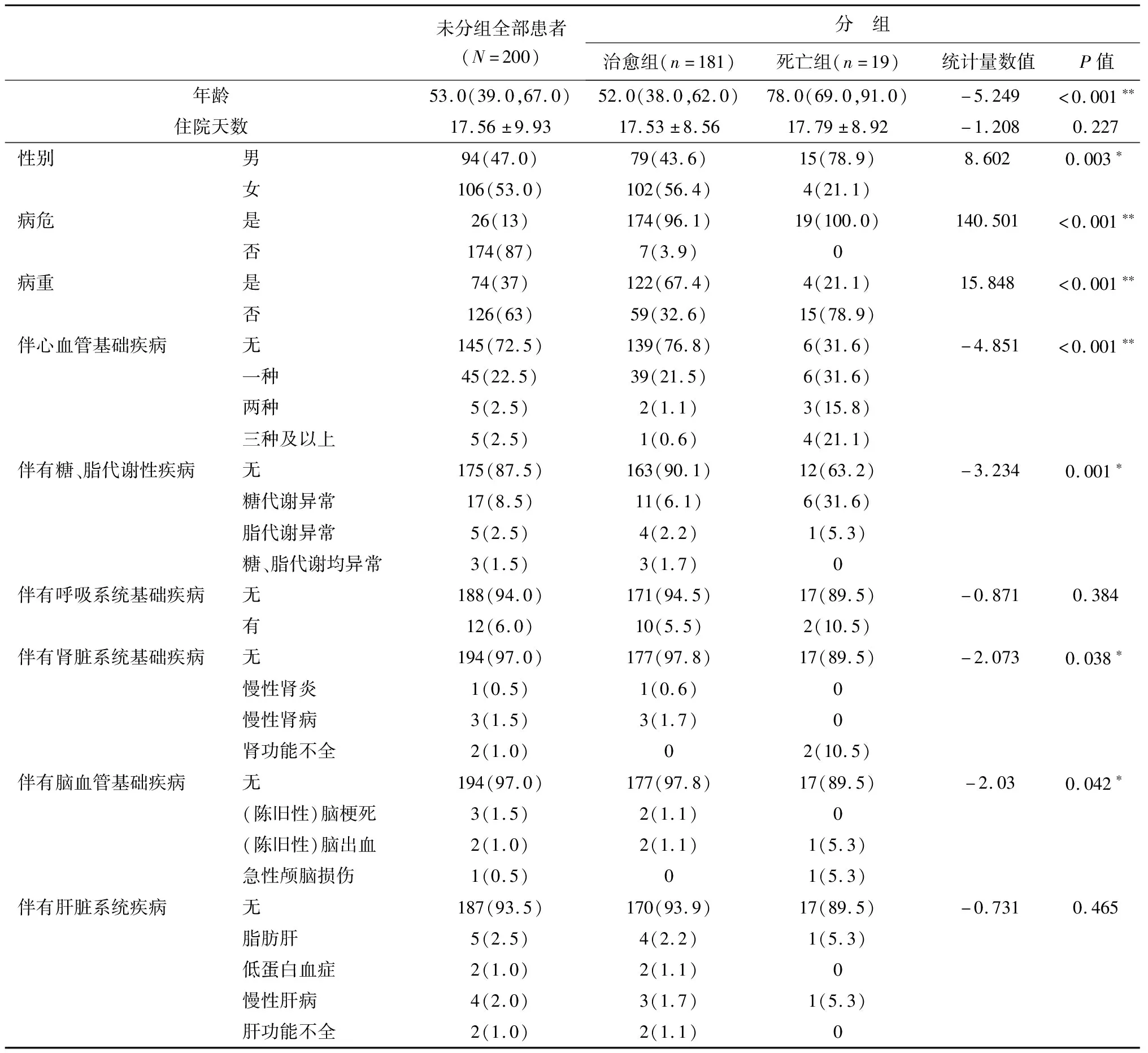
表1 200例确诊新冠肺炎患者基本情况[n(%)]
*P<0.05,**P<0.001,差异具有统计学意义

表2 200例新冠肺炎确诊患者住院期间关键实验室指标均值(M(QR))
续表
**P<0.001,差异具有统计学意义
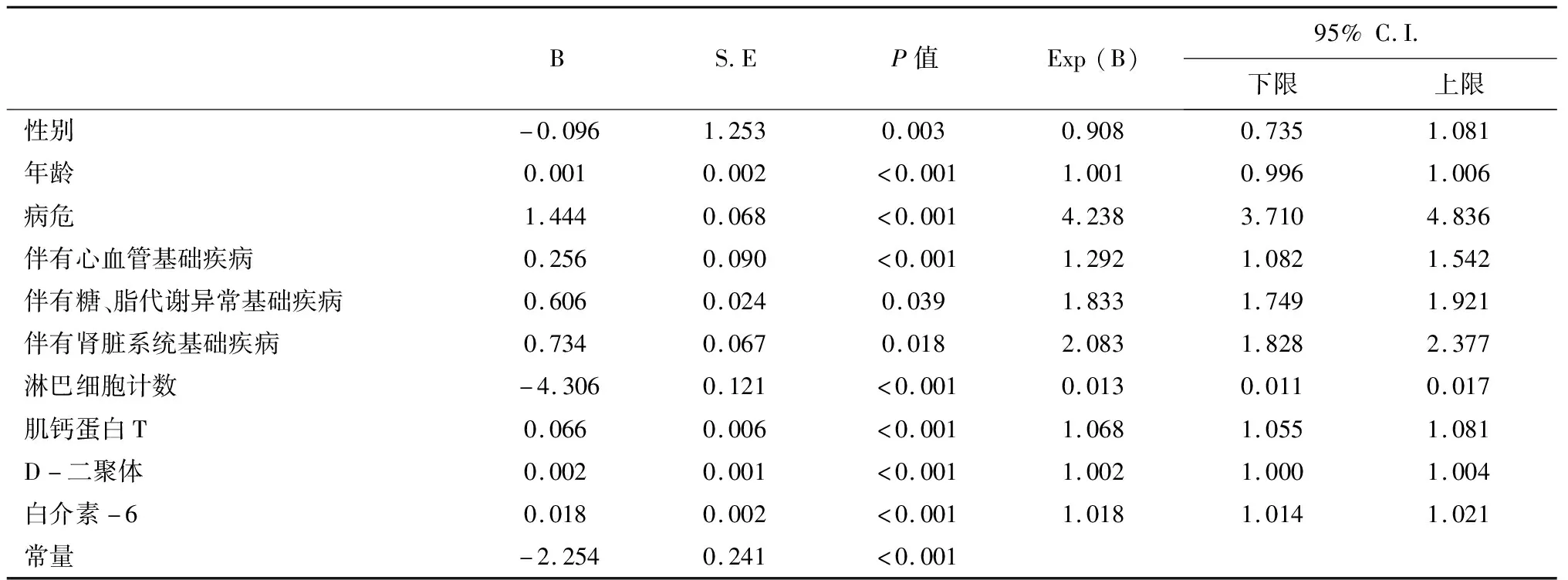
表3 新冠肺炎患者死亡影响因素二元Logistics回归分析
住院期间部分患者肌钙蛋白T的数值上升说明新冠肺炎患者存在不同程度的心肌损伤,印证当前最主流的观点之一“新冠肺炎可导致急性心肌损伤”,反之本研究的回归分析也提示伴有心血管基础疾病是新冠肺炎患者死亡的危险因素,既往研究与新型冠状病毒最为相似的SARS病毒时发现,有心血管基础疾病的患者发展为重症和MODS(多脏器功能不全综合征)的概率明显高于其他基础疾病[6]。
本研究中死亡出院组患者D-二聚体和白介素两个指标在出院期间异常增高也可以用当前另一个主流观点解释——“炎症风暴导致新冠肺炎患者预后不良”。总的来说,新冠肺炎患者的死亡机制还有待进一步研究,但是心肌损伤和炎症风暴是比较公认的。炎症风暴,又称细胞因子风暴,是指由感染、药物或某些疾病引起的免疫系统过度激活,一旦发生可迅速引起单器官或多器官功能衰竭,最终威胁生命。炎症风暴在SARS(非典肺炎)、MERS(中东呼吸综合征冠状病毒)和流感中都是导致患者死亡的重要原因,在本次新冠疫情中,炎症风暴也是引起许多患者死亡的重要原因[7]。魏海明教授团队提出白介素-6(IL-6)和粒细胞-巨噬细胞集落刺激因子(GM-CSF)是引发新冠肺炎患者炎症风暴中的两个关键炎症因子。机体内过量的白介素-6主要通过三个途径介导组织损伤[8],一是增加血管通透性,二是激活凝血系统,形成弥散性血管内凝血(DIC),三是减弱乳突肌的收缩引起心功能紊乱。在本研究的分析中发现,死亡组患者的D-二聚体中位数(3 101.50 ng/ml)是正常人上限(243 ng/ml)的12.8倍,体内白介素-6中位数(82.67 pg/ml)是正常人上限(7 pg/ml)的11.7倍,这与前期相关学者的研究一致[9]。
和钟南山院士团队对1 099例新冠患者研究分析发现淋巴细胞下降的比例达到82.1%[10]相比,本研究中死亡患者住院期间淋巴细胞下降比例相对较小,下降比例约为45.5%。有学者通过分析死亡和重症病例,提出血液中淋巴细胞百分比与新冠肺炎的严重程度和预后呈负相关的观点[11-12],这与本研究的分析一致,而且在本研究200例病例中发现,影响患者转归的最大影响因素是淋巴细胞细胞计数,即新冠肺炎患者住院期间淋巴细胞计数水平越高,患者治愈出院可能性越大,住院期间淋巴细胞计数水平越低,更容易导致死亡。
因为本研究直接删除关键实验室指标缺失的病例导致纳入分析的样本量有限,本研究的危重症率和死亡率比实际值偏高,而且对最后的回归分析有一定的影响,因此本文的结果和结论仅供参考,临床指导意义相对有限。

