31例儿童心肌炎临床分析
陈 洪 潘家华
心肌炎是由各种感染或其他原因引起的心肌间质炎症细胞浸润和邻近心肌细胞坏死,导致心功能障碍和其他系统损害的疾病,是儿童时期引起心脏损害的常见原因之一,但儿童期的发病率尚不确切。心肌炎的临床表现多样化,早期症状缺乏特异性,尤其是爆发性心肌炎,其进展迅速,可能从轻度症状迅速发展为多脏器功能障碍,并且伴有血流动力学的改变,死亡率极高。鉴于此,本文回顾性分析31例心肌炎患儿的临床资料,为早期识别爆发性心肌炎提供临床依据,为改善患者预后提供参考。
1 对象与方法
1.1 研究对象 选择安徽省立医院儿科病房2015年3月至2019年3月临床确诊为心肌炎的31例患儿为研究对象,回顾性分析患儿的临床资料。根据病情严重程度分为爆发性心肌炎组(6例)与普通心肌炎组(25例)。爆发性心肌炎组死亡1例,5例治愈出院,安装心脏临时起搏器4例,1例既安装心脏临时起搏器,又辅助体外膜肺氧合(extracorporeal membrane oxygenation,ECMO)支持,6例患儿全部合并心力衰竭。普通心肌炎组23例治疗顺利出院,2例治疗不顺利转院,合并心力衰竭3例。排除新生儿、复杂型先天性心脏病、扩张性心肌病、心内膜弹力纤维增生症、呼吸系统畸形、消化道畸形、遗传代谢性疾病者。
1.2 心肌炎诊断及治愈标准 诊断标准参照第8版《儿科学》:①心功能不全、心源性休克或心脑综合征;②心脏扩大X线、超声心动图检查具有表现;③心电图改变;④肌酸激酶同工酶高或心肌肌钙蛋白阳性。治愈标准:患儿临床不适症状消失、X线和超声心动图基本正常、心肌方面酶学检查基本正常,生命体征平稳出院。
1.3 方法 患儿入院后,根据病情,完善血常规、生化、肌钙蛋白(troponin,Tn)、脑钠肽(brain natriuretic peptide,BNP)、心肌酶谱、超声心动图、柯萨奇病毒-IgG(coxsackie virus-IgG,COX-IgG)、呼吸道九联检(包含病原:肺炎支原体、噬肺军团菌、立克次氏体、肺炎衣原体、腺病毒、呼吸道合胞病毒、甲型流感病毒、乙型流感病毒、副流感病毒)、心电图、肺部影响学等实验室检查。通过查阅电子病历方式,记录患儿性别、年龄、体质量、入院前病程、白细胞计数(white blood cell count,WBC)、天冬氨酸氨基转移酶(aspartate transaminase,AST)、丙氨酸氨基转移酶(alanine aminotransferase,ALT)、BNP、Tn、肌酸激酶(creatine kinase,CK)、肌酸激酶同工酶(creatine kinase isoenzyme,CKMB)、乳酸脱氢酶(lactic dehydrogenase,LDH)、发热、COX-IgG、呼吸道九联检的阳性病原、乏力、头晕、胸闷、心悸、呼吸困难、气促、咳嗽、抽搐、呕吐、腹痛等。
1.4 心肌炎治疗 爆发性心肌炎组:利巴韦林抗病毒、大剂量丙种球蛋白冲击、激素抗炎、维生素C营养心肌,Ⅲ度房室传导阻滞或伴有血流动力学改变时,则安装心脏临时起搏器,必要时联用ECMO辅助治疗,其余根据病情支持对症处理。普通型心肌炎组:根据病情轻重程度,给予利巴韦林抗病毒、营养心肌等支持对症处理。
1.5 观察指标 观察比较两组患儿发热、乏力、头晕、胸闷、心悸、呼吸困难、气促、咳嗽、抽搐、呕吐、腹痛、BNP、CKMB、AST、ALT、CK、LDH、Tn等指标的差异。
1.6 统计学方法 应用SPSS 16.0软件对数据进行统计分析,非正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验,计数资料以率表示,组间比较采用Fisher确切概率法,以P<0.05为差异具有统计学意义。
2 结果
2.1 31例心肌炎患儿早期心电图特征 心电图提示有28例伴有心律失常表现。阵发性室上性心动过速4例,窦性心动过速6例,室性早搏4例,房性早搏2例,房扑3例,室性心动过速4例,ST段异常3例,Ⅰ、Ⅱ度房室传导阻滞1例,Ⅲ度房室传导阻滞3例,不完全右束支传导阻滞2例,窦性心律不齐2例,窦性心律1例。普通心肌炎患儿主要表现为窦性心动过速、室上速、早搏等,爆发性心肌炎患儿主要表现为室速和Ⅲ度房室传导阻滞等严重心律失常。
2.2 两组患儿临床资料比较 两组患儿的年龄、性别、体质量、入院前病程、WBC、CMKB、BNP、COX-IgG、支原体阳性等一般资料进行比较,差异无统计学意义(P>0.05);两组患儿的AST、ALT、CK、LDH、Tn及发热、乏力、腹痛比例进行比较,差异有统计学意义(P<0.05)。见表1。
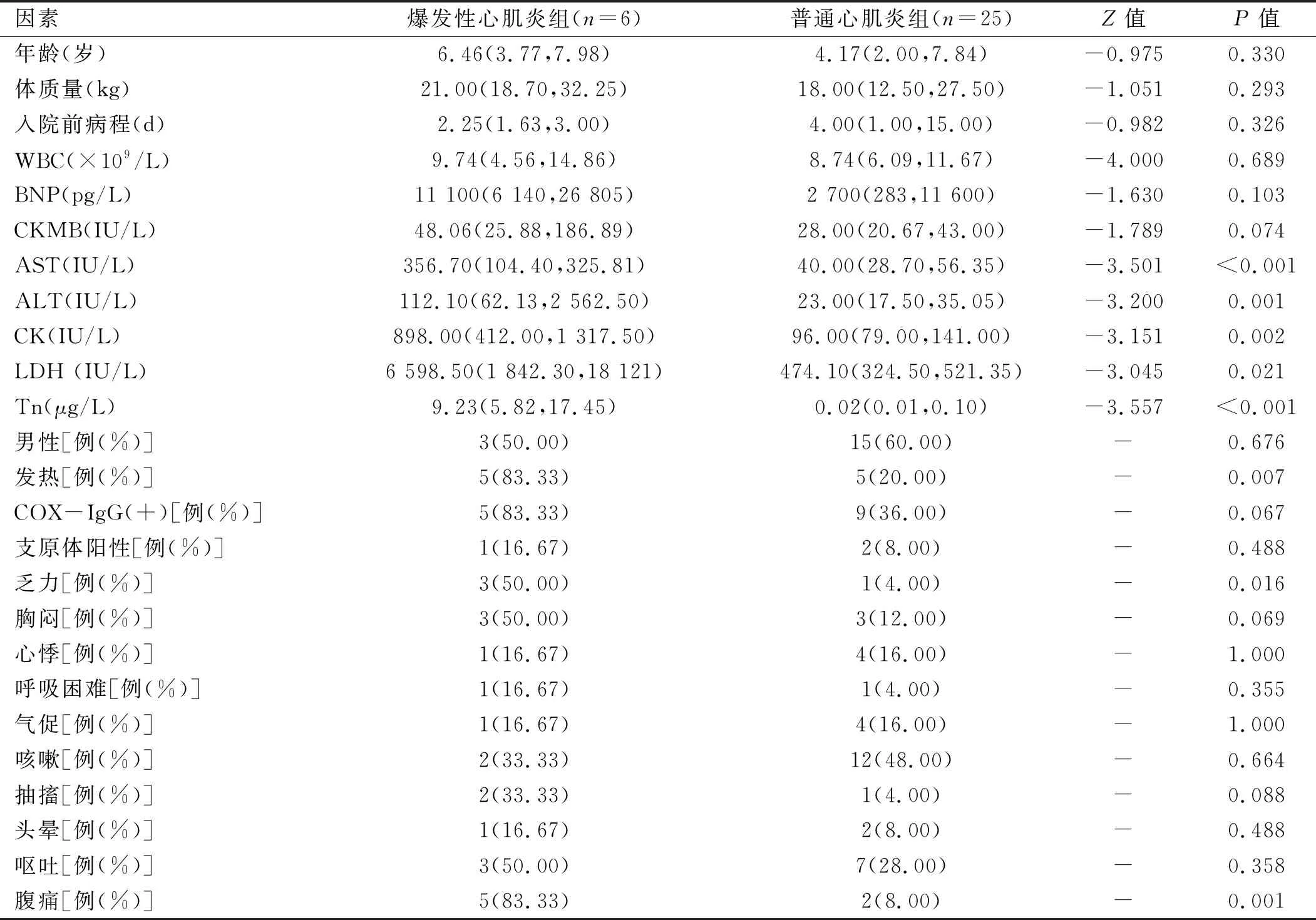
表1 两组患儿临床资料比较
2.3 两组患儿治愈率比较 爆发性心肌炎组患儿治愈率为 83.33%(5/6),普通心肌炎组为92.00%(23/25),两组差异无统计学意义(P=0.488)。
3 讨论
心肌炎是儿科常见的心血管疾病之一,发病机制尚不完全清楚,早期症状无特异性[1],轻者无症状,重者进展迅速,甚至短时间内死亡。心肌炎病因种类很多,复杂的遗传因素和环境因素可间接导致心肌细胞炎症损伤,而物理、化学、微生物因素可能导致心脏的直接损伤[2-4]。本研究回顾性分析心肌炎患儿的临床资料,比较爆发性心肌炎和普通心肌炎的早期症状,为临床医师提供依据。
由于心肌炎的非特异性临床表现,早期诊断存在难度,临床往往只是高度怀疑,且与最后尸体解剖比较,心脏磁共振(cardiovascular magnetic resonance,CMR)和心脏活体组织检查不能达到100%的敏感性。CMR不能排除心肌炎,因此,不能被作为金标准。虽然心脏活体组织检查提供了确诊依据,也很少出现并发症[5],但是存在一定风险,儿童操作起来比较困难,因此很难早期鉴别爆发性心肌炎。
心肌炎患儿早期症状表现千变万化,如发热、乏力、咳嗽、抽搐、胸闷、心悸、头晕、气促、呼吸困难、呕吐、腹痛等,而这些症状无特异性,门诊容易漏诊和误诊。本研究中,两组患儿年龄、体质量、入院前病程、WBC、CMKB、BNP、性别、COX-IgG、支原体、头晕、心悸、胸闷、气促、咳嗽、呼吸困难、抽搐、呕吐等比较,差异无统计学意义(P>0.05);所以单从这些不能筛查出哪些患儿可能演变为爆发性心肌炎。两组患儿AST、ALT、CK、LDH、肌钙蛋白等比较,差异有统计学意义(P<0.05),爆发性心肌炎患儿起病前大多伴有发热、乏力、腹痛,两组差异有统计学意义(P<0.05)。因此,发热、乏力、腹痛症状在早期识别爆发性心肌炎和普通心肌炎具有重要的临床意义。
本研究中,6例爆发性心肌炎患儿,早期有5例伴有腹痛表现,其具体的发病机制目前尚不明确。研究[6]显示,心肌层也可以暴露在生物、化学环境中,这些可能直接损伤心肌细胞,激活炎症反应通路,如儿茶酚胺诱导的心肌症或心肌炎。心肌炎的患儿如果出现心源性休克,血流动力学支持非常重要,如安装心脏临时起搏器,必要时需ECMO支持[7-8]。如临床一旦确诊为爆发性心肌炎,需行正规治疗,爆发性心肌炎患儿稳定后,根据指南需抗心律失常治疗,以防病情恶化。早期有发热、乏力、腹痛症状的心肌炎患儿,临床应提高警惕,尤其是伴有腹痛症状,此类患儿可能系爆发性心肌炎,病情进展迅速,随时可能需要血液动力学支持。此外,本研究中,虽然对入院患儿行病原学检查,如呼吸道九联检检测,但阳性率较低。既往研究[9-10]多认为柯萨奇病毒B组是引起该病的主要病原体,细小病毒B19与人类疱疹病毒6已成为引起病毒性心肌炎的最常见病原体,但是目前检测手段有限,此方面证据较少。
总之,随着医疗技术的发展,心肌炎的漏诊率和误诊率已经降低,但是从门诊患者中筛查出爆发性心肌炎患者依然存在一定难度。因此,对于门诊就诊患者伴有发热、乏力、腹痛症状时,临床要格外警惕。

