信息化血糖管理在髋部骨折合并2型糖尿病患者围手术期的应用
夏怀华 宋丹 缪海红 黄新梅 曹健敏
(复旦大学附属上海市第五人民医院,上海 200240)
随着2型糖尿病患病率的不断增加,髋部骨折合并2型糖尿病的患者人数也越来越多[1]。由于骨折后活动少、创伤以及手术二次创伤应激大,容易导致血糖波动大,传统的血糖测量以及调整方式反应速度过慢、效率较低,不能满足这部分患者血糖快速调整的要求[2-5]。血糖信息化管理系统在我院已建立多[6],我科于2017年1-12月对收治的对髋部骨折合并2型糖尿病的患者开展新的血糖管理模式,取得良好效果,现报告如下。
1 资料与方法
1.1一般资料 采用便利抽样法,纳入2017年1-12月在我院骨科住院的髋部骨折合并2型糖尿病患者,所有患者均符合2017年美国糖尿病学会有关2型糖尿病诊断标准[7],排除有严重的精神疾患和认知功能障碍及入院时有严重的糖尿病并发症或急性并发症患者,最终纳入162例。以新的血糖管理模式开始实施时间为节点,将2017年1-6月住院的78例患者设为对照组,2017年7-12月的84例患者设为观察组。两组患者一般资料比较差异无统计学意义,具有可比性。见表1。
1.2方法
1.2.1对照组 给予传统的血糖管理方法,由医师开具医嘱,护士测量血糖后将患者指尖血糖值记录在床尾血糖记录单,如有异常血糖值由护士及时告知骨科医师。骨科医师结合反馈的指尖血糖数据,对患者开出血糖调控血糖方案或请内分泌科进行会诊,进行血糖管理。
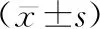
表1 两组患者一般资料比较
注:*为t值。
1.2.2观察组 实施信息化血糖管理,具体方法如下。
1.2.2.1建立跨学科团队 以资源共享、合作共赢为目标,本着共同解决患者血糖问题的原则,成立院内血糖管理多学科团队由核心团队,包括内分泌科主任和医务科作为项目指导;由内分泌科1名主治医师担任血糖信息管理小组组长;其余成员包括内分泌护士长和专科护士各1名、骨科医师、内分泌科医师、骨科护士长和护士,其他支持团队有护理部、检验科、信息科、设备科等多个部门组成。
1.2.2.2院内血糖管理平台的构建 (1)采用北京华益精点生物技术有限公司血糖信息化管理系统(IGMS)和临床智能血糖仪(GLUPAD)对患者血糖进行监测。然后将监测的血糖值进行和医院信息系统(HIS)同步共享,可将测完血糖后上传的数据进行存储、归档和分析。在IGMS 系统中,所有医护人员可查阅患者所有医疗、护理信息及住院期间各个时间段的血糖波动图形及大事件备注。(2)在系统中设置高报警线(黄色) :餐前≥7.8 mmol/L,餐后≥10.0 mmol/L,设置低报警线(红色):随机血糖≤3.9 mmol/L,一旦上传入IGMS患者的血糖低于或高于所设定阈值,IGMS 系统界面便立即弹出该患者信息并发出警报声音。
1.2.2.3信息化血糖管理工作的实施 (1)健全制度和流程,包括院内信息化血糖管理系统管理制度、线上线下会诊制度和流程、各相关岗位职责、胰岛素泵管理工作制度、低血糖和高血糖处理应急预案和流程,并组织相关医护人员进行培训和考核。(2)核心团队建立信息化沟通平台(微信群)和固定联系电话作为围手术血糖管理的绿色通道,以确保信息通畅。由责任护士应用动态血糖监测,内分泌科医生远程遥控查看、开具、指导治疗医嘱,与骨科医生、护士共同讨论制定个体化治疗、药物管理和健康指导方案。对血糖异常波动者者由内分泌科糖尿病管理小组成员根据患者年龄、疾病性质、饮食状况、手术方式及生化结果给出个体化的建议医嘱,包括饮食建议、胰岛素方案及剂量的调整等,由相应骨科医师接收并执行建议医嘱,线上线下会诊相结合,快速、及时对围手术期2型糖尿病患者高低血糖进行干预,使血糖达标。对于极高血糖及病情复杂患者,内分泌科糖尿病管理小组成员进行床旁会诊干预。内分泌专科护士负责胰岛素泵的安装、日常维护和一对一床边健康教育。(3)多层次培训:由内分泌科医生和护士每季度一次对糖尿病知识尤其以饮食和运动为主的糖尿病患者健康教育方法、胰岛素使用方法和注意事项,低血糖、高血糖处理等开展集中培训,提高骨科医护人员的糖尿病综合管理能力。(4)护理环节质量控制:由病区护士长和2名病区责任组长追踪血糖管理流程落实情况;病区护士长定期考核护士相关知识与技能,每天对胰岛素泵的运行和使用检查、巡视,观察患者局部皮肤和管道的情况。对异常高血糖、低血糖、胰岛素泵更换不及时、管路滑脱、注射部位硬结、胰岛素使用不规范等不良事件事件进行科内讨论、分析原因、制定改进措施、并追踪,提高病人治疗安全性。
1.3观察指标
1.3.1手术等待及住院时间比较 入患者从办理入院登陆进骨科医生工作站到患者推进手术室上台手术时间。围手术期时间: 患者从办理入院登陆进骨科医生工作站到患者办理出院时间。
1.3.2血糖达标情况 统计手术前血糖达标时间及手术后血糖达标时间。
1.3.3血糖不良事件发生率 包括低血糖事件和高血糖事件。
1.3.4并发症的发生率 观察两组患者肺部及伤口感染情况。
2 结果
两组患者各项观察指标比较 见表2-表4。
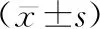
表2 两组患者手术等待及住院时间比较 d
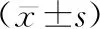
表3 两组患者血糖达标人数和血糖水平比较 例(%)

表4 两组患者并发症发生率 例
3 讨论
3.1髋部骨折患者血糖波动较大,传统的方式不能够满足血糖调整的要求 髋部骨折均为创伤骨科大手术,要求血糖达标迅速、平稳、安全度过围手术期。髋关节骨折合并糖尿病的患者因骨折造成围手术期应激加重胰岛素抵抗或胰岛素分泌不足,使患者血糖在原有基础上进一步升高;手术的二次创伤及手术长时间禁食进一步加重了患者血糖的剧烈波动;围手术期患者焦虑情绪、麻醉及疼痛等应激可诱发机体分泌皮质醇、儿茶酚胺等胰岛素拮抗激素,促使血糖增高[3, 8]。本研究结果显示:观察组患者入院到手术和围手术期时间短于对照组,差异均有统计学意义(P<0.05)。传统的血糖管理模式存在以下问题:(1)外科血糖监测频率过少。(2)围手术期糖尿病患者的血糖得不到及时调控。(3)围手术期糖尿病患者降糖方案不够规范。 因此,髋部骨折合并2 型糖尿病围手术期患者迫切需要及时了解血糖的变化,以便获得准确的血糖值,及时调整治疗方案,为围手术期患者的个体化治疗提供依据,保障患者安全。
3.2信息化模式可以更高效的测定和调整血糖,患者住院期间的血糖平稳程度更高 在许多国际的医院资格认证体系中,使用“医院专用的血糖监测管理系统”已经成为医院得到资格认证所必须具备的条件。我们使用的医院信息化血糖管理系统由本院内分泌科成立糖尿病管理小组,对上传入 IGMS 的髋部骨折合并2 型糖尿病患者血糖进行实时监控,根据患者一般信息及时给出个体化的建议医嘱,护士根据骨科医师接收并执行的建议医嘱进行护理和健康教育。美国糖尿病协会、中国住院患者血糖管理专家共识[9]均提出围手术期择期非精细手术患者有效的血糖控制目标为空腹或餐前血糖 6.1~7.8 mmol/L,餐后2 h或随机血糖 7.8~10.0 mmol/L。本研究调查了“医院信息化血糖管理”对围手术期2型糖尿病患者的影响,研究显示血糖信息化管理组的平均总达标率明显优于对照组,实验组围手术期高血糖发生人数和低血糖发生人数均低于对照组。随着血糖信息化系统的不断成熟血糖信息化管理团队 “无缝衔接”日益强化也将会进一步提高血糖平均总达标率。此外,有文献报道糖尿病患者围手术期的血糖控制直接影响住院日、围手术期并发症、严重感染的发生率和住院死亡率[1-2],本研究结果显示,髋部骨折合并糖尿病患者围手术期两组间出现肺部感染以及伤口感染等并发症差异无统计意义,但还需引起足够重视,可能与研究开展时间短,样本量不够大有关。
综上所述,信息化血糖管理可以提高2型糖尿病髋部骨折患者围手术期血糖平稳程度,有效缩短血糖测量到完成调整的时间间隔,降低围手术期血糖不良事件的发生,缩短住院后手术等待期时间,缩短患者住院天数,降低医疗费用;同时提高了患者的满意度。因此,信息化血糖管理值得在2型糖尿病髋部骨折手术患者中推广应用。

