控制性阶梯式大骨瓣减压术与快速减压大骨瓣减压术治疗重型颅脑损伤患者的对比研究
靳腾龙 崔丙周 王博 贺艳阳
(河南省郑州人民医院神经外科 郑州450003)
重型颅脑损伤是神经外科疾病,患者多伴有颅内压升高、脑组织损伤,若治疗不及时,易导致脑积水、血肿、神经损伤等,严重危及患者生命健康。目前临床多采用手术治疗,其中快速减压大骨瓣减压术是常用的治疗方法,可快速降低颅内压,改善临床症状,但其因降压过快,易诱发迟发性脑血肿、大面积脑梗死等严重并发症,不利于预后[1~2]。鉴于此,本研究选取我院88 例重型颅脑损伤患者,旨在探讨控制性阶梯式大骨瓣减压术与快速减压大骨瓣减压术的临床疗效。现报道如下:
1 资料与方法
1.1 一般资料 选择2016 年3 月~2019 年3 月我院收治的88 例重型颅脑损伤患者为研究对象,依照治疗方案不同分为控制组和快速组,各44 例。控制组男24 例,女20 例;年龄30~60 岁,平均年龄(45.58±6.33)岁;受伤到接诊时间2~23 h,平均时间(12.57±4.17)h;受伤原因:高空坠落8 例,交通事故24 例,钝器损伤12 例。快速组男26 例,女18例;年龄31~60 岁,平均年龄(45.61±6.27)岁;受伤到接诊时间2~22 h,平均时间(12.48±4.09)h;受伤原因:高空坠落9 例,交通事故22 例,钝器损伤13例。两组年龄、受伤到接诊时间、受伤原因、性别等一般资料均衡可比(P>0.05)。本研究经我院医学伦理委员会审核通过。
1.2 纳入与排除标准 (1)纳入标准:均经CT、MRI 等检查确诊为重型颅脑损伤;无手术禁忌证;患者及家属均知情且签订知情同意书。(2)排除标准:合并严重心脑血管疾病者;合并严重肝肾等脏器功能异常者;合并严重精神障碍者;合并感染性疾病者;合并血液系统疾病者;合并肿瘤者;临床资料不全者。
1.3 治疗方法 两组均给予抗感染、补液、利尿、止血、脱水、吸氧、降温、神经促醒药物、营养脑细胞药物等常规治疗。
1.3.1 快速组 行快速减压大骨瓣减压术治疗:(1)取仰卧位,常规消毒,给予全身麻醉;(2)于颧弓上、耳屏前作约1 cm 切口,经耳廓上至顶骨中线,直至前额部,顶部骨瓣旁开2 cm 矢状窦;(3)剪开硬膜,清除硬膜外血肿;(4)作12 cm×16 cm 减压窗,依据T 字形方式切开硬脑膜,充分显露中颅窝、前颅窝、顶叶、额叶、颞叶;(5)将硬膜下血肿、脑内血肿彻底清除,止血,置入引流管,关颅。
1.3.2 控制组 行控制性阶梯式大骨瓣减压术治疗:(1)取仰卧位,常规消毒,给予全身麻醉,按快速组入路方式切开头皮;(2)在血肿最厚处锥孔,扩大骨窗至2 cm×2 cm,剪开硬膜,对部分硬膜下血肿进行控制性阶梯式减压;(3)将骨瓣去除,扩大骨窗至12 cm×15 cm,以分次平行切开法切开硬脑膜,慢慢释放血肿、脑脊液,逐渐促使颅内压力降低;(4)切开硬膜放射状,进一步清理坏死脑组织、颅内血肿,若有明显脑肿胀,可酌情切除脑组织非功能区域,将脑肿胀控制在合理范围内;(5)止血,修补硬脑膜,或减张修补颞肌筋膜,缝合硬膜,置入引流管,关颅。
1.4 观察指标 (1)比较两组手术指标,包括术中出血量、手术时间、住院时间。(2)比较术前、术后1 d、术后3 d 及术后7 d 颅内压情况。(3)神经功能缺损(NIHSS)评分:采用NIHSS 量表评估术前及术后1 个月两组神经功能缺损程度,满分42 分,分值越低表示神经功能缺损程度越轻。(4)比较两组术后并发症发生情况,包括脑梗死、脑膨出、迟发性血肿等。
1.5 统计学分析 采用SPSS23.0 统计学软件分析数据,计数资料以%表示,采用χ2检验,计量资料以()表示,采用t 检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术指标比较 控制组术中出血量少于快速组,手术时间、住院时间短于快速组(P<0.05)。见表1。
表1 两组手术指标比较
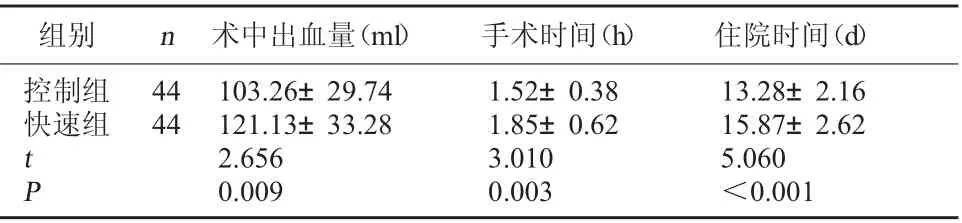
表1 两组手术指标比较
?
2.2 两组不同时期颅内压比较 术前两组颅内压比较无显著性差异(P>0.05);术后1 d、术后3 d、术后7 d,控制组颅内压均低于快速组(P<0.05)。见表2。
表2 两组不同时期颅内压比较

表2 两组不同时期颅内压比较
?
2.3 两组术前、术后NIHSS 评分比较 术前,两组NIHSS 评分比较无显著性差异(P>0.05);术后1 个月,两组NIHSS 评分均较术前降低,且控制组低于快速组(P<0.05)。见表3。
表3 两组术前、术后NIHSS 评分比较

表3 两组术前、术后NIHSS 评分比较
?
2.4 两组术后并发症发生情况比较 控制组术后发生脑梗死1 例,迟发性血肿1 例,脑膨出1 例,术后并发症发生率为6.82%(3/44);快速组脑梗死1例,脑膨出2 例,迟发性血肿2 例,术后并发症发生率为11.36%(5/44)。两组术后并发症发生率比较,无显著性差异(χ2=0.138,P=0.711)。
3 讨论
重型颅脑损伤是临床常见外伤性疾病,多由暴力因素所致,病情较急,恶化速度较快,治疗难度较大,多伴有脑肿胀、脑内血肿、脑挫裂伤等严重并发症,病残率、病死率均较高,严重威胁患者健康生活,有效、迅速降低颅内压是治疗的关键[3~4]。
快速减压大骨瓣减压术操作简单,能通过去除骨瓣,清除血肿,使得水肿脑组织适当向颅腔外膨出,从而减轻对脑干、中线结构的压迫,但其促使颅内压骤降,压力填塞效应突然消失,可造成自身颅内压调节障碍,易诱发大面积脑梗死、急性脑膨出等一系列并发症[5]。与快速减压大骨瓣减压术相比,控制性阶梯式大骨瓣减压术通过适度阶梯式减压,能有效降低因突然失去填塞效应而颅内压骤减引起板障出血、血管牵拉断裂等情况的发生率,从而减轻迟发性血肿发生风险;且对硬脑膜进行逐步多处、分次剪开,促使颅内压缓慢、逐步降低,避免脑组织出现脑疝、形成脑蕈情况;同时脑组织无明显快速移位,脑血管未出现进一步牵拉、扭曲、变形情况,能有效防止脑梗死发生[6~7]。此外,相关研究证实,控制性阶梯式大骨瓣减压术能有效减轻脑缺血再灌注损伤,开放视野,防止脑干受压,预后良好,致死率低[8]。本研究结果显示,控制组术中出血量少于快速组,手术时间、住院时间短于快速组(P<0.05),表明与快速减压大骨瓣减压术比较,控制性阶梯式大骨瓣减压术应用于重型颅脑损伤患者,临床效果显著,能缩短住院时间。本研究结果还显示,控制组术后1 d、术后3 d、术后7 d 颅内压均低于快速组,术后1 个月NIHSS 评分低于快速组(P<0.05),表明与快速减压大骨瓣减压术比较,控制性阶梯式大骨瓣减压术应用于重型颅脑损伤患者,能显著降低颅内压,改善神经功能。两组术后并发症发生率均较低,且控制组略低于快速组,表明控制性阶梯式大骨瓣减压术安全性高,是临床较为理想治疗方案。但控制性阶梯式大骨瓣减压术对术者要求较高,需术者能准确判断患者脑部情况,避免伤及其他神经组织。
综上所述,与快速减压大骨瓣减压术比较,控制性阶梯式大骨瓣减压术应用于重型颅脑损伤患者,临床效果显著,能缩短住院时间,降低颅内压,改善神经功能,安全性较高。

