经阴道彩色多普勒超声诊断子宫切口妊娠的临床应用
崔琳玲,袁海霞
莱芜钢铁集团有限公司医院特检科,山东济南 271126
妇科健康问题一直备受社会关注, 其中子宫切口妊娠作为特殊的异位妊娠, 对其的尽早发现及治疗极为重要[1]。 子宫切口妊娠与其他妊娠存在不同,其主要为既往剖宫产腹在此怀孕时, 受精卵及滋养叶细胞在子宫切口瘢痕处种植,危害性较大,很容易引起子宫破裂及大出血,但该疾病很容易与其他妇科疾病误诊,多误诊为流产,甚至出现漏诊,因此需加强对可靠诊断方法研究[2]。 如今彩色多普勒超声诊断仪在妇科疾病诊断中应用较为普遍, 但传统采用经腹超声检测方式很容易受到肠管、 腹部脂肪等影响, 难以充分检出相关疾病,针对此种情况,如今临床加强对经阴道彩色多普勒超声诊断方法的应用, 以期避免经腹超声的误诊因素影响,提高诊断准确率[3]。 为此,该次研究对经阴道彩色多普勒超声诊断子宫切口妊娠的临床应用价值进行了探讨,方便选择该院于2016 年9 月—2018 年9 月期间收治的经彩色多普勒超声诊断子宫切口妊娠患者52例作为研究资料,现报道如下。
1 资料与方法
1.1 一般资料
方便选择该院收治的经彩色多普勒超声诊断子宫切口妊娠患者52 例作为研究资料,均经临床病理证实为子宫切口妊娠[4]。 依据超声检测方法分组,其中经阴道彩色多普勒超声诊断仪检测为观察组, 共32 例,经腹部彩色多普勒超声诊断仪检测为对照组, 共20 例。观察组患者年龄在21~36 岁之间, 停经时间35~60 d,孕次 2~5 次,剖宫产次 1~3 次;对照组患者年龄在 21~37 岁之间,停经时间 39~63 d,孕次 2~5 次,剖宫产次1~3 次;两组基本资料差异无统计学意义(P>0.05),见表1。
表1 两组一般资料比较分析(±s)
表1 两组一般资料比较分析(±s)
组别 年龄(岁) 停经时间(d) 孕次(次) 剖宫产次(次)观察组(n=32)对照组(n=20)t 值P 值29.43±2.62 29.05±2.43 0.520 0.600 45.95±6.13 45.86±6.08 0.050 0.950 2.95±0.54 2.89±0.61 0.370 0.710 1.53±0.23 1.51±0.25 0.290 0.760
1.2 检测方法
选择PHILIPS EPIQ5 彩色多普勒超声诊断仪开展诊断工作,检测中协助患者取仰卧位,经腹部彩色多普勒超声诊断仪检测需维持膀胱充盈, 探头频率为2.5~3.5 MHz,进行腹部多切面扫描,针对妊娠囊着床部位及妊娠囊、子宫下段、宫颈形态及回声等进行详细扫查,经阴道彩色多普勒超声诊断仪检测需排空尿液, 探头频率6.5~7.5 MHz, 针对妊娠囊着床部位及妊娠囊、子宫下段、宫颈形态及回声等进行详细扫查。
获得声像图资料由至少两名资深影像科医师进行评判,综合妊娠囊形态、大小、内部回声、肌层厚度、血流及血流频谱特点等进行分析, 针对经腹部彩超和经阴道彩超影响资料进行分析,以统一意见为准,若结果不统一则需经讨论后统一结果。
1.3 观察指标
比较经腹部及经阴道彩色多普勒超声诊断仪检测子宫切口妊娠的符合率。
1.4 统计方法
采用SPSS 17.0 统计学软件对数据进行分析,计量资料用()表示,进行t检验,计数资料采用[n(%)]表示,进行 χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 经腹部及经阴道彩色多普勒超声诊断准确率分析
20 例经腹部彩色多普勒超声诊断患者误诊6 例,包含流产5 例,宫颈妊娠1 例,诊断准确率为70.00%,32 例经阴道彩色多普勒超声诊断患者误诊2 例, 包含流产1 例, 子宫损伤或穿孔1 例, 诊断准确率为93.75%, 经阴道彩色多普勒超声诊断准确率显著高于经腹部诊断(P<0.05)。见表2。回顾分析误诊病例,多为手术瘢痕显示不清楚、子宫前壁下段宫壁结构紊乱等。
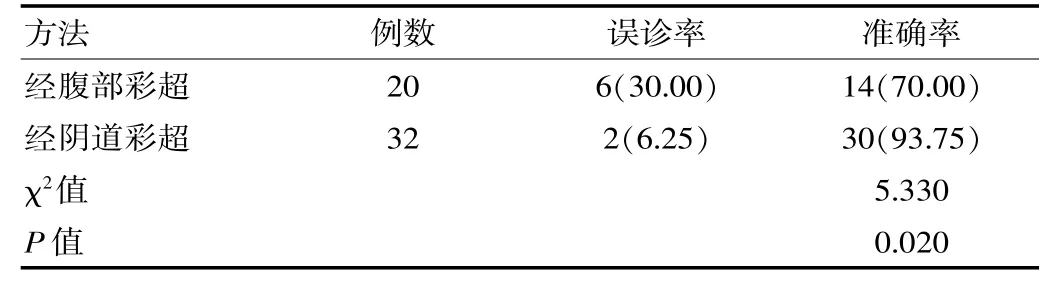
表2 经腹部及经阴道彩色多普勒超声诊断准确率分析[n(%)]
2.2 子宫切口妊娠彩色多普勒超声影像特征分析
52 例子宫切口妊娠中孕囊型42 例,占比80.77%,声像图特征为宫腔内及宫颈管未见孕囊, 再子宫腔下段瘢痕处观察到孕囊,部分患者孕囊可观察到卵黄囊、胚芽, 孕囊直径为 5~45 mm, 平均直径为 (21.53±2.05)mm,且孕囊附着处、孕囊与膀胱之间基层变薄,厚度 1~8 mm,平均(3.75±0.86)mm,可观察到切口处肌层血流情况,见低阻动脉样血流频谱,RI:0.43~0.51。 包块型10 例,占比19.23%,孕囊直径为22~95 mm,平均直径为(61.25±8.14)mm,声像图特征为包块与子宫肌层界限不清、 内部回声杂乱, 见低阻动脉样血流频谱,RI:0.44~0.55。
3 讨论
子宫切口妊娠作为较为常见的异位妊娠类型,属于剖宫产远期并发症,当前临床多认为剖宫产史、清宫史、 肌瘤剔除术史等为导致该类型妊娠发生的主要原因,即机体在受到子宫切口后,会因为炎症感染形成切口处的微小裂隙,而当再次妊娠,则受精卵会通过微小裂隙着床,同时底蜕膜发育不良或缺损,滋养细胞也会对子宫肌层侵入,并不断生长,继而导致绒毛与子宫肌层粘连植入,在此种情况下无法有效止血,继而易引发大出血情况[5-8]。 近年来我国子宫切口妊娠率逐渐增加,主要是由于我国剖宫产率较高, 而为实现对该疾病的尽早发现,需重视对术前影像学诊断方法的应用,如彩色多普勒超声诊断仪能够通过扫查获得清晰详细的声像图特征,若观察到明确的子宫切口妊娠标准图像,可作为诊断的可靠依据[9]。 该次研究结果显示子宫切口妊娠中孕囊型声像图特征为宫腔内及宫颈管未见孕囊,再子宫腔下段瘢痕处观察到孕囊, 部分患者孕囊可观察到卵黄囊、胚芽,平均直径为(21.53±2.05)mm,且孕囊附着处、 孕囊与膀胱之间基层变薄, 平均厚度 (3.75±0.86)mm,可观察到切口处肌层血流情况,见低阻动脉样血流频谱,RI:0.43~0.51。 包块型孕囊平均直径为(61.25±8.14)mm,声像图特征为包块与子宫肌层界限不清、 内部回声杂乱, 见低阻动脉样血流频谱,RI:0.44~0.55。 综合该次研究及其他研究可知,可认为子宫切口妊娠超声图像表现为宫腔内及宫颈管未见孕囊, 子宫瘢痕部位膨大,下段内膜形态失常,并观察到妊娠物为椭圆形、不规则形囊状回声、实性包块回声、囊实性包块回声,在切口处附近发现[10]。 妊娠物与切口处肌层界限不明确,从低回声向紊乱回声转变,尤其妊娠物与膀胱壁之间肌壁变薄,甚至不存在。 超声多普勒可观察到妊娠物周边丰富血流信号, 即若录到低阻的滋养层血流则多为子宫切口妊娠。 彩色多普勒超声诊断仪应用价值较高,但选择何种检测方法称为研究重点,如传统多采用经腹部彩色多普勒超声诊断, 该种方法也可获得清晰的声像图资料, 但需患者提前做好充盈膀胱准备,若患者肥胖则易影响扫描效果,还易受到肠管因素影响,不利于医师的明确诊断[11]。 针对此种情况可采用经阴道彩色多普勒超声诊断, 无需患者做好充盈膀胱准备,且避免机体个人生理因素的影响,利于扫查的顺利开展。 该次研究结果显示经阴道彩色多普勒超声诊断93.75%显著高于经腹部超声诊断准确率70.00%(P<0.05), 表明采用经阴道彩色多普勒超声诊断仪检测准确率更高,属于可靠的诊断方式,但无论经阴道还是经腹部均伴随误诊情况,其中以流产误诊率较高。 声像图未清楚观察到手术切口瘢痕, 无法辨认孕囊与切口的位置关系,也无法明确子宫下段形态变化,未能观察到孕囊周围血流分布情况。 针对上述因素需加强鉴别,如流产时超声声像图特征为孕囊位于宫腔下段, 横切面孕囊位于宫腔下段或宫颈管中央, 孕囊与子宫前壁肌层界限明确,且孕囊周边无明确血流信号[12]。 子宫损伤或穿孔也属于常见的误诊疾病, 表现出子宫前壁下段结构紊乱, 超声扫描前需加强对患者过往病史及超声检查情况的详细了解,如是否具有清宫史,需详细分析声像图特征,有效鉴别。 宫颈妊娠与子宫切口妊娠会因为超声图像宫颈管结构未能清晰显示而难以判断是否扩张,出现误诊,也许重视可靠鉴别,即宫颈妊娠患者宫颈膨大, 内部可观察到胚囊或杂乱回声, 宫颈内闭合,外口扩张,且宫颈血流丰富,可录到滋养层血流频谱[13]。采用经阴道经阴道彩色多普勒超声诊断可详细观察到妊娠囊与子宫下段宫腔形态、位置关系,且多普勒清晰显示妊娠囊与周围肌层血流灌注情况, 详细分析可有效鉴别,避免误诊情况。 除却上述疾病外,超声诊断子宫切口妊娠还应与恶性滋养细胞疾病、 子宫下段肌瘤变性等鉴别,此时需结合其他检测方式,综合多项指标进行诊断。 诊断结果与 “观察组的诊断符合率(90.0%)、灵敏度(93.3%)和特异度(66.7%)均明显高于对照组的 73.0%、82.1%和 44.4%(P<0.05)。 ”基本一致,均提示经阴道彩色多普勒超声诊断的准确性优势。
综上所述, 经阴道彩色多普勒超声诊断子宫切口妊娠的临床应用价值较高, 能够观察到病灶形态及与周围组织关系,对发现疾病、评估疾病程度及监测疗效有明显作用,值得推广。

