携带NDM-1基因合并膜孔蛋白OmpK36缺失肺炎克雷伯菌耐药性分析
涂海健 黄亚雨 陈淑娟 许光辉
自从2009年Dongeun首例报道从印裔瑞士旅游者尿路感染标本中分离出携带产新德里金属β-内酰胺酶(NewDelhimetallo-beta-lactamase 1,NDM-1)肺炎克雷伯菌,也被称之“超级细菌”后,因产NDM-1型金属β-内酰胺酶肺炎克雷伯菌对青霉素类,一至四代头孢菌素、碳青霉烯类、氨基糖苷类、氟喹诺酮类等药物高度的耐药性已引起全球广泛关注[1]。近来研究发现,NDM共17个基因突变体,主要由大肠杆菌、肺炎克雷伯杆菌、阴沟肠杆菌、革兰氏阴性非发酵菌、假单胞菌属和鲍曼不动杆菌携带,NDM基因主要通过质粒在细菌属内及属间传播[2-3]。我国多个城市都有产NDM型β-内酰胺酶耐药菌报道,其中北京、上海、海口、厦门等一线和沿海城市阳性率较高,且检出携带NDM基因菌逐年升高的趋势,产NDM型β-内酰胺酶菌都是多重耐药菌或为泛耐药菌[4]。越来越多的数据表明产NDM型β-内酰胺酶耐药菌已在全球范围流行并引发多种类型感染,是威胁人类健康的主要公共卫生问题之一[2],及时准确了解产NDM型β-内酰胺酶菌耐药机制、流行现状和特点,是预防和控制产NDM耐药菌感染的关键所在。本文对从前列腺增生患者尿液标本中分离出的1株耐碳青霉烯类肺炎克雷伯菌(carbapenemresistant klebsiella pneumoniae,CRKP),对其耐药情况、分子多位点序列分型,携带耐药基因、传播方式,膜孔蛋白表达情况进行研究,旨在了解本地区携带NDM-1基因肺炎克雷伯菌耐药、分子流行特点及耐药机制,为临床抗菌治疗和医院内感染控制提供依据。
1 材料与方法
1.1 菌株来源
实验菌为2017年分离自莆田学院附属医院泌尿外科前列腺增生患者尿液标本中分离出1株耐碳青霉烯类肺炎克雷伯菌。质控标准菌株肺炎克雷伯菌ATCC BAA-1705、ATCC BAA-1706、大肠杆菌J53购置于中国工业微生物菌种保藏管理中心,ATCC25922,ATCC13883标准菌株购置于卫计委临床检验检验中心。
1.2 药敏试验、EDTA协同试验、改良Hodge试验
药敏试验实验采用法国梅里埃公司VITEK 2 compact系统及配套GN-13药敏卡进行药敏MIC值检测,对亚胺培南耐药的菌株鉴定为耐碳青霉烯类肺炎克雷伯菌。EDTA协同试验、改良Hodge试验按文献报道[5-6]进行。
1.3 多位点序列分型(multilocus sequence typing,MLST)检测
按MLST website(http://www.pasteur.fr/recherche/genopole/PF8/m lst/Kpneumoniae.htm l)要求对肺炎克雷伯菌的7个保守官家基因(gapA,infB,mdh,pgi,phoE,rpoB和t on B)设计引物(表1)进行PCR扩增,产物纯化后上ABI 3730XL测序,结果用Polyphred软件分析。
1.4 β-内酰胺酶相关耐药基因和膜孔蛋白OmpK35、OmpK36基因检测
提取靶基因用PCR技术扩增相关β-内酰胺酶基因和膜孔蛋白Omp K35、Omp K36基因,引物如表2所示,扩增后的产物,经2%琼脂凝胶电泳后观察结果。
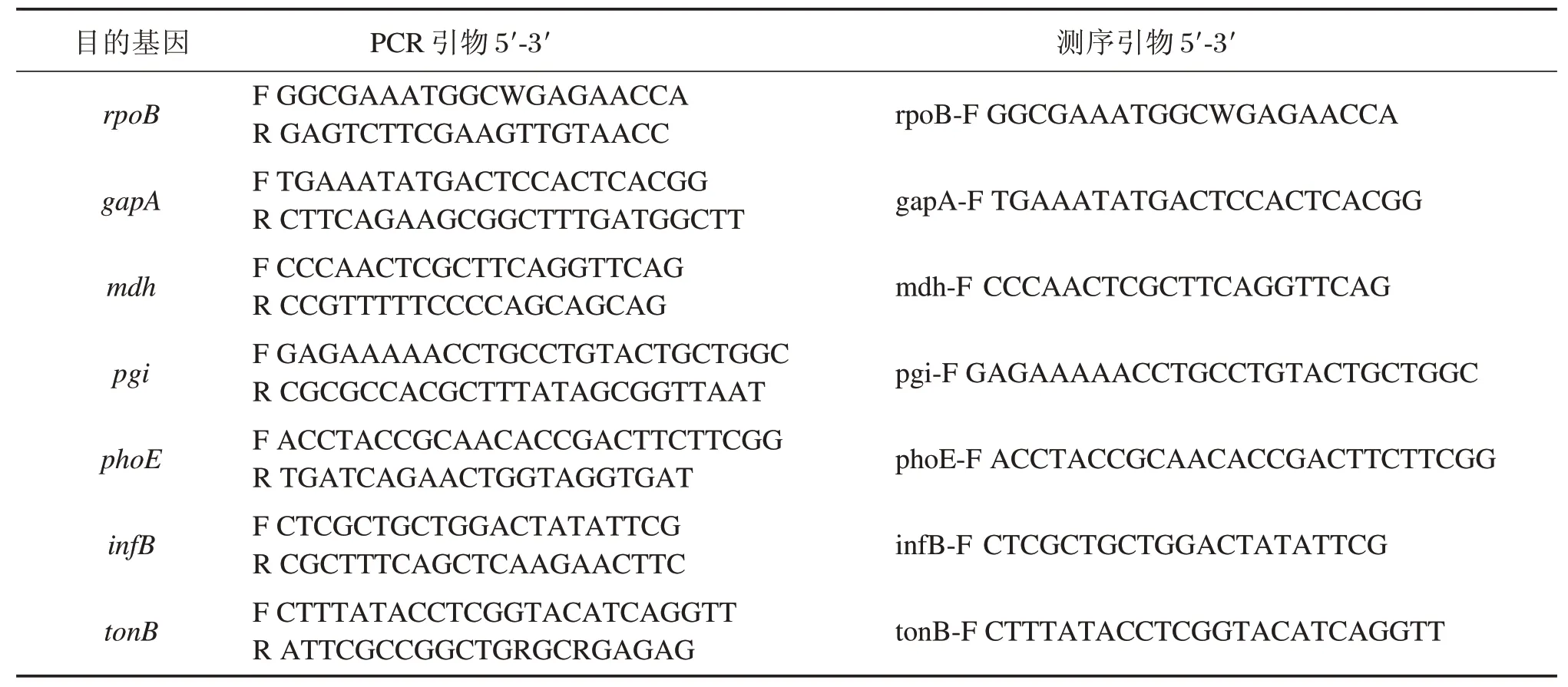
表1 肺炎克雷伯菌的7个保守官家基因PCR及测序引物Table1 7PCR and sequencing primers for housekeeping genes of K lebsiella pneumoniae

表2 β-内酰胺酶相关耐药基因和膜孔蛋白OmpK35、OmpK36基因扩增引物及片段Table2 Amplification primers and fragments of beta-lactamase-related drug resistance genes andmembrane porin OmpK35 and OmpK36 genes
1.5 NDM-1和OmpK35、OmpK36基因序列分析
取NDM-1和OmpK35、OmpK36基因PCR扩增产物,进行纯化后用ABI3730XL进行测序,结果在Genbank网站上进行Bl as t分析。
1.6 采用十二烷基硫酸钠聚丙烯酰胺凝胶电泳(sodium dodecyl sulfate polyacrylamide gel electrophoresis,SDS-PAGE)检测膜孔蛋白OmpK35、OmpK36
取20mL对数期生长的肉汤培养细菌进行超声波破碎,采用超高速离心法提取膜蛋白,具体参数按文献[7]进行,取20μg含膜孔蛋白悬液上胶进行SDS-PAGE电泳,最后经考马斯亮蓝染色并脱色后观察结果。
1.7 质粒接合试验
以产NDM-1肺炎克雷伯菌为供体菌,用耐叠氮钠的大肠杆菌J53作为受体菌,各取0.5mL肉汤中培养的供体菌和受体菌混匀,后置于4 mL LB肉汤中35℃静置过夜,取以上菌液涂布于含100μg/mL叠氮钠和0.5μg/mL亚胺培南的MAC培养基进行筛选,对筛选出阳性菌即接合子用纸片琼脂扩散法(Kirby-Bauer disc agar diffusion method,K-B)检测3种碳青霉烯类药物美罗培南、亚胺培南、厄他培南的抑菌大小以判断其耐药情况。美罗培南、亚胺培南、厄他培南药敏纸片购置英国Oxiod公司。
2 结果
2.1 产NDM-1酶肺炎克雷伯菌耐药情况及EDTA协同试验、改良Hodge试验结果
产NDM-1酶肺炎克雷伯菌对所有β-内酰胺类药物包含加酶抑制剂及碳青霉烯类药物耐药,合并对氨基糖苷类、氟喹诺酮类药物耐药,表现多重耐药的现象具体见表3,EDTA协同试验阳性、改良Hodge试验阴性,见图1。

图1 改良Hodge试验和EDTA协同试验结果Figure1 Results of EDTA synergistic test and modified Hodge test
2.2 MLST基因分子分型结果
实验菌检测出的等位基因谱为gapA,1;infB,1;mdh,1;pgi,1;phoE,1;rpoB,1;和tonB,1;故该株MLST基因分子分型为ST 15型。

表3 产NDM-1酶肺炎克雷伯菌耐药情况及EDTA协同试验、改良Hodge试验结果(μg/mL)Table3 Drug resistance of NDM-1-producing K lebsiella pneumoniae and results of EDTA synergistic testand modified Hodge test(μg/mL)
2.3 β-内酰胺酶基因和膜孔蛋白OmpK35、OmpK36基因检测结果
该菌株PCR检测出携带NDM-1、KPC及SHV基因,未检测到VIM、IMP、OXA-48、GES、GIM基因;检测出膜孔蛋白OmpK35、OmpK36基因。NDM-1阳性结果,如图2所示。

图2 NDM-1基因PCR扩增产物电泳结果Figure2 Electrophoresis results of NDM-1 gene amplified by PCR
2.4 NDM-1和OmpK35、OmpK36基因序列分析
PCR检测NDM-1阳性的产物进行测序,结果见图3,序列通过NCBIblast比对确认为目标序列;OmpK35、OmpK36基因序列比对后发现存正点突变及片段缺失的现象。

图3 NDM-1基因PCR扩增产物经测序确认结果Figure3 The amplified products of NDM-1 gene by PCR were confirmed by sequencing
2.5 O mpK35、OmpK36膜孔蛋白SDS-PAGE电泳结果
膜孔蛋白SDS-PAGE电泳显示泳带分子量在34 kDa和43kDa之间,对照组显示两条泳带OmpK36(38.7kDa)及OmpAk(36.0kDa),而携带NDM-1基因菌株标本只显示一条泳带OmpKA(36.0kDa),另一条Omp K36缺失,见图4。
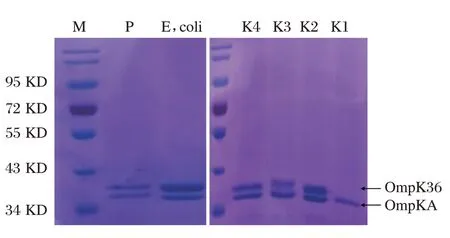
图4 膜孔蛋白SDS-PAGE电泳结果Figure4 SDS-PAGE electrophoresis of membrane pore protein
2.6 质粒结合试验及接合子药敏鉴定结果
对筛选出阳性的大肠杆菌J53受体菌,用PCR扩增验证发现经质粒结合试验后受体菌携带有NDM-1基因;并且其对3种碳青霉烯类药物美罗培南、亚胺培南、厄他培南的抑菌圈分别缩小3.1(31/10)倍、2.3(28/12)倍、5.3(32/6)倍,见图5。

图5 大肠杆菌J53接合试验前后对碳青霉烯类药抑菌比较Figure5 Comparison of bacteriostasis to carbapenems before and after conjugation test of Escherichia coli J53
3 讨论
随着碳青霉烯类药物在临床的普遍使用,细菌对其耐药也日趋严重,目前认为细菌产碳青霉烯酶是产生耐药的主要原因[8],碳青霉烯酶是一类能水解碳青霉烯类药物的β-内酰胺酶。NDM-1为含金属的β-内酰胺酶,因产生此酶的细菌表现为对抗生素高度耐药,所以其一经出现引起全球关注,给临床抗感染提出严峻的考验。
现在国内外产NDM-1细菌的报道越来越多,甚至有暴发流行的报道[9-10],本研究的菌种是从前列腺增生患者尿液标本培养分离对亚胺培南耐药的肺炎克雷伯菌株,改良Hodge试验阴性,而EDTA协同实验为阳性;虽然改良Hodge试验阴性,仍推测实验菌为产金属β-内酰胺酶的碳青霉烯类药耐药的肺炎克雷伯菌,有报道认为改良Hodge试验检测碳青霉烯酶敏感度、特异性低的缺点,易出现假阴性[11-12],本例改良Hodge试验阴性,可能也是该原因导致。进一步采用PCR对相关β-内酰胺酶基因检测发现该菌除携带NDM-1基因外还携带KPC、SHV基因,NDM-1的基因经序列分析比对确认,最终认定实验菌产NDM-1型金属β-内酰胺酶。该菌株表现对所有β-内酰胺类药物包含加酶抑制剂及碳青霉烯类药物耐药,仅对丁胺卡那霉素、复方新诺明敏感,呋喃妥因中介,临床抗菌治疗面临严重的挑战,所以应加强对该菌的认识和提高监控能力显得十分重要[13]。
肺炎克雷伯菌膜孔蛋白在细菌耐药中起重要作用[14],肺炎克雷伯菌除了主要的膜孔蛋白OmpK35、OmpK36外仍表达其他膜孔蛋白如OmpK37、OmpKA、PhoE和LamB等。不同的报道SDS-PAGE检出膜孔蛋白成份存在差异,García-Sureda等[15]研究中检测出OmpK36和LamB膜孔蛋白,同时认为LamB存在与Omp K36缺失相关;而意大利学者采用SDS-PAGE方法检测出OmpK35、OmpK36、OmpKA以及变异的OmpK36V[16]。本研究采用SDS-PAGE电泳分析肺炎克雷伯菌膜孔蛋白阳性标准菌株ATCC13883及其他对照株,检出膜孔蛋白OmpK36和OmpKA,但未检出膜孔蛋白OmpK35,这与David等[17]的报道结果一致,未检出膜孔蛋白OmpK35。也有报道认为MALDI-TOF MS和SDS-PAGE方法检测肺炎克雷伯菌膜孔蛋白时敏感性不够导致膜孔蛋白OmpK35易漏检[18]。而携带NDM-1基因的实验菌膜孔蛋白SDS-PAGE电泳只检测到Omp KA,故认为实验菌膜孔蛋白OmpK36缺失,进一步对其膜孔蛋白OmpK35、OmpK36基因进行序列分析发现存在点突变或片段缺失,认为这可能是导致膜孔蛋白OmpK36缺失的主要原因。携带NDM-1基因伴膜孔蛋白OmpK36缺失肺炎克雷伯菌株是本地区首次报道,表现多重耐药特点。
MLST基因分子分型提示实验菌为ST15型;而本院同时期其他耐碳青霉烯类药物肺炎克雷伯菌为ST11型,表明该时期我院耐碳青霉烯类药物肺炎克雷伯菌的主要流行株为ST11,这与国内相关报道[19]认为ST11是耐碳青霉烯类药物肺炎克雷伯菌的主要基因分子分型,而产NDM-1肺炎克雷伯菌MLST基因分子分型呈多样化相一致;提示携带NDM-1基因菌株遗传背景与医院流行株差异大,为本院菌株突变而来的概率低,当然也不排除为不同种属细菌通过质粒转移接合等方式传播而获得NDM-1基因,本文没有扩大菌种范围进行分析,有待进一步深入研究确认。
报道认为NDM-1基因是以质粒的方式,可在同种或不同种细菌间传播[20]。本研究通过质粒接合试验显示供体菌的NDM-1基因通过质粒传导给受体菌,受体菌获得NDM-1基因后从对碳青霉烯类药物敏感性发生改变,表现为对3种碳青霉烯类药物美罗培南、亚胺培南、厄他培南耐药,证明了NDM-1基因以质粒方式传播,也为阻遏携带NDM-1基因细菌之间传导以免暴发性流行提供依据。

