托烷司琼与昂丹司琼对胸部肿瘤患者全身麻醉术后恶心呕吐的影响
王 刚 段春宇
目前,临床上麻醉药品及麻醉技术都有了很大发展,但是恶心呕吐仍是全身麻醉手术术后最为常见的并发症,总发生率为30%~70%,影响患者康复,延长患者住院时间[1]。胸部肿瘤患者手术麻醉面对的主要问题是剖胸后的生理病理改变及侧卧位的生理影响,这更容易引起恶心呕吐。而5羟色胺可在细胞毒药物引起的呕吐过程中发挥重要的病理生理作用,由此启发人们用5羟色胺受体拮抗剂防治恶心呕吐[2]。5羟色胺受体拮抗剂有托烷司琼、昂丹司琼和格拉司琼等,特点是药效强、副作用少,但是由于托烷司琼、昂丹司琼与5羟色胺受体结合的强度不同,因此预防效果也不同,且应用于胸部肿瘤患者全身麻醉中的报道较少[3]。因此,本研究探究托烷司琼与昂丹司琼对胸部肿瘤患者全身麻醉术后的恶心呕吐的影响,报告如下。
1 资料与方法
1.1 一般资料
选取2017年1月至2018年6月在我院治疗胸部肿瘤患者150例,根据随机双盲实验分为2组,每组75例。2组患者的基本情况如表1,无统计学差异,有可比性。纳入标准:①全身麻醉手术的患者,年龄>18岁;②均为胸部肿瘤患者;③患者悉知麻醉方案,并自愿签署知情同意书。排除标准:①合并有严重心、肝疾病患者;②精神病患者,无法进行正常交流。
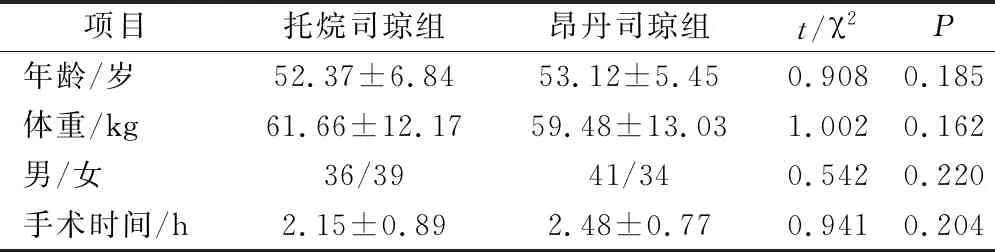
表1 2组患者基本情况
1.2 方法
患者入室后连接监护仪和氧气,麻醉诱导前给昂丹司琼组患者静脉注射4 mg昂丹司琼,给托烷司琼组患者静脉注射5 mg的托烷司琼,均行静吸复合气管插管全身麻醉。麻醉诱导采用静脉注射常规药物,根据患者情况,辅助以其它药物,术后,根据患者情况使用新斯的明2 mg和阿托品1 mg混合剂拮抗残余肌肉松弛作用。
1.3 观察指标
以基本情况、VAS评分、术后各时间段恶心呕吐情况及不良反应发生为观察指标。
1.4 统计学方法
2 结果
2.1 2组患者术后镇痛情况对比
术后托烷司琼组0~12 h VAS评分低于昂丹司琼组,表明镇痛效果在0~12 h优于昂丹司琼组,差异有统计学意义(P<0.05);12~48 h 2组患者VAS评分无统计学差异(P>0.05),结果如表2。

表2 2组患者术后VAS评分对比
2.2 术后各时间段恶心呕吐情况对比
术后0~24 h 2组托烷司琼组恶心及呕吐发生率明显低于昂丹司琼组,差异有统计学差异;24~48 h 2组恶心呕吐情况相近,无统计学差异(P>0.05),结果如表3。
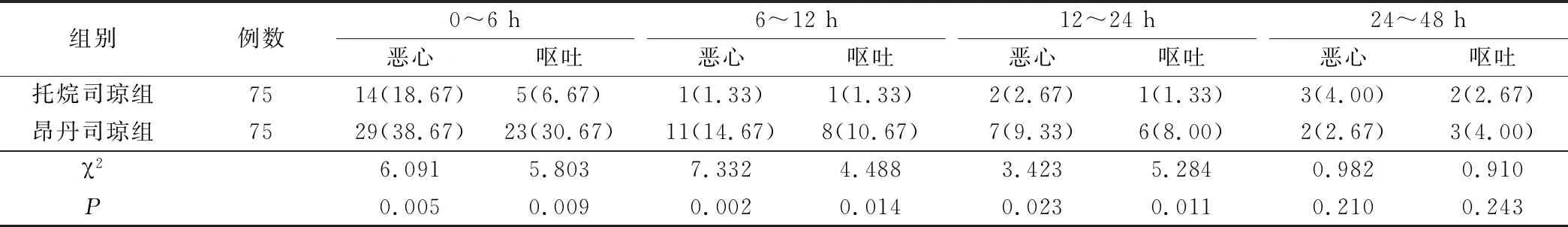
表3 2组患者术后各时间段恶心呕吐情况对比(例,%)
2.3 2组患者不良反应发生率
2组患者不良反应发生率无统计学差异,P>0.05,见表4。
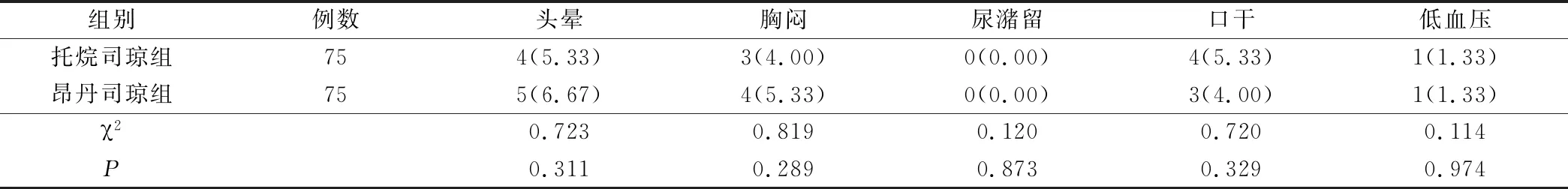
表4 2组患者不良反应发生率对比(例,%)
3 讨论
呕吐是由脑干的孤束核、背核和疑核外周的网状结构形成的呕吐中枢介导的复杂反应。呕吐中枢可接受多个区域的冲动传入,包括化学触发带、高级皮质区、小脑、前庭器官、胃肠植物神经系统等[4],其中化学触发带由平行排列的独立受体位点组成,富含组胺、5羟色胺、胆碱能、多巴胺和神经激肽-1受体等。阻断这些受体的激活通路,是一般抗呕吐药物的作用机理[5]。恶心是当呕吐中枢被刺激时人类的意识反应,是人类的主观感受,恶心的机制目前知道的很少,虽然其与呕吐相关,但并不一定同时出现[6]。胸部肿瘤手术及麻醉的复杂性,且在胸腔内手术过程中,于切皮、刮除肋骨骨膜、剖开胸腔前及肺门周围探查等阶段,刺激均较强烈,所以胸部肿瘤患者行全身麻醉手术时要特别注意恶心呕吐并发症[7]。
托烷司琼是一种外周神经元和中枢神经系统内5羟色胺3受体的高选择性抑制剂,其主环结构是吲哚环,与5羟色胺主体结构完全相同,所有5羟色胺3受体拮抗剂中亲和力最高[8-9],可通过选择性抑制外周神经系统迷走神经突触前5羟色胺3受体的兴奋所致的呕吐反射,同时抑制迷走神经兴奋所致的极后区5羟色胺3的释放,减少对延髓呕吐中枢的刺激,这种双重作用阻断了呕吐反射过程中神经介质的化学传递,从而发挥止吐作用[10-11]。
本研究结果显示2组患者的基本情况无统计学差异(P>0.05);术后托烷司琼组0~12 h VAS评分低于昂丹司琼组,表明镇痛效果在0~12 h优于昂丹司琼组,差异有统计学意义;12~48 h 2组患者VAS评分无统计学差异;术后0~24 h 2组托烷司琼组恶心及呕吐人数明显少于昂丹司琼组,差异有统计学差异,24~48 h 2组恶心呕吐情况相近,无统计学差异;2组患者不良反应发生率无统计学差异。本研究与权翔等[12]的研究结论一致。
综上所述,托烷司琼可以有效降低胸部肿瘤患者全身麻醉术后恶心呕吐发生率,同时可以缓解疼痛,安全性高,值得临床推广。

