良性前列腺增生患者行经尿道手术后发生尿道狭窄的危险因素分析
王仕钦 黄卫 黄辉虎 卓进盛海南省中医院外科570203海口
BPH是老年男性常见和多发的泌尿外科疾病,同时也是导致男性尿路症状的常见原因。随着人口老龄化的加剧,BPH发生率逐年上升,严重影响患者生活质量[1]。外科手术是BPH的主要治疗方法,其中TURP为国际公认的BPH标准术式,具有适应证广、创伤小、恢复快以及疗效确切等优势[2-3]。临床研究发现,TURP术后并发症发生率较高,以尿道狭窄(urethral stricture,US)最为常见,尤其对高龄及心血管疾病患者的发生风险更高[4]。近年来,双极等离子电切术(plasma kinetic resection of the prostate,PKRP)的应用和发展,不仅提高了临床治疗效果,同时也极大降低了手术风险[5]。去们将两种术式在治疗BPH方面的效果进行比较并总结术后发生US的相关影响因素。现报告如下。
1 资料与方法
1.1 一般资料
回顾性收集2015年1月-2018年1月本院接受手术治疗的BPH患者临床资料,纳入标准:①经病理学检查确诊为BPH患者[6];②符合手术适应证,自愿接受手术治疗,依从性良好;③病理资料完整;④术后4~7 d移除导尿管,移除后排尿通畅、尿线粗且射程远。排除标准:①术前尿路畸形患者及移除导尿管时存在尿道狭窄症状患者;②既往接受前列腺或经尿道手术者;③临床资料不完整或随访失联者。
经分析后共筛选出237例符合上述标准患者纳入研究,根据手术方式不同分为TURP组和PKRP组。TURP组患者年龄43~76岁,平均(67.23±5.29)岁 ;病 程 2~9年 ,平 均(3.85±2.57)年 ;IPSS 评 分 20~26分 ,平 均(22.56±1.57)分。PKRP组患者年龄42~77岁,平均(67.35±5.33)岁 ;病 程 2~8年 ,平 均(3.81±2.49)年 ;IPSS评 分 20~26分 ,平 均(22.53±1.49)分。两组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2 诊断标准
US诊断:术后半年进行随访观察,主诉术后尿线变细、排尿困难等尿路狭窄症状者,行尿流动力学检测;高度怀疑尿路狭窄者行逆尿路造影及排泄性膀胱尿路造影,以确定狭窄部位和狭窄程度。
尿路感染诊断:术后1个月内患者出现发热、尿急、尿痛或腰背疼痛等症状,尿常规检测白细胞升高、尿液细菌培养阳性[7]。
1.3 手术方法
1.3.1 手术设备 TURP采用德国Wolf电切系统,F26电切镜外鞘,电切功率为140 W,电凝功率60 W;PKRP采用Olympus双极等离子电切系统,F24电镜外鞘,电切功率为280 W,电凝功率60 W。
1.3.2 手术步骤 采取腰硬联合麻醉,取截石位,常规消毒铺巾。采用液体石蜡润滑电切镜镜鞘,由尿道置入电切镜,寻找并标记切除位置,切断5点及7点动脉血供至包膜,然后切除前列腺中叶,在12点处切沟,沿着包膜切除左右侧叶,小心处理精阜周围腺体。术后常规留置F22气囊尿管,并注入30~40 mL生理盐水冲洗膀胱。
1.4 研究方法
查阅患者病历,对比入院情况及手术资料。统计患者年龄、病程、术前膀胱结石、糖尿病、高血压、术前尿道感染、抗生素使用情况、手术时间、手术方式、术后尿道感染和尿管留置时间等信息。
1.5 统计学方法
2 结果
2.1 两组手术资料比较
两组患者均顺利完成手术,其中PKRP组患者手术时间、尿管留置时间、住院时间以及术后尿道狭窄发生率均小于TURP组,组间差异有统计学意义(P<0.05);两组前列腺体积比较,差异无统计学意义(P>0.05),详见表1。

表1 两组手术资料比较
2.2 术后US发生情况
术后随访半年,237例BPH患者中19例术后US,发生率为8.02%。其中前尿道狭窄患者14例(73.68%),包括尿道外口损伤2例,海绵体损伤5例和球部损伤7例;后尿道狭窄患者5例(26.32%),均为前列腺部损伤;狭窄长度5~8 mm患者16例(84.21%),狭窄长度8~10 mm患者3例(15.79%)。所有患者术后定期接受尿道扩张治疗,排尿情况均明显好转。
2.3 术后发生US的单因素分析
对可能导致US的11项因素进行单因素分析,其中患者病程、术前尿路感染、手术方式、手术时间、术后尿道感染及尿管留置时间与术后US的发生有关(P<0.05),而患者年龄、术前膀胱结石、术前糖尿病、术前高血压和术前使用抗生素情况与术后US的发生无关(P>0.05),详见表2。
2.4 Logistic回归分析变量和赋值
对单因素分析中具有显著差异的相关危险因素进行赋值量化,见表3。
2.5 Logistic回归分析
以术后是否发生US为因变量,以单因素分析具有显著差异的危险因素设为自变量进行Logistic回归分析。结果显示,术前尿路感染、手术方式、术后尿路感染和尿管留置时间是术后发生US的危险因素(P<0.05),详见表4。
3 讨论
BPH是引起老年男性下尿路症状和排尿困难的常见疾病,手术治疗能有效缓解BPH症状,改善患者生活质量[8-9]。TURP是临床上BPH外科治疗的金标准,但存在明显手术风险,尤其在对大体积前列腺的治疗过程中,容易引起电切综合征、尿道狭窄等并发症[10-11]。PKRP是一种新型前列腺切除术,采用等离子体进行切割和止血,治疗效果显著[12]。有报道发现,PKRP操作过程中能够减轻对尿道的挤压,降低术后并发症风险[13]。本研究通过分析237例BPH手术资料发现,PKRP组患者手术时间、尿管留置时间、住院时间以及术后US发生率均小于TURP组,表明PKRP手术治疗BPH可获得更为有效的疗效,患者术后恢复快且并发症发生率低。
术后US是BPH患者经尿道手术常见并发症,发生率为2.2%~9.8%[14-15]。术后US常发生于膀胱出口、垂悬部与尿道口处,主要表现为尿潴留、排尿困难、尿分叉以及性功能障碍等,严重影响患者的生活质量[16]。本研究共 19例(8.02%)患者发生US,其中前尿道狭窄患者14例(73.68%),后尿道狭窄患者5例(26.32%)。

表2 术后发生US的单因素分析
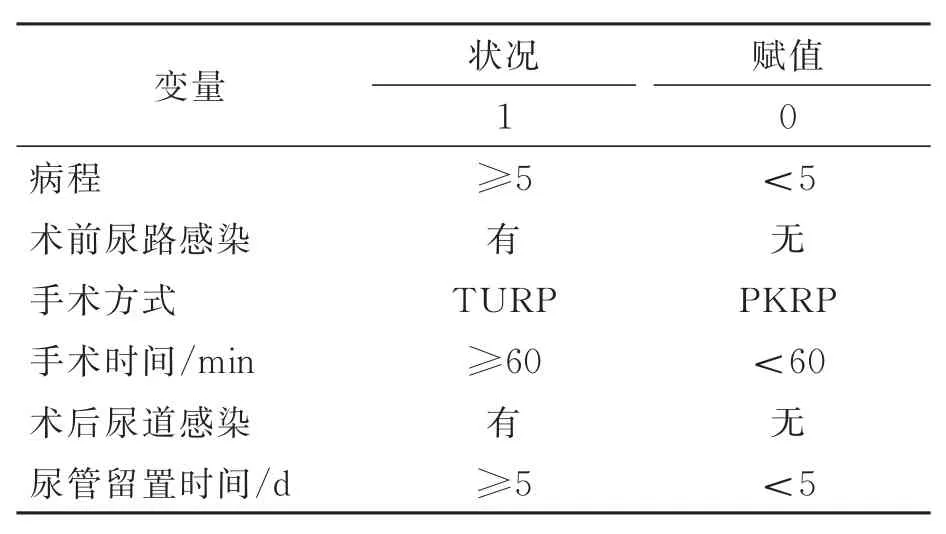
表3 Logistic回归分析变量和赋值
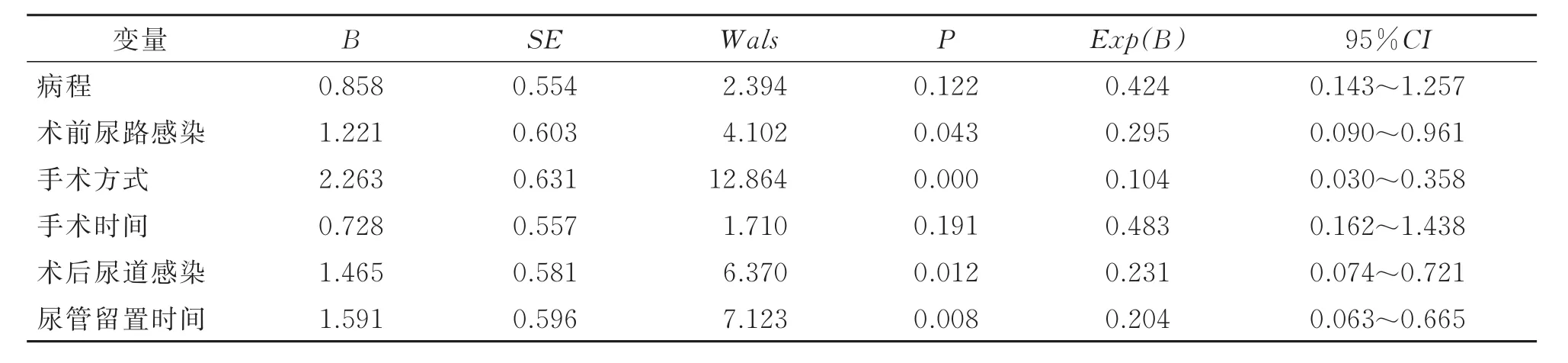
表4 术后发生US的Logistic回归分析
采用单因素分析和Logistic回归分析显示术前尿路感染、手术方式、术后尿路感染和尿管留置时间是引起术后US的重要危险因素。通过分析总结发现,术后US主要与以下因素相关:①尿路感染:尿路感染会引起局部组织炎性黏连,导致尿道狭窄;此外,术后尿路感染会造成尿道黏膜水肿,肉芽组织增生,引起尿道黏膜的瘢痕化,容易诱发任何部位的尿道狭窄。②手术方式:TURP镜鞘过粗,手术插入及切除过程中需反复进退和旋转,导致尿道黏膜受压易形成缺血性损伤,尤其对于尿道口较小患者可能出现裂伤,术后尿道受损黏膜修复时形成纤维瘢痕,容易造成前尿道狭窄[17];另外,TURP术中的电切环大量释放热量,可能灼伤前列腺部周围组织或膀胱颈部,形成瘢痕组织,从而导致后尿道狭窄。③尿管留置时间:术后长时间留置尿管会刺激尿道黏膜,引起病菌侵入尿道,导致尿道引流不畅,尿道黏膜坏死损伤,形成瘢痕,容易引发尿路狭窄,且好发于尿道外口部位;另外,导尿管与尿道组织摩擦,引起尿道黏膜溃破、水肿,也导致前尿道狭窄[18]。
针对以上危险因素,临床实践中应采取如下措施,以减少术后US的发生。首先,术前检查患者是否存在尿道炎症,对于已存在尿道感染患者进行病原菌培养,并根据培养和药敏实验结果给予抗生素治疗,待感染治愈后再行手术;其次,术中根据患者情况选择手术方式,优先采用PKRP治疗,且术中操作应轻柔,减轻手术对尿道的组织损伤;另外,术后根据患者情况,尽量缩短尿管留置时间,同时配合抗感染治疗,从而降低US发生风险。
综上所述,BPH患者术后US的发生与多种因素有关,临床上应高度重视,针对可能的危险因素,采取有效防治措施,以降低US发生率,改善患者术后生活质量。

