乳腺导管内癌与浸润性导管癌临床病理特征比较
蔡李芬 朱晓萍
乳腺癌是女性常见的恶性肿瘤之一,严重危害其身心健康及生命安全。乳腺导管内癌(ductal carcinoma in situ,DCIS)被认为是乳腺浸润性导管癌(invasive ductal carcinoma,IDC)的癌前病变,若DCIS不治疗,最终可能发展为IDC[1]。因此,早期发现与诊断DCIS具有重要的临床意义。本文比较了DCIS与IDC患者的临床病理特征,以期为早期发现与诊断提供依据。
1 对象和方法
1.1 对象 回顾性分析2009年1月至2018年12月在本院经手术病理检查证实为DCIS和IDC患者的临床资料,共1 189例女性患者。其中DCIS 184例,IDC 1 005例;两组患者一般资料比较,差异均无统计学意义(均P>0.05),见表1。所有患者接受手术治疗,排除既往有恶性肿瘤病史、接受过新辅助治疗的患者。
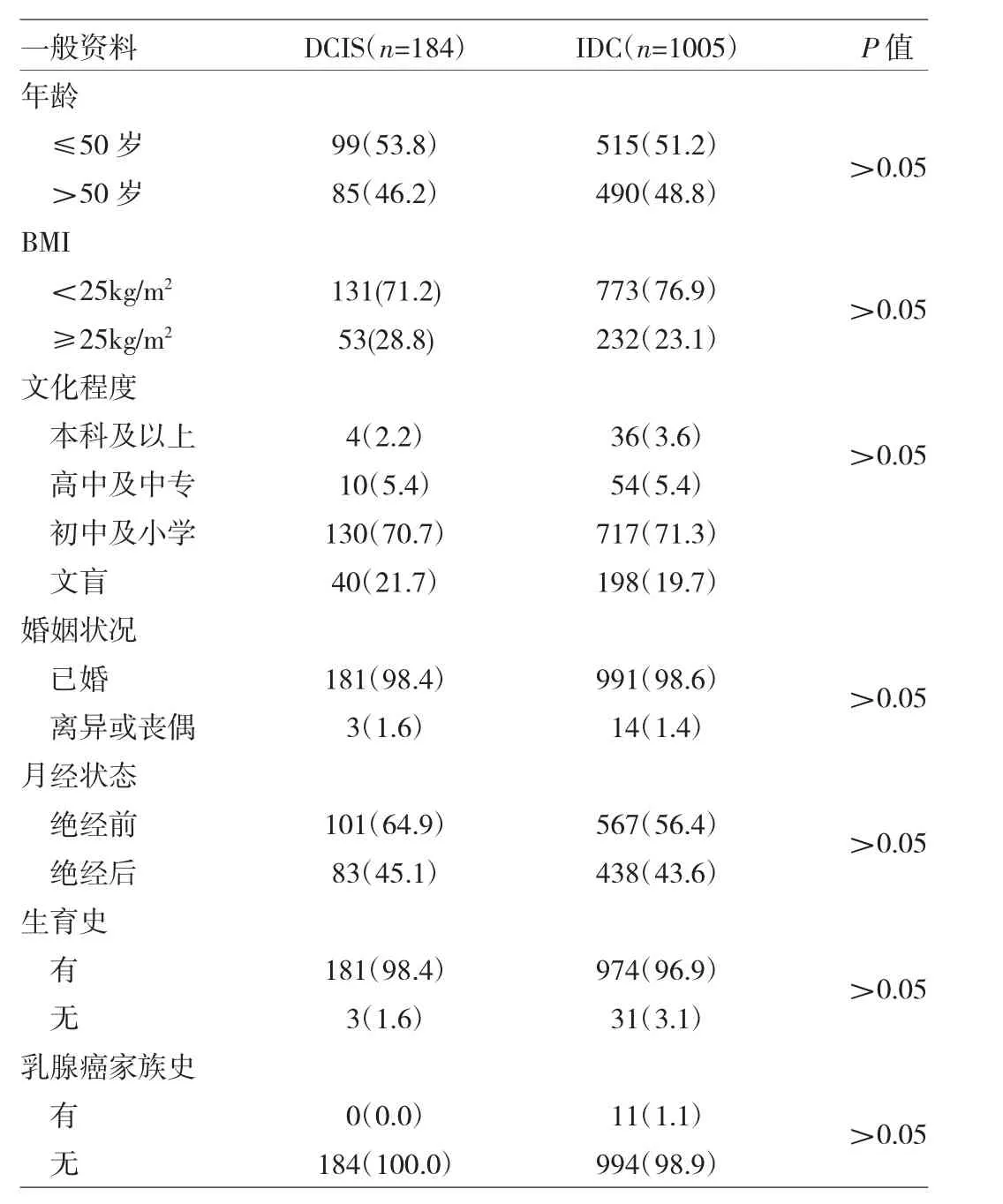
表1 DCIS与IDC患者一般资料比较[例(%)]
1.2 方法 通过医院电子病例系统和上海交通大学乳腺癌数据库(SJTU-BCDB)获取患者的临床病理资料,包括年龄、BMI、文化程度、婚姻状况、月经状态、生育史、乳腺癌家族史、临床首发症状、彩超及钼靶检查结果、乳房及淋巴结手术方式、肿瘤直径、淋巴结转移、脉管侵犯、皮肤累及、雌激素受体(ER)表达、孕激素受体(PR)表达、人表皮生长因子受体2(HER-2)表达、细胞增殖指数(Ki-67)等。
1.3 判定标准 (1)彩超及钼靶检查结果按乳腺影像报告和数据系统(BI-RADS)分级标准[2]进行分级。(2)ER、PR的判定:≥1%的肿瘤细胞核染色为ER、PR表达阳性[3]。(3)HER-2的评定:按照HER-2免疫组织化学判断新标准确定是否扩增,当 CerbB-2(0)或(+)时,为HER-2 表达阴性;当 CerbB-2(+++)时,为 HER-2 表达阳性;若CerbB-2为(++)时,送上级医院进一步行荧光原位杂交(FISH)检测以判定是否基因扩增,部分患者未进一步作FISH检测为HER-2表达不确定[4]。(4)细胞增殖指数(Ki-67)的评定[5]:<14%为低表达,≥14%为高表达。
1.4 统计学处理 应用SPSS 21.0统计软件。计数资料用率表示,组间比较采用χ2检验或Fisher确切概率法;多个率间的两两比较采用χ2分割法。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床首发症状比较 与IDC组比较,DCIS组患者有临床首发症状的比例明显较低,其中临床可触及乳腺肿块的比例较低,乳头溢液的比例较高,差异均有统计学意义(均P<0.05),见表2。

表2 两组患者临床首发症状比较[例(%)]
2.2 两组患者辅助检查结果比较 两组患者彩超及钼靶BI-RADS分级比较,差异均有统计学意义(均P<0.05)。DCIS组钼靶发现恶性钙化的比例高于IDC组,差异有统计学意义(P<0.05),见表3。
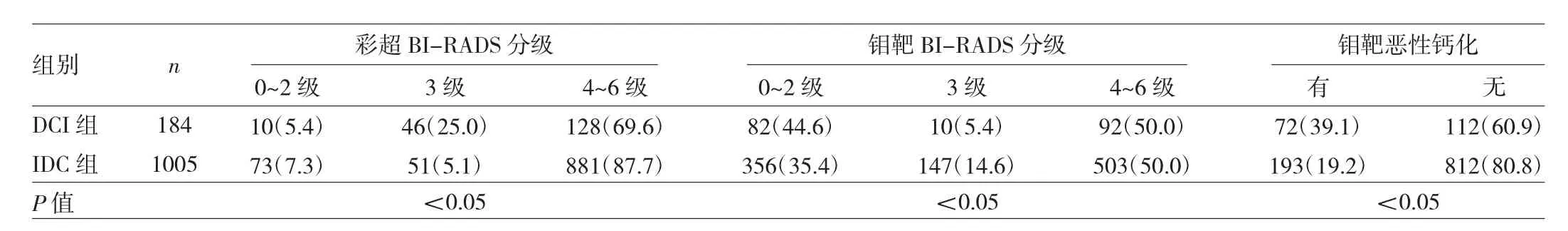
表3 两组患者辅助检查结果比较[例(%)]
2.3 两组患者手术方式比较 两组患者乳房手术方式比较,差异无统计学意义(P>0.05);淋巴结手术方式比较,差异有统计学意义(P<0.05),DICS组行前哨淋巴结活检(SLNB)及未处理的比例较高,低位淋巴结清扫或腋窝淋巴结清扫的比例较低,见表4。
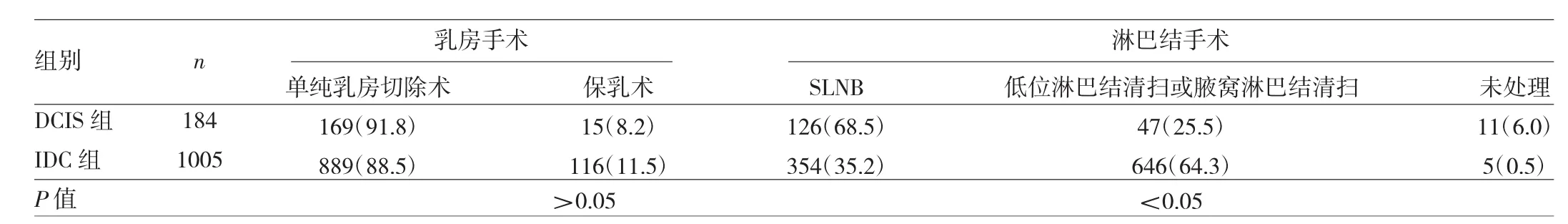
表4 两组患者手术方式比较[例(%)]
2.4 两组患者病理特征比较 两组患者肿瘤直径、淋巴结转移、脉管侵犯、ER表达、PR表达、HER-2表达、Ki-67比较,差异均有统计学意义(均P<0.05);肿瘤皮肤累及情况比较,差异无统计学意义(P>0.05),见表 5。
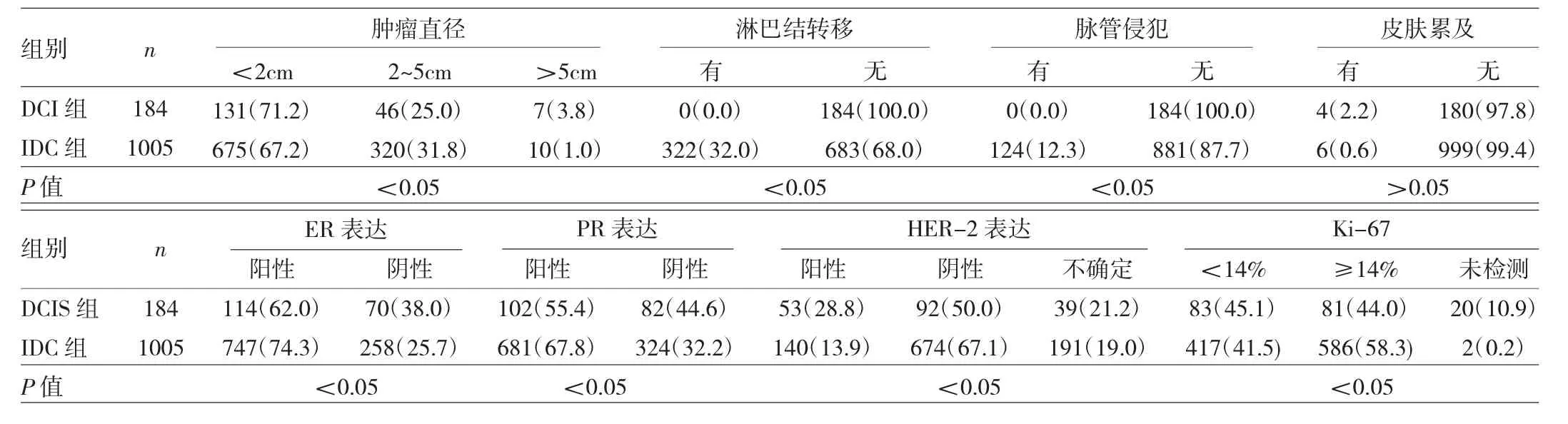
表5 两组患者病理特征比较[例(%)]
3 讨论
DCIS具有未发生浸润、预后良好等特点[6],其10年乳腺癌特异性生存率为97%~98%[7]。DCIS是侵袭性乳腺癌的非特异性前驱体,其自然病史和生物潜能均可能发展为侵袭性疾病[8]。因此,早期发现与诊断DCIS具有重要的临床意义。
本研究结果发现,DCIS患者有临床首发症状的比例明显低于IDC患者。可见,通过临床专科查体结合彩超、钼靶等辅助检查手段,能提高DCIS的检出率。本研究还发现,DCIS组临床可触及乳腺肿块的比例较IDC组低,发生乳头溢液的比例较高。因此,临床上要重视患者乳头溢液情况,及时排除DCIS的可能。DCIS组患者彩超BI-RADS分级3级的比较IDC组例高,钼靶发现恶性钙化的比例较高。笔者认为临床医师对彩超检查BI-RADS 3级的患者应提高重视,同时肯定了钼靶检查在早期发现伴有恶性钙化的DCIS中的作用。
DCIS手术治疗选择包括乳房保留、乳房切除或可能保留乳头的乳房切除,并在乳房切除的情况下对前哨淋巴结进行评估[9]。本研究中DCIS患者SLBN的比例较高,可能与高比例的乳房单纯切除术有关。25.5%的DCIS患者因不可行SLNB或SLNB失败,故采用低位淋巴结清扫或腋窝淋巴结清扫。DCIS属于原位癌,理论上一般不发生腋窝淋巴结转移。本研究发现DCIS组患者淋巴结转移率、脉管侵犯率均低于IDC组,这与DCIS的生物学行为一致。DCIS为乳腺导管上皮细胞的恶性增生,且局限于导管内的基底膜内,不侵犯间质[10]。本研究所有DCIS患者腋窝淋巴结均未转移,提示术前应准确评估,避免不必要的腋窝淋巴结清扫,以减少手术创伤及因腋窝淋巴结清扫所引起的各种并发症。DCIS组患者肿瘤直径>5cm的比例高于IDC组,可能是部分DCIS患者首先表现为弥漫性散在钙化,专科查体阴性,早期未发现所致。本研究发现两组患者肿瘤直径<2cm、2~5cm比例比较,差异均无统计学意义;这表明单凭乳腺肿物大小很难区分单纯DCIS或IDC。
ER、PR是判断乳腺癌预后的重要指标,ER、PR阳性提示乳腺癌恶性程度低,对内分泌治疗更敏感,预后较好。一项基于韩国全国乳腺癌登记数据库的研究发现,他莫西芬治疗可提高导管原位癌luminal A亚型的总体生存率,同时建议DCIS可考虑常规的ER、PR和HER-2检测;对于luminal A亚型的DCIS患者,可采用积极的他莫西芬治疗[11]。本研究结果显示,DCIS组患者ER、PR阳性率明显低于IDC组,这与黎鹏飞等[12]报道结果一致。原因可能是在乳腺癌的发生、发展过程中,ER基因去甲基化及ER基因转录因子的激活导致ER表达增强。HER-2是与乳癌发生、发展密切相关的基因。有研究发现HER-2状态可能是DCIS患者手术切除时无残留疾病的独立决定因素[13]。HER-2过表达可作为DCIS患者风险分层的生物标志物,有助于指导未来的治疗策略[14]。本研究结果发现,DCIS组患者HER-2阳性率高于IDC组。原因可能是HER-2基因在由DCIS发展为IDC的过程中发生频繁缺失,或直接免疫反应作用导致表达缺失;另一种假设是IDC并非是由不典型增生过渡到DCIS,进而发展为IDC,而是经其他通道由不典型增生发展而来的[12]。然而,本研究中DCIS组有21.2%、IDC组有19.0%的HER-2不确定患者,可能导致HER-2阳性率比较结果不准确。如此高比例的HER-2不确定其原因为CerbB-2(++)时,需送上级医院进一步行FISH检测,以判定是否基因扩增。大部分DCIS患者即使HER-2阳性也不需要靶向治疗,故未行FISH检测;部分IDC患者因经济条件等原因拒绝靶向治疗(特别是靶向药物进医保前),故亦未进一步行FISH检测。这也是本研究存在的局限和不足之处,有待进一步改进。
Ki-67是反映细胞增殖状态的一种蛋白质,与乳腺癌浸润、增殖过程密切相关。Ki-67表达可作为DCIS复发的预测因子,Ki-67越高,复发风险越高[15]。本研究结果显示,DCIS组患者Ki-67低表达比例高于IDC组,说明DCIS恶性程度低。
综上所述,DCIS患者有临床首发症状的比例低于IDC患者,两者免疫组化指标也有差异;因此,专科查体结合彩超、钼靶等辅助检查手段,免疫组化指标检测均有助于早期发现与诊断DCIS。临床医生要重视乳头溢液、彩超检查BI-RADS 3级的患者;对于伴恶性钙化的DCIS患者,钼靶检查具有重要意义;对于单纯DCIS患者,其淋巴结转移率较低,术前要准确评估,以避免不必要的淋巴结清扫。

