自制导引外套管在危重患者留置螺旋型鼻肠管中的应用
赖美红 吴静 方利萍 王绍丽
危重症患者治疗原发病时辅以营养支持非常重要,胃肠道是营养物质供给的最佳途径。早期给予肠内营养支持,既能保护胃肠黏膜屏障结构和功能完整性,又能减轻胃肠黏膜的通透性,减少胃肠道菌群易位,促进胃肠道蠕动,增加胃肠道血液供应,提高局部和全身免疫功能,明显改善预后[1]。鼻肠管因能预防反流、误吸,在胃动力差、急性胰腺炎等危重症患者中的应用越来越广泛[2]。然而,临床上在螺旋型鼻肠管置管过程中时有发生置入困难,陈忠等[3]研究发现DSA引导下螺旋型鼻肠管置入困难发生率达30.88%,其中口咽部通过困难者发生率高达71.42%。而在给危重症患者盲插螺旋型鼻肠管过程中,咽喉部通过困难发生率更高,需要反复试插。为减少在置入螺旋型鼻肠管过程中对患者鼻咽部黏膜的损伤,缩短置管时间,减轻患者痛苦,笔者在螺旋型鼻肠管进入咽喉部出现通过困难时,采用自制导引外套管,取得良好的效果,现报道如下。
1 对象和方法
1.1 一般资料 选择我院ICU 2015年8月至2018年6月需要留置鼻肠管患者68例,其中男43例,女25例,年龄56~97岁。脑外伤或脑血管意外37例,呼吸衰竭16例,多脏器功能衰竭14例,多发伤1例;均为人工气道建立(气管切开或气管插管)并使用呼吸机的患者,急性生理与慢性健康评分(APACHEⅡ)28~42(38.03±4.82)分。按照自制导引外套管采用的时间前后分组,2015年8月至2017年1月30例患者作为对照组,2017年2月至2018年6月38例患者作为观察组。两组一般资料比较差异均无统计学意义(均P>0.05),见表1。本研究经我院医学伦理委员会审核批准,患者及家属知情同意。
1.2 纳入与排除标准 纳入标准:(1)患者年龄>18周岁;(2)无消化道手术病史;(3)患者能够适应幽门后喂养;(4)患者或家属同意进行。排除标准:(1)患有食管静脉曲张、消化道出血、肠梗阻等消化系统疾病患者或有上消化道手术病史;(2)有插鼻胃管禁忌证者。
1.3 材料 螺旋型鼻肠管采用荷兰纽迪希亚制药有限公司生产的 CHl0型复尔凯螺旋型鼻肠管,内径2.1mm,外径 3.38mm,尾端有 2.5圈直径约 3cm的圆环,总长度145cm。该管优点是管道柔软易弯曲,留置期间对鼻腔、咽喉刺激小,长时间放置患者耐受性良好,管壁由不透X光线的材料制成,可用X线检查管道在体内的位置;自制导引外套管采用扬州市双菱医疗器械有限公司生产的一次性使用肛门管,规格:F24,外径8mm,内径6mm,长度30cm。
1.4 方法 对照组置管前6h禁食。在置鼻肠管时,患者保持半坐卧位,头部尽量靠在床上,保持稳定。置管前遵医嘱镇痛、镇静,给予丙泊酚3~5ml(30~50mg)静脉注射,并于置管期间给予5ml/h(50mg)微泵静脉推注;根据镇静评分调节剂量,要求RASS镇静评分在-3~-2分;同时清除患者口腔、鼻腔以及气道内的分泌物,再对置管深度进行测量,测量完成后,将导丝全部插入鼻肠管内,用0.9%氯化钠溶液将其湿润,并湿润、清洁置管侧鼻腔,再将螺旋型鼻肠管前端从一侧鼻孔插入10~15cm,诱导吞咽或协助患者做低头动作,使螺旋型鼻肠管前端进入食管的第一个狭窄部位,同时观察患者反应、心率、血压等变化。如果患者出现明显呛咳或鼻肠管前端盘在口腔内,将其退至10~15cm,休息片刻后重置,直至螺旋型鼻肠管前端顺利进入食管,继续置入至测量刻度,判断鼻肠管前端在胃内后,患者取右侧卧位,一边退导丝一边将螺旋型鼻肠管推进至测量刻度+23cm,完全退出导丝后固定鼻肠管,遵医嘱给予患者促胃动力药物,次日检查腹部X线,如果鼻肠管前端在胃内,没有进入十二指肠,继续使用促胃动力药物,并定期复查腹部X线。观察组置管前准备工作同对照组,当螺旋型鼻肠管置入咽喉部时,如果盘在咽喉部或口腔,不再退回重置,将螺旋型鼻肠管前端从口腔中引出,取1根肛门管,将其尾端减去3cm,前部盲端剪一深度约4mm的“十”字。将螺旋型鼻肠管前端从导引外套管尾端试插入,确保鼻肠管能顺利通过导引外套管的“十”字区,退出鼻肠管,将修剪好的导引外套管从口腔中插入,通过咽喉部进入食管即可,然后将螺旋型鼻肠管前端从导引外套管的尾端缓慢插入至测量刻度,判断鼻肠管前端在胃内,再继续置入10cm,固定好鼻肠管,逐渐退出导引外套管,边退边用剪刀剪开导引外套管,调整鼻肠管的位置,余下过程同对照组。
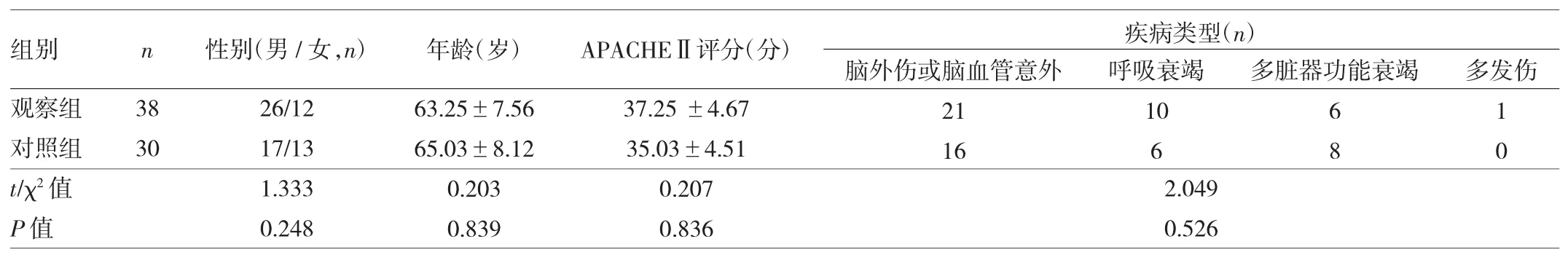
表1 两组患者一般资料比较
1.5 评价指标 记录两组患者螺旋型鼻肠管的置管时间、退出重插次数、丙泊酚使用剂量、鼻咽喉部黏膜出血情况、置管前心率、血压、置管中心率、血压最高值。
1.6 统计学处理 采用SPSS 18.0统计软件。计量资料以表示,组间比较采用t检验;计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者螺旋型鼻肠管置管时间、退出重插次数、置管过程中丙泊酚的用量比较 观察组置管时间(19.66±2.66)min,退出重插次数(0.39±0.59)次,置管过程中丙泊酚用量(5.05±0.23)ml;对照组置管时间(41.63±11.85)min,退出重插次数(3.43±2.58)次,置管过程中丙泊酚用量是(7.13±2.13)ml。两组患者螺旋型鼻肠管置管时间、退出重插次数、置管过程中丙泊酚用量的比较差异均有统计学意义(均P<0.05)。
2.2 两组患者鼻咽部黏膜出血情况的比较 观察组置管过程中鼻咽部黏膜出血3例,对照组鼻咽部黏膜出血16例,两组比较差异有统计学意义(P<0.05)。
2.3 两组患者置管前、置管中心率、血压峰值的比较两组患者在置管前心率、血压无统计学差异。置管过程中,观察组心率、血压峰值均优于对照组,差异均有统计学意义(均P<0.05),见表 2。
3 讨论
Lyon等[4]研究认为,在入住ICU 6h内就可以进行早期肠内营养。危重症患者中早期给予留置鼻肠管进行肠内营养支持治疗,可有效减少患者胃潴留,减少误吸风险,从而广泛地应用于临床。盲插鼻肠管是在床边不借助特殊仪器设备,单纯凭手法将鼻肠管间接或直接送入十二指肠或空肠上段的方法,该方法侵袭性小,经济方便,但对胃肠动力或置管手法要求较高,置管成功率低。近几年盲插鼻肠管方法上不断改进技术,提高置管成功率,从而减轻患者的痛苦[5]。笔者在给危重症患者盲插螺旋型鼻肠管过程中,发现咽喉部下管困难发生比例高,实践中努力寻找解决这一问题的方法。

表2 两组患者置管前、置管过程中心率、血压峰值的比较
留置螺旋型鼻肠管过程中咽喉部下管困难的原因分析:首先,危重症患者病情重,大多伴有意识障碍和(或)人工气道建立,咽喉部运动障碍或运动不协调,环咽肌打开不全导致鼻咽部通过困难;其次,螺旋型鼻肠管管道柔软易弯曲,即使导丝置入,前端仍然形成圆弧状,在其前端进入咽喉部时自然向前方弯曲,由于解剖位置关系,食管是肌性管道,开口在鼻咽部的后方,口腔、气道位于鼻咽部的前方,此时患者不能很好地配合做吞咽动作,螺旋型鼻肠管前端误入气道和口腔的概率极高;再次,螺旋型鼻肠管管道柔软,置管时可控性差。因此,在给危重症患者留置螺旋型鼻肠管过程中,常常在咽喉部遇到下管困难。本研究的对照组与陈忠等[3]研究在DSA引导下鼻肠管置入术中遇到的问题一致。
本研究采用引导法使螺旋型鼻肠管顺利通过咽喉部,在给危重症患者置管过程中,将其前端从鼻腔置入咽喉部,能一次性进入食管最好,如果进入食管有困难时,根据螺旋型鼻肠管自身特点,将其前端从口腔中引出,再经过自制导引外套管,从口腔进入食管,置入胃内。自制导引外套管,前端圆钝,导管软硬适中,从口腔置入食管过程顺利,无损伤。本研究观察组在置管时间、重置次数镇痛、镇静剂使用量和鼻咽部黏膜损伤出血都有着明显优势;在置管过程中,患者的心血管反应如心率、血压的峰值都明显低于观察组。
总之,在危重症患者留置螺旋型鼻肠管中出现咽喉部下管困难时,熟练运用自制导引外套管引导,能有效地缩短置管时间,降低鼻咽部黏膜损伤和重置次数,减轻患者痛苦,降低心血管不良反应,且制作简单,值得临床推广应用。

