我院头孢菌素类抗菌药物合理使用及皮试情况分析
刘 敏
江苏省徐州市贾汪区人民医院,江苏徐州 221011
头孢菌素类抗生素具有抗菌作用强、组织体液浓度高、抗菌谱广、不良反应相对较少较轻等特点,在临床上得到广泛应用。随机抽取我院2017 年1月~2018 年12 月门诊西药房处方共计20 000张,其中使用最多的头孢菌素类药物分别是注射用头孢他啶、注射用头孢尼西、头孢羟氨苄咀嚼片,由于临床经常出现扩大使用抗生素范围以及滥用现象,导致细菌的抗生素耐药性明显升高,不良反应增多,也会加重患者的经济负担,因此必须合理使用头孢菌素类抗生素,现分析我院头孢菌素使用情况及皮试状况,为合理应用提供可行性建议,并将头孢菌素类抗生素的皮试注意事项综述如下。
1 资料与方法
1.1 资料来源
采用随机抽取方式,选取2017 年1 月~2018年12 月门诊西药房处方共计20 000 张。
1.2 方法
对20 000 张处方进行统计分析,结合抗菌药物药代学、药动学及药理机制,对我院门诊处方中头孢菌素类抗生素的使用情况进行统计和分析。皮试方法为于患者前臂掌侧行头孢唑林及头孢菌素原液皮试,皮试液浓度:均为500μg/mL,使用生理盐水配制。
1.3 统计方法
采用统计学软件SPSS17.0 对本组研究所得数据进行统计分析,计量资料以(s)表示,采用t 检验,计数资料以[n(%)]表示,采用χ2检验,P <0.05为差异有统计学意义。
2 结果
2.1 头孢菌素使用情况
此次抽取的20 000 张处方中,抗菌药物使用率达16.79%(计3358 张),其中头孢菌素类抗菌药物使用率达7.63%(计1526 张),包括口服头孢菌素852 张处方,静脉用头孢菌素674 张,使用头孢菌素类药物的科室主要有急诊科、儿科、口腔科、泌尿科及普外科,见表1、2。
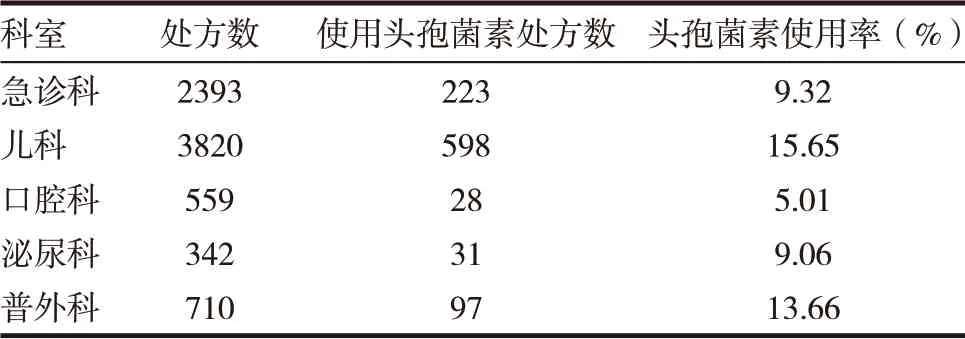
表1 我院20000张处方中头孢菌素类抗菌药物使用情况

表2 我院20000张处方中头孢菌素使用量排名
2.2 静脉用头孢菌素皮试情况
674 例静脉使用头孢菌素类抗菌药物的处方中,首次用药为592 例,连续用药为82 例,其中592例首次用药患者均做皮试试验,82 例连续用药患者,其初次用药亦均做皮试试验,再次用药未再皮试,见表3。

表3 592例首次用头孢菌素患者皮试情况
3 讨论
3.1 头孢菌素合理用药情况
头孢菌素类抗菌药物因其作用强、安全性高、抗菌谱广泛以及过敏反应较青霉素类抗菌药物低等优点而广泛应用于临床。头孢菌素的核心是7-氨基头孢烯酸,是从头孢菌素C 中衍生出来,并已证实与青霉素的核心即6-氨基青霉烷酸相似。头孢菌素药物可分布于身体各个部位,且其为杀菌剂,浓度足够的话可以把细菌杀死,而非抑菌剂,因此可以用于比较重的感染治疗。随着头孢菌素的广泛应用,细菌往往出现耐药性,甚至是多重耐药[1-2]。因此,正确合理使用头孢菌素类抗菌药物是提高疗效、降低药物不良反应及减缓耐药性的关键。
现我院对于头孢菌素类药物的使用,主要集中在第三代头孢和第二代头孢,尤其是头孢他啶的使用率占所有头孢菌素类的35.82%,临床应用时主要根据药物的特点和感染环境进行用药选择。当然在有药敏条件下用药会更明确,不宜完全凭经验用药,对于考虑G+菌感染者首选第一代头孢,而不适宜用第三代头孢。因三代头孢对GNB 产生的β-内酰胺酶高度稳定,但对ESBLs 和AmpC 酶不稳定,对铜绿假单胞菌具有高度的抗菌活性,对G-菌作用远较第一、二代头孢菌素为强,而且对第一、二代头孢菌素耐药的某些菌株仍然有效[3]。所以,对于皮肤科及外科等考虑铜绿假单胞菌感染者应用第三代头孢菌素,而对G-菌感染者首先考虑应用第三代头孢菌素[4-5]。
我院头孢菌素抗菌药物临床应用中存在的问题:(1)重复给药[6-7]。如同时予以阿莫西林克拉维酸钾及头孢拉定胶囊抗感染治疗,二者均为β-内酰胺类抗生素,共同作用于青霉素结合位点,形成竞争性拮抗,两者联用不增强抗菌作用,反而增加不良反应发生率,不宜联用。(2)配伍不合理[8-9]。如头孢克洛与罗红霉素联用。头孢克洛作用机制主要为其化学结构中β 内酰胺环的酰胺基与肽聚糖五肽相似,其余PBP 共价结合使其灭活,因而影响肽聚糖合成,干扰细菌细胞壁主要成分粘肽的合成,最终使细菌细胞破裂而死亡,属于繁殖期杀菌剂,而罗红霉素主要作用于细菌细胞核糖体50S 亚单位,阻碍细菌蛋白质的合成,属于生长抑菌剂。两种抗生素联合应用则相互拮抗,致使头孢菌素类抗菌药物活性减弱。(3)溶媒选择不合理[10]。注射用头孢噻肟加入5%葡萄糖注射液中静脉滴注,出现混浊现象,β-内酰胺类在近中性(pH=6 ~7)溶液中较为稳定,酸性或碱性溶液均易使β-内酰胺环开环,失去抗菌活性,尤其是头孢噻肟在酸性葡萄糖注射液中降解极快,故应选生理盐水做溶媒。(4)用法不当。如头孢羟氨苄咀嚼片,成人每天2 次,1 次1 片,头孢羟氨苄半衰期为0.5 ~1.0h,故应改每天3 次,1 次2 片。(5)无适应证用药现象[11-12]。如应用抗病毒药联合头孢菌素类抗菌药物治疗上呼吸道感染。头孢菌素只对细菌感染有治疗作用,对病毒、真菌、支原体、衣原体等引起的感染无治疗作用。常见的上呼吸道感染大多是由病毒引起的,若单纯病毒引起的上呼吸道感染,不应联合应用抗生素,不仅可引起不良反应、二重感染,并易造成细菌产生耐药性,还增加患者经济负担,造成医药资源的浪费。(6)不按照抗生素阶梯用药[13-14]。按照药物的抗菌作用特点及其在体内过程特点选择用药,轻症感染多赢选择口服用药,重症、全身性感染患者初始治疗应静脉给药,待临床症状改善或基本稳定后,改为口服用药,即采用序贯用药治疗确保药效。如咽喉炎患者使用第一代头孢菌素即可,无须采用静脉滴注三代头孢菌素类药物。
3.2 头孢菌素类抗菌药物皮试问题
2005 年版中华人民共和国药典《临床用药须知》,2004 年《抗菌药物临床应用指导原则》中明确规定:青霉素钠注射前必须进行青霉素皮试试验,阳性反应者禁用,头孢菌素类抗生素无须皮试,但要求在“用本品前,须详细询问患者先前有否对头孢菌素类、青霉素类或其他药物过敏史”。因此,头孢菌素类药物是否进行皮试基本各自医院规定。同时指出,对青霉素过敏的患者仍然可以使用头孢菌素类药物,但应注意青霉素与头孢菌素有部分交叉过敏反应。关于头孢菌素类抗菌药物应用前是否需要进行皮试,长期以来始终存在诸多争议[15]。
针对两类药物皮试的区别对待,主要因为青霉素的过敏反应较多,且后果严重,而头孢菌素类过敏反应较少,主要包括过敏反应、胃肠道反应和二重感染、血液与造血系统不良反应、精神神经系统毒性、戒酒硫样反应等,相对后果相对较轻。且青霉素批示准确率为60%,而头孢菌素则<30%。
头孢菌素类抗原-抗体反应的变应原决定簇异质性很大,且至今尚未完全明确。头孢菌素最重要的β-内酰胺类抗生素的过敏原在降解时极易分解,且主要分为两大类,一是在生物合成阶段残留的蛋白质多肽类杂质—外源性过敏原;二是在化学合成阶段残留的及其在贮存和使用过程中β-内酰胺环开环后的产物经过自身聚合,生成高分子聚合物—内源性过敏原。头孢菌素的抗原决定簇除了β-内酰胺环外,还与其形成的以R1 侧链为主的高分子致敏性聚合物相关[16],两者均可引起过敏反应。所以,青霉素类抗菌药物与头孢菌素类交叉过敏的结构基础是β-内酰胺环,头孢菌素β-内酰胺环开环裂开后不能形成稳定的头孢噻嗪基,而是生成以侧链为主的各异的抗原簇,所以头孢菌素和青霉素之间,只要侧链不同,就不可能发生交叉过敏反应。
头孢菌素类药物抗原多样性及抗体的不均一性,单纯使用青霉素作皮试,不能完全预测出特异免疫反应的个体,对青霉素不过敏的患者却可能对头孢菌素过敏;调查结果显示,使用原液作为皮试液,应用后未发生一例过敏反应,而使用头孢唑林作为皮试液进行皮试后,有15 例患者再次出现过敏反应,这是由于不同头孢菌素类抗菌药物,其抗原决定簇并不完全相同,而统一使用头孢唑林作为皮试液,其安全性仍有待商榷。综上所述,头孢菌素类药物皮试方法尚未定型,其药物浓度高则增加危险及假阳性,浓度低则假阴性增多。
此次调查统计结果显示头孢唑啉皮试组与头孢菌素原液皮试组检验阳性率差异有统计学意义(P <0.05),提示使用头孢菌素类抗菌药物原液进行皮肤过敏试验,能显著降低假阴性的发生率[6],更好的指导临床用药,减少不良反应的发生,对单一使用青霉素及头孢唑啉作皮试进行改进,皮试液改为头孢菌素原液配制成浓度为500μg/mL 的稀释液,即皮试液与注射药物相同,同批号并且新鲜配制,以此对安全、合理使用抗菌药物提供可靠的参考。

