全腹腔镜全胃切除食管空肠吻合的临床研究进展
李 南 沙洪存 综述 洪晓明** 审校
(宁波大学医学院,宁波 315100)
全腹腔镜全胃切除(totally laparoscopic total gastrectomy,TLTG)术后消化道重建方式有食管空肠Roux-en-Y吻合、空肠间置、双通道法等,其中食管空肠Roux-en-Y吻合因并发症较少、操作简单等优势成为目前临床上的主要方式。吻合可采用手工缝合,也可借助吻合器。手工缝合虽有学者证实其安全性及技术可行性,但因手术时间较长,对操作者缝合技术及助手配合程度要求均较高[1],故应用较少。吻合器吻合主要包括使用圆形吻合器行端侧吻合及使用直线切割闭合器行侧侧吻合,本文对这两种吻合的临床应用研究进展进行综述。
1 使用圆形吻合器行食管空肠端侧吻合
1.1 反穿刺法
反穿刺法最早是Omori等为解决荷包装置在腔镜内的操作而设计的。主要操作:近端食管前壁开口,抵钉座尖端带针线固定后置入,缝针从食管壁右侧反穿出的同时直线切割闭合器在拟离断线附近固定食管,待抵钉座沿丝线方向穿出后离断食管(注意将线结全部拉出),用圆形吻合器完成食管空肠端侧吻合。王扬州等[2]的对照研究显示,反穿刺法术后并发症低于经口组(7.7% vs. 29.4%,P<0.05)。Li等[3]证实其吻合口重建时间优于OrVil组。Yoshikawa等[4]报道其在重建时间[(16±3)min vs.(45±10)min,P=0.003]和手术出血量[(45±15)ml vs.(126±13)ml,P=0.0002]等方面优于Overlap吻合方式。反穿刺法优势:①在重建时间及术中出血量等方面有优势;②抵钉座置入简单,减少食管损伤;③比OrVil腹腔感染等并发症少;④可用于肥胖患者。Amisaki等[5]将其改良,将抵钉座尖端穿丝线或将其与胃管固定后置入食管,在保留固定食管的同时无需缝针进腹,进一步降低操作难度,减少并发症。
1.2 OrVil法
为解决抵钉座置入和视野限制,Jeong等[6]首次报道OrVil法。主要操作:通过将抵钉座与胃管连接,与麻醉师合作将其从口腔置入食管残端,抵钉座固定后,减除连接缝线移除胃管,左下的12 mm trocar改为腔镜观察孔,使用圆形吻合器完成端侧吻合。Cianchi等[7]将OrVil法与侧侧吻合手术组相比,OrVil法手术时间明显短于后者[(261.4±12.0) vs.(333.0±15.0)min,P=0.005]。
OrVil法具有以下优势:①近端食管切缘阴性率提高[8],降低开胸手术风险;②适用于胃癌食管侵犯位置较高及胃食管结合部肿瘤[9]。
但OrVil法有以下局限性:①操作过程复杂,易发生吻合口相关并发症。罗俊等[10]回顾性分析440例腹腔镜全胃切除,术后发生吻合口漏的5例均为OrVil吻合。②易出现食管损伤及腹腔感染等并发症。Kwon等[11]的研究证实此术式与腹腔感染存在正相关(OR=3.32,P=0.042)。
1.3 直接置入法
直接置入法最早由Nunobe等[12]报道,也称“三步法”。操作要点:①右侧食管壁做横行切口,抵钉座头部系2-0缝线,尾部接10 cm胃管;②腔内抵钉座头端缝线与胃管相连,由医生使用抓持器与麻醉医生牵拉胃管配合将抵钉座送进食管膈肌脚位置,直线切割闭合器沿胃管下方离断食管;③移除10 cm胃管后使用圆形吻合器完成端侧吻合,剪除抵钉座头部与胃管连接的缝线,退出圆形吻合器。
相较于OrVil,直接置入法具有以下优势:①简化抵钉座置入和固定的困难,食管损伤较少;②可用直线切割闭合器离断食管,无需使用荷包装置。但也具有局限性,如术后可能出现较高的吻合口漏、吻合口狭窄等并发症发生率[吻合口漏4.9%(2/41),吻合口狭窄7.3%(3/41)[12]]。Nunobe等[12]提出通过减少吻合口张力及食管损伤等方式来避免相关并发症的发生。但此术式尚缺乏更大宗的前瞻性研究的数据来论证其安全性及术后并发症。
2 使用直线切割闭合器行食管空肠侧侧吻合
2.1 食管空肠功能性端端吻合(functional end-to-end esophagojejunostomy,FETE)
由Okabe等[13]改良后的FETE:将空肠放置在原先的食管右侧提至左侧进行吻合,可以得到更大的操作空间及视野。操作要点见图1。Miura等[14]的研究显示,与Overlap手术相比,FETE手术时间短(350.8 vs. 402.5 min,P<0.01),吻合时间短(13.2 vs. 36.5 min,P<0.01)。Sugiyama等[15]报道,与圆形吻合器手术相比,FETE组手术时间短(342.0 vs. 380.2 min,P=0.0039),术后吻合口漏发生率低(2% vs. 9%,P=0.0274)。
FETE吻合优势在于:①缩短手术及吻合时间;②吻合口大小不受食管直径的影响,吻合口狭窄等相关并发症较少;③吻合口位置较低,保留膈食管膜[14],较少发生食管裂孔疝、吻合口肠扭转等并发症。
但该术式也存在局限性:① Ebihara等[16]报道1例FETE术后因腹内疝导致死亡的严重不良事件,术后需缝合小肠系膜缺损来预防;②食管空肠属逆蠕动方式,可出现反流性食管炎;③需要更长的空肠襻来减少吻合口张力;④仅适用于胃体肿瘤且食管未侵犯。
2.2 Overlap吻合
Overlap吻合由Inaba等[17]改良设计,操作要点见图2,与FETE相比,具有以下特点:①吻合时空肠放置的方向由远端空肠折叠后断端朝向腹侧改为朝向头侧,并充分游离左侧膈肌脚,这两点改变使吻合时有足够的食管长度,降低吻合口张力,还可获得更大的操作空间;②食管空肠吻合方向经位置改变后变为顺蠕动,可减少反流性食管炎的发生;③作者认为适用于胃癌食管侵犯长度≤2 cm。
但存在一定缺陷:①Overlap的吻合口狭窄、吻合口漏等并发症发生率较高[18];②共同开口需手工缝合,手术时间相对延长[14];③存在Roux臂扭曲及食管空肠吻合口回缩至纵隔的问题[19]。
针对这些不足,Kitagami等[20]通过将十二指肠断端与上提的空肠进行固定(同时将十二指肠断端包埋)的特殊方法,避免空肠过度移动,预防并减少如肠梗阻、吻合口漏等吻合口相关并发症的发生。郑佳彬等[21]先将食管顺时针扭转90°,复位后获得一个纵行的食管切缘,从而在其左侧有更大的操作空间完成吻合,再将食管顺时针旋转90°,此时使用直线切割闭合器经右下腹12 mm trocar孔关闭共同开口变得容易。这样可在一定程度上缩短手术时间,同时将线性吻合口变成三角吻合口,降低吻合口狭窄发生率。但该术式也存在一定缺陷,如因使用直线切割闭合器关闭共同开口,需要更长的腹部食管,适应证缩小。
2.3 π形吻合
π形吻合由Kwon等[22]2016年首次报道,操作方式见图3,因食管空肠吻合口形似“π”而命名。2018年Zhang等[23]将π形吻合成功应用于使用达芬奇机器人进行全胃根治术。
π形吻合优势在于:①吻合前食管、胃、空肠均是完整的。②简化为一个步骤完成吻合,节省手术时间及经济压力。因其操作简便性,杜广胜等[24]将其成功应用在5例经脐单孔加一孔腹腔镜全胃切除术,但此手术模式需要更多数据论证。③对术者的技术要求低于其他吻合方式。但其术后吻合口切缘存在不确定性,必要时需在术中行冰冻明确切缘。还需大宗前瞻性的数据来研究论证其安全性及术后并发症。
2.4 倒T形吻合
为克服Roux臂扭曲及吻合口滑入纵隔内等问题,Nagai报道[25]倒T形吻合,操作要点见图4。与Overlap相比,倒T形吻合术后恢复饮水时间更短[(2.6±0.8)d vs.(3.5±1.6)d,P=0.0006]。其优势在于:①预防吻合口滑入纵隔;②获得良好的手工缝合视野。缺陷在于需一定长度的食管和空肠,故只适用于未侵及食管的胃恶性肿瘤。Ohuchida等[26]对其进行改良,将常规置入Roux臂的直线切割闭合器不可活动的厚臂变为可活动,将置入食管残端的可活动的薄臂变为不可活动,当不可活动臂置入食管后,可活动臂的控制变得简单,其过程中无需持续用力保持在开口状态,减少空肠穿孔等并发症的发生,同时使吻合线与食管纵轴保持一致变得更自然。但此改良术式的优势尚需更多样本量的研究。
2.5 SPLT吻合
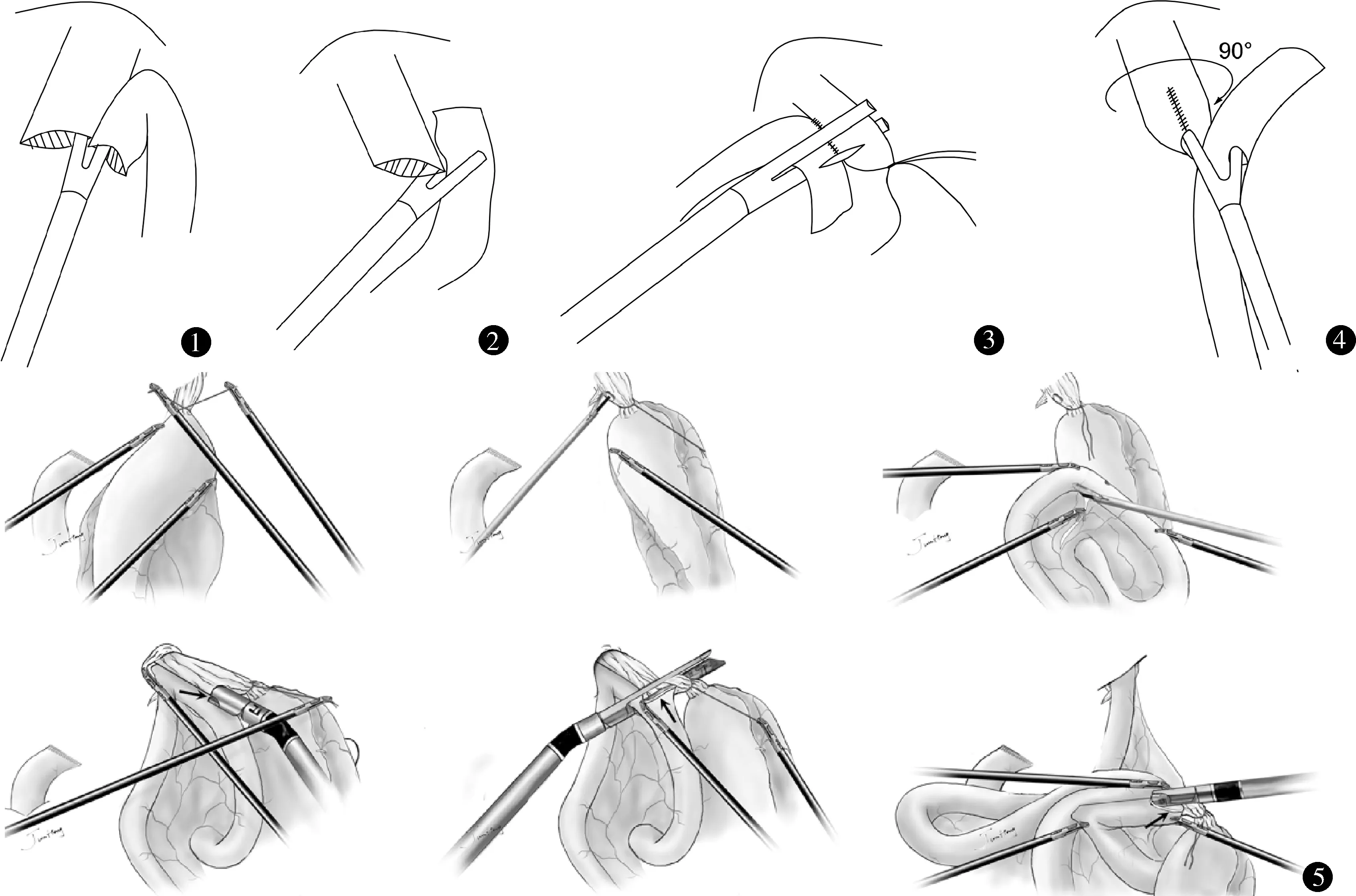
图1 FETE吻合:直线切割闭合器置于食管左侧与远端空肠断端完成侧侧吻合,器械关闭共同开口图2 Overlap吻合:远端空肠提至食管左侧,直线切割闭合器置于其与距空肠断端对侧系膜缘约7 cm处击发完成侧侧吻合 图3 π形吻合:胃食管结合部尼龙绳结扎向下牵拉,直线切割闭合器置于食管右侧、空肠(距屈氏韧带20~30 cm)完成侧侧吻合,器械关闭共同开口 图4 倒T形吻合:将食管顺时针转动90°后直线切割闭合器离断食管,在食管残端腹侧及距空肠残端前壁5 cm处置入直线切割闭合器完成食管空肠侧侧吻合,共同开口手工缝合关闭 图5 蒿汉坤等[27]的SPLT吻合:在食管预离断线无菌麻绳结扎并向下牵拉形成“自牵引”,于食管右后壁及空肠(距Treit韧带20 cm处对侧系膜缘)进行侧侧吻合,器械关闭共同开口(注意前后壁吻合线错开,形成“三角形”吻合)及食管离断,利用吻合口完成空肠空肠吻合
自牵引后离断(self-pulling and latter transection,SPLT)食管空肠吻合是由蒿汉坤等[27]针对FETE的改良设计,操作要点见图5,与传统组(常规Overlap或FETE方式,n=52)相比,SPLT组(n=100)手术时间短[(178.2±35.9)min vs.(204.4±55.8)min,P=0.003],吻合时间短[(22.9±7.1)min vs.(30.5±7.2)min,P=0.000],术中出血少[(74.3±72.5)ml vs.(104.2±71.6)ml,P=0.017],术后肛门排气早[(1.9±1.6)d vs.(2.7±1.3)d,P=0.001],2组并发症差异无显著性。其优势:①获得的吻合口径较大;②通过“自牵引”可以获得更高的食管切缘;③“后离断”可以减少钉仓数量从而节省费用。但其缺陷与π形吻合类似,存在潜在切缘风险,必要时需要术中胃镜定位或切缘冰冻病理检查。
3 小结
目前临床上关于TLTG术后消化道重建时吻合器、吻合方式的选择尚无明显标准,两者在临床上的应用存在较大争议。两者特点如下:
直线切割闭合器的特点:①经12 mm trocar孔进行切割吻合完成重建,无需辅助小切口,符合现代微创观点,在术后恢复及美观上有明显优势;②无需置入抵钉座及荷包器,缩短手术时间[28];③吻合口直径不受食管直径的影响,减少术后吻合口相关并发症。但因其操作空间有限,不适合食管切缘要求较高者。王伟等[29]提出,对于Ⅲ型食管胃结合部癌或胃体上部癌,可选用直线切割闭合器行消化道重建,如FETE和Overlap法;所剑等[30]提出可将肿瘤位置放宽至累及食管下段(齿状线上方)且范围在3 cm以内的胃底贲门癌,可在吻合前行术中冰冻确认切缘[30]。
圆形吻合器的特点:①适应人群广泛,对于Siewert Ⅰ型或Ⅱ型食管胃结合部癌最好选用圆形吻合器,如反穿刺法、OrVil法等,胃体肿瘤同样适用;②基于既往开放手术使用圆形吻合器的经验,术者操作更熟练,相对较简单且安全。但高BMI(>25)及使用圆形吻合器是术后吻合口相关并发症的独立危险因素[15],较侧侧吻合有较高的吻合口狭窄等发生率;但也有专家提出上述并发症的发生与术者的经验、水平有关[28,30],而非圆形吻合器本身的缺陷。
近年来,胃肠外科不论在基础理论还是临床治疗方面均在持续发展,TLTG治疗胃癌已经是安全可行的,包括进展期胃癌[31],并有独特的微创优势[32]。TLTG术后消化道重建的方法目前尚未统一,各种改进方法接连报道,如在线性吻合器完成吻合后,使用特殊缝线关闭共同开口[33]等,所以应根据病人情况、术者技术特点、客观经济状况及器械特点进行慎重选择,灵活制定个体化的手术方式,使患者最大获益。

