胸腹腔镜联合食管癌根治术的围术期效果与预后
李红光,张振法,李会希
食管癌多发于40岁以上的男性,早期临床症状不明显,到了疾病的中晚期会表现出典型的进行性咽下困难。目前临床上首选外科手术进行根治治疗,术后辅以放化疗,以期彻底清除肿瘤,防止复发。传统开放手术效果较好,但是术中创伤大,患者术后疼痛等不适感较重,且术后感染发生率较高。随着微创外科的发展,微创食管手术逐渐应用于食管癌的治疗中,胸腹腔镜具有放大作用,术中可准确识别肿大淋巴结,且胸腔镜(video-assisted thoracoscopic surgery, VATS)手术创伤小,患者术后疼痛轻,利于其早期恢复[1-2]。胸腹腔镜联合食管癌根治术临床上又称为胸腹腔镜食管癌切除术。本研究旨在探讨胸腹腔镜食管癌切除术的围术期效果及对患者预后的影响。现报道如下。
1 资料与方法
1.1 一般资料选取我院2015年1月至2016年3月收治的食管癌患者114例,根据手术方式将患者分为对照组与观察组。对照组53例,其中男性35例,女性18例;年龄37~68(58.11±5.93)岁;TNM分期Ⅰ期25例,Ⅱ期19例,Ⅲ期9例。观察组61例,其中男性37例,女性24例;年龄38~71(56.71±5.07)岁;TNM分期Ⅰ期27例,Ⅱ期21例,Ⅲ期13例。两组患者的性别、年龄以及TNM分期比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准纳入标准:①术前胃镜证实为食管鳞状细胞癌或食管重度不典型增生,经过病理确诊为食管癌;②术前及术中探查未发现远处转移,术前未接受新辅助治疗;③术前肿瘤TNM分期为Ⅰ~Ⅲ期;④纳入患者病例资料完整[3-4]。排除标准:①急诊手术、姑息性手术、中转开放手术者;②合并严重基础性疾病者;③肿瘤复发者;④合并感染、恶病质或过敏体质患者;⑤重要脏器器质性功能障碍者;⑥妊娠期或哺乳期患者;⑦已发生远处转移者。
1.3 方法两组均进行常规术前准备,麻醉方式均为全麻。观察组行胸腹腔镜食管癌切除术:患者取左侧卧位或左侧前倾卧位,左肺通气,右胸入路,于腋前线3肋间、腋中线7肋间以及肩胛下线7、9肋间作切口,经胸腔镜游离,切除食管肿瘤,彻底清扫周围淋巴结。其后患者改为头高脚低平卧位,双肺通气,在剑突下方5 cm处作小切口,经腹腔镜游离胃,离断胃大小弯网膜,钳夹胃左动脉后剪短并用丝线缝合结扎,彻底清扫周围淋巴结,于贲门口离断胃与食管,制作管状胃,离断颈段食管,人工吻合患者胃与食管,使用丝线缝合下段食管和胃底。对照组行传统开放食管癌根治术:患者先取平卧位,于上腹正中作切口,游离胃及贲门,彻底清扫周围淋巴结,再取左侧卧位,作右胸第5肋间后外侧切口,游离食管,切除肿瘤,彻底清扫周围淋巴结,食管胃吻合同观察组。两组术后给予抗感染以及对症支持治疗。
1.4 评价标准①记录两组手术情况,如手术时间、出血量以及肿瘤清扫等;②术后1、3、5 d采用视觉模拟评分法(visual analogue scores,VAS)评估患者的疼痛程度[5];③生活质量:根据体质功能评分(Kamofsky)进行统计,满分100分,得分越高生活质量越好[6];④记录两组术后并发症发生情况。
1.5 统计学处理应用SPSS 20.0软件处理研究数据。计量资料用t检验,计数资料用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术情况的比较观察组手术时间、住院时间明显短于对照组(P<0.05),术中出血量明显少于对照组(P<0.05),见表1。
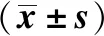
表1 两组手术情况比较
2.2 两组术后不同时点VAS评分观察组术后12、24、36、48 h VAS评分明显低于对照组(P<0.05),见表2。
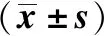
表2 两组术后不同时点VAS评分比较 分
2.3 两组生活质量评分比较观察组术后3、6、12个月生活质量(Kamofsky)评分高于对照组(P<0.05),见表3。
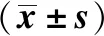
表3 两组生活质量评分比较 分
2.4 两组并发症比较观察组发生肺部感染1例,吻合口瘘1例,并发症发生率3.28%(2/61)。对照组发生肺部感染7例,吻合口瘘2例,切口感染1例,并发症发生率18.87%(10/53)。观察组并发症发生率3.28%(2/61),明显低于对照组的18.87%(10/53)(P<0.05),其中肺部感染为1.64%(1/61),明显低于对照组的13.21%(7/53)(P<0.05)。
3 讨论
开放手术是治疗食管癌的传统术式,术者可直接切除瘤体、清扫淋巴结,根治效果好,但由于手术切口大、术中失血量多,不利于患者术后恢复,且开放手术不适用于高龄、肺功能差的患者。胸腹腔镜食管癌切除术由于其微创优势,现已逐渐应用于食管癌的治疗当中。临床研究证实胸腹腔镜食管癌切除术术野开阔,可彻底清扫喉返神经及其周围淋巴结,且超声刀清扫淋巴结能够最大限度降低出血概率[7]。
本研究显示观察组术中出血量明显少于对照组,这与术者熟练使用超声刀清扫淋巴结,能有效减少术中出血量有关。观察组手术及住院时间明显短于对照组,说明胸腹腔镜食管癌切除术手术创伤较小,患者术后承受痛苦较轻,利于其术后恢复。两组术中清扫淋巴结数目无明显差异,提示两种术式肿瘤学治疗效果相当,均能较为彻底地切除肿瘤以及清扫淋巴结。王波等[8]研究表明胸腹腔镜食管癌切除术可缩短手术时间、减少术中出血量,利于患者尽早恢复,达到出院指征。
本研究观察组术后12、24、36、48 h VAS评分明显低于对照组,是由于胸腹腔镜下进行手术没有破坏胸壁骨性结构的稳定性和完整性,切口小、肌肉离断少,术中损伤较轻。佘晓伟等[9]在胸腹腔镜联合与传统开胸术治疗高龄食管癌患者(≥70岁)的临床比较中表明,胸腹腔镜联合手术可显著减轻高龄患者术后疼痛,本研究与其结果一致。
本研究观察组并发症发生率3.28%,明显低于对照组的18.87%,其中肺部感染发生率1.64%,明显低于对照组的13.21%,是由于胸腹腔镜下进行手术对心肺干扰较小,且患者术中创伤小,术后疼痛等不适感较轻,可有效配合咳嗽、咳痰以及进行早期的功能锻炼,故而能有效减少肺部感染的发生。陈立如等[10]在胸腹腔镜对比开放Ivor-Lewis术治疗食管中下段癌的疗效分析中表明,胸腹腔镜下手术近期术后并发症较少,本研究与其结果一致。
综上所述,胸腹腔镜食管癌切除术治疗效果良好,可彻底清扫淋巴结,对于患者术后生活质量的提高有积极的作用。

