肝内胆管囊腺癌1例报道并文献复习
赵 阳, 王 进
1.郑州市第七人民医院消化内科,河南 郑州 450052; 2.郑州大学第一附属医院消化内科
肝内胆管囊腺癌(biliary cystadenocarcinoma,BCAC)为临床罕见的肝脏恶性肿瘤,WILLIS于1943年首次报道,TAKAYASU等[1]统计其发病率占肝脏恶性肿瘤的0.41%。到目前为止,全世界文献报道该疾病300多例,因其缺乏典型的临床表现及影像学特征,常导致误诊、漏诊。本文通过回顾分析我院收治的1例男性肝内BCAC患者诊疗过程,并结合国内外文献,对其组织来源、病理机制、临床表现、诊断方法、治疗方法及预后进行文献复习。
病例患者,男,54岁,以“间断腹胀1年余,再发伴腹痛1个月”为主诉入院。1年余前出现上腹胀,伴恶心,无腹痛、发热、呕吐、乏力等症状,至当地医院查彩超:肝囊肿(直径13~14 cm),行“肝囊肿穿刺抽液”治疗,症状好转后出院。1个月前再次出现上述症状,伴腹部隐痛、干呕。因症状持续不缓解,半个月前就诊于当地医院,查肿瘤标志物CA125 475.96 IU/ml,CA199 157.8 U/ml;彩超:(1)肝内囊腺占位;(2)下腔静脉肝后段局部受压,血流速度增加;(3)腹腔积液。腹水检验:淡黄色,微浑,白细胞计数294×106L-1,中性粒细胞18%,淋巴细胞82%,李凡他试验阳性。腹水病理:见较多淋巴细胞及少量间皮细胞,未见癌细胞。PET-CT:肝脏巨大囊性肿块,部分囊壁及壁结节糖代谢异常活跃,考虑囊腺癌可能,左侧膈上淋巴结、腹膜后小淋巴结及腹膜小结节糖代谢异常活跃,均考虑转移,腹盆腔积液。行“彩超引导下经皮穿刺肝脏黏液性囊肿置管引流术”及抗感染、利尿等治疗,效果差。因腹胀、腹痛不缓解,外院PET-CT不除外肝脏肿瘤可能,为进一步明确诊断,以“肝脏占位”收入住院。发病以来,神志清,精神可,食欲欠佳,大小便正常。
查体:全身皮肤及巩膜无黄染,心肺听诊无明显异常,右上腹部可见一引流管,引流出淡黄色微浑液体,腹平软,无压痛及反跳痛,肝脾肋下未触及,移动性浊音阳性,双下肢无水肿。
入院后检查:血清肿瘤标志物:AFP 3.44 ng/ml,CA125 439.6 U/ml,CA199 61.38 U/ml,CA724 35.42 U/ml,CYFRA211 14.11 ng/ml;肝肾功能、乙肝丙肝、血凝试验均正常。彩超:肝右叶囊实性包块(大小约114 mm×77 mm,以囊性为主,实性部分未见明显血流信号),腹腔积液。上腹部MRI平扫+增强:(1)肝左右叶交界处囊实性占位,囊腺癌待排,累及胆囊不除外;(2)右侧膈肌、腹膜腔内及右侧腹壁异常信号,考虑转移可能;(3)胸腹腔积液(见图1)。MRCP:肝内外胆管未见明显扩张;胆囊内未见明显异常信号,主胰管显示可;腹水病理:发现癌细胞,形态倾向腺癌。囊液化验:黄色浑浊,蛋白定性(3+),CRP 11.13 mg/L, GLU 6.70 mmol/L,LDH 298 U/L,ALP 206.00 U/L,TP 39.10 g/L;有核细胞4 368×106L-1,单核细胞比率64.5%,多核细胞比率35.5%,间皮细胞计数0.055×109L-1,间皮细胞比率1.3%。囊液肿瘤标志物:CA125 1 520.00 U/ml,CA199 125.30 U/ml,CA724 288.20 U/ml,CYFRA211 124.80 ng/ml,CEA 7.24 ng/ml。囊液脱落细胞学:镜下见少量吞噬细胞;囊液培养:表皮葡萄球菌阳性;腹膜病理:腺癌,免疫组化:CK7(+)、CK19(+)、AE1/AE3(+)、AFP(-)、Glypican-3(-)、Ki-67(约80%+)、Hepatocyte(+)(见图2);结合免疫HE及免疫组化,倾向胆管腺癌。结合病史及检查结果,诊断为:BCAC并腹腔转移,治疗上给予增强免疫力、抗感染、利尿、补充营养等对症支持治疗。因出现腹腔转移,不宜手术治疗,稳定病情后给予“多西他赛+顺铂”方案化疗,辅以热疗。化疗过程中复查腹部CT、MRI提示病灶稳定,已化疗6个周期,随访至今。

图1 肝右叶囊腺癌 A:动脉期; B:静脉期; C:压脂相 Fig 1 Right loble of liver of cystadenocarcinoma A: arterial phase; B: venous phase; C: pressure fat phase
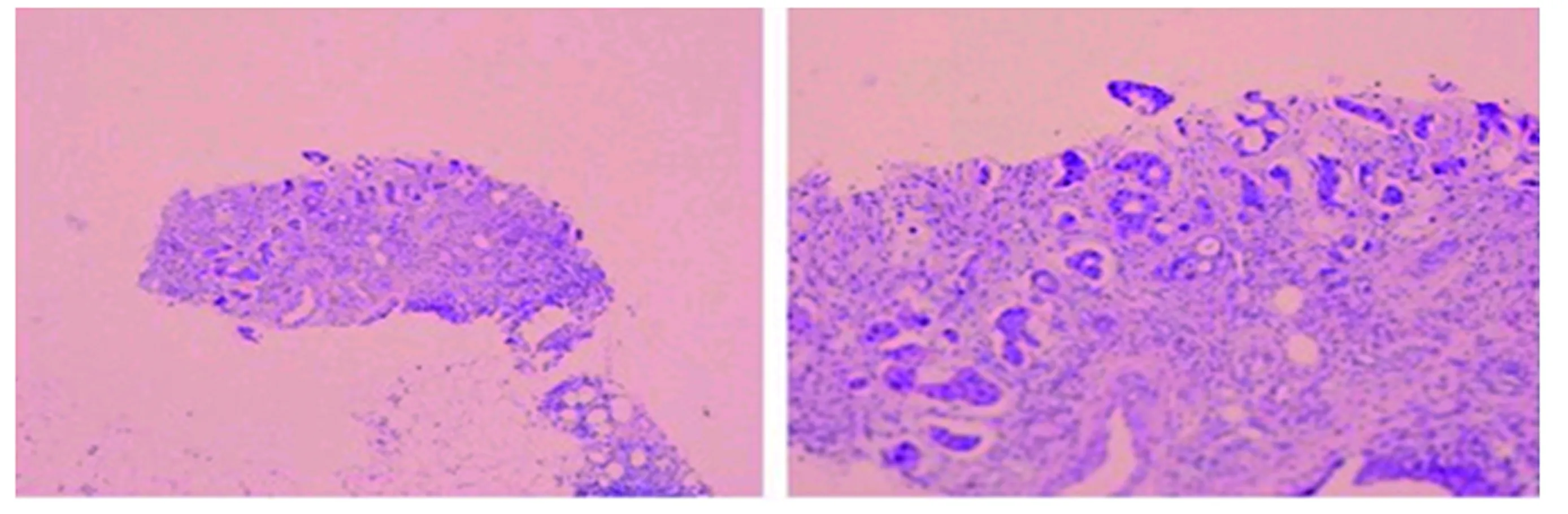
图2 腹膜病理及免疫组化(HE 10×):显微镜下见囊壁衬柱状上皮,细胞正常极性消失,其内可见核分裂相 Fig 2 Peritoneal pathology and immunohistochemistry (HE 10×): microscopically, columnar lining epithelium of the capsule
讨论组织来源及病理机制:BCAC发病率极低,目前国内外缺乏大宗病例报道,对其组织来源、病理机制尚不清楚,综合国内外文献资料有以下几种说法:(1)直接起源于肝内胆管,形成原发恶性肿瘤;(2)由肝内胆管囊腺瘤恶变而来;(3)由先天性肝内胆管畸形发展而来,如先天性肝脏纤维化、先天性肝内胆管囊性扩张症、先天性肝囊肿。DEVANEY等[2]认为,男性BCAC多起源于肝内胆管上皮,病程进展迅速,而女性BCAC多由肝内胆管囊腺瘤恶变而来,病程进展缓慢。BCAC多为单发或多发的囊性或囊实性占位,囊壁薄厚不均,囊壁局部可见钙化,内壁可见多个菜花样或结节样突起;囊内充满大量浆液性液体,多呈淡黄色或无色透明,当囊内出血时液体呈咖啡色。当部分囊腔与肝内胆管相通时,囊内液呈胆汁样。李志伟等[3]镜下可见囊壁衬柱状上皮或复层上皮,细胞失去正常极性,胞核大小及形态不规则,胞深染,胞浆丰富,可见核分裂相,有时可见多核瘤巨细胞。NAKAJIMA等[4]根据BCAC是否局限于囊壁内将其分为浸润型和非浸润型两种亚型。非浸润型患者手术切除后,有望获得长期生存,而浸润型患者预后较差。
临床表现:该病起病隐匿,进展缓慢,早期及肿瘤较小时缺乏特异性临床症状,肿瘤逐渐增大而压迫正常肝脏组织及周围器官时,可表现出上腹部包块、腹胀、上腹部隐痛不适,其他不典型的临床表现有纳差、乏力、黄疸、发热、体质量下降、腹水等。蒋桂星等[5]研究显示,患者出现症状到最终治疗的间隔为1 d~12年,平均29.3个月。
诊断方法:实验室检查:本例患者的血生化检查常无特殊改变。当肝内外胆管受压时可出现碱性磷酸酶、γ-谷氨酰转肽酶、胆红素升高;部分患者血清及囊液肿瘤标志物CA199升高。囊液的细胞、病理、肿瘤标志物的检查对该病诊断有提示意义。KOFFRON等[6]利用腹腔镜穿刺取囊液,对22例患有囊腺瘤的患者囊液中CA199进行分析发现:囊液中CA199有一定升高,且认为检测囊液中的CA199比血清中的更有价值。诊断该病主要依靠肝脏穿刺活检及术后病理学检查,需要注意的是,对肝内可疑恶性囊性肿物应慎用肝穿刺及引流,因有导致肿瘤经穿刺针道转移和腹腔种植转移的风险。本例患者反复查血清及囊液肿瘤标志物:CA199、CA125、CA724均高出正常值,且囊液肿瘤标志物较血清中高,对于其首次出现腹胀至当地按“肝囊肿”行穿刺抽液及腹胀不缓解再次就诊时行经皮穿刺肝脏黏液性囊肿置管引流术,因术后引流不畅,放置引流时间达20 d,至我院行腹膜转移病变处病理检查及免疫组化提示胆管腺癌,不除外肿瘤经穿刺针道转移和腹腔种植转移的可能。
影像学检查:目前B超、CT、MRI、MRCP是诊断该病最常用的4种影像学方法,PET/CT对该病诊断也有提示意义。B超通常表现为肝内圆形或类圆形、有薄壁的囊实性肿块,有时可见分隔或乳头状隆起,但当实性部分较小时易误诊为良性的肝囊肿而延误治疗。CT表现为肝内囊性占位,边界不规则,可见囊间隔或囊壁内软组织影,当囊内出现间隔增厚,壁上结节或乳头状突起,伴有囊内出血及囊壁粗大钙化时多考虑为肝胆管细胞囊腺癌。逄利博[7]认为,增强CT(中)动脉期、门静脉期及延迟期与正常肝组织比较均可出现相对的、不同程度的强化形式。强化持续存在是本病的一个明显特征。MRI表现为肝内多房、类圆形囊性或囊实性肿块,囊液因成分不同而信号各异,一般表现为T1WI低信号,T2WI高信号,DWI低信号。而MRCP作为一种无创的胆道成像技术,可清楚显示胆管扩张及其与囊性瘤体之间的病理解剖关系。因此,对于CT发现囊性病变及胆管改变的患者,有必要进行MRI及MRCP检查,可以为病变的诊断及鉴别诊断提供较为可靠的依据。PET-CT对胆道系统恶性肿瘤的诊断具有重要的临床价值,但由于其价格昂贵,患者不易接受。
治疗及预后:外科手术治疗仍是BCAC最有效的治疗手段,根治性手术切除对延长生存期具有重要作用[8]。BCAC局限于囊内者(非浸润型),通过行完整切除即可获得较满意的临床疗效;而癌细胞向囊壁外肝组织浸润生长者(浸润型),术后预后差,生存时间短,非完全或局部切除复发率很高(约90%)[9]。BCAC有肝内转移及复发的特征,如果情况允许,可多次手术以延长生存期[10],切除应包括肿瘤在内的距肿瘤2 cm的肝脏[11]。其他的治疗方法还有肿瘤穿刺抽液、肿瘤剜除术、开窗术、注射硬化剂、内引流术等,但均受到较多质疑。肿瘤穿刺抽液,如果囊内液体外漏入腹腔,可导致腹腔多发种植转移[12]。姚俊超等[13]认为,因该病对放化疗均不敏感,放化疗仅适用于不能行根治性手术的患者,以防止复发或转移,常用的化疗方案有顺铂、卡铂、奥沙利铂、阿霉素、丝裂霉素、5-氟尿嘧啶及氟尿嘧啶脱氧核苷。针对BCAC的靶向治疗需要我们进一步探索。
影像学提示,病灶较大的肝囊性占位性病变要引起重视,需定期复查彩超、CT观察病变情况。囊液及血清肿瘤标志物中CA199、CA125升高对该病有一定诊断价值。诊断该病主要依靠肝脏穿刺活检及术后病理学检查,转移灶的病理学检查对诊断该病也有一定价值。BCAC病程进展缓慢,早期临床症状不明显,需与肝囊肿、肝脓肿、肝包虫病、胆管囊腺瘤相鉴别。该病在全世界较罕见,缺乏大样本研究,对其认识还有一定不足,需要不断积累诊治经验,减少误诊、漏诊,对于明确诊断的患者应加强随访,指导患者定期复查,预防疾病复发及转移。

