儿童肺炎支原体肺炎临床路径实施效果评价及变异原因分析
张振财,郑超,时澄,方辉,沈斌
(安徽省铜陵市第四人民医院药学部,安徽 铜陵 244000)
肺炎支原体肺炎(mycoplasma pneumoniae pneumonia, MPP)是小儿呼吸道疾病中较为常见的一种,严重威胁儿童健康[1],如何规范、有效治疗儿童MPP,对提高疗效、减少并发症具有重要意义,同时也可降低医疗成本,避免医疗资源浪费,减轻家庭与社会负担。临床路径作为我国目前最新的单病种质量管理手段,其目的是为了减少医疗费用,保证和改进医疗质量,找出最有成本效果的治疗模式[2]。国内有关专家采用卫生经济学研究儿童MPP临床路径应用,发现有良好的经济学效益[3-4]。我市卫生管理部门也积极推动临床路径的开展,但临床路径在儿科疾病诊疗中的变异率较高,如儿童MPP临床路径实施中变异率高达48.3%[5],从而限制了临床路径的推广。本研究通过比较分析本地区实施儿童MPP临床路径前后的临床资料,旨在为进一步完善儿童MPP临床路径管理提供参考依据。
1 资料与方法
1.1 一般资料
收集2016年1月—2017年12月本地区某医院收治的未采用临床路径的儿童MPP病例107例作为对照组,其中男60例、女47例,年龄3个月~12岁。选取2016年1月—2018年3月同医院收治的采用临床路径的儿童MPP病例88例,以其中完成临床路径的75例作为研究组,男34例,女41例,年龄3个月~10岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
1.2.1 纳入标准:①年龄0~14岁;②所有病例均符合《诸福棠实用儿科学》(第7版)MPP诊断标准。支原体肺炎(ICD-10:J15.7)均为第一诊断;③当患者同时具有其他疾病时,将住院期间不需要特殊处理也不影响临床路径流程实施的,可以纳入临床路径。
1.2.2 排除标准:患者家长拒绝参加临床路径者及未完成路径者;存在明显合并症,如严重肺部感染、败血症等将显著影响临床路径实施者。剔除住院天数不足3日和医疗费用记录不全或不准确的病例。
1.3 方法
对照组给予MPP常规诊疗,入院后常规检查后,经验性选择抗菌药(头孢类联合大环内酯类)及其他药物对症治疗。出院标准:一般情况良好,无咳嗽或者咳嗽明显减轻,体温正常72~96小时,胸片显示炎症吸收好转。
研究组诊疗过程:严格执行卫生部下发的临床路径标准流程。药物治疗上采用序贯疗法:静滴阿奇霉素10 mg/(kg·d),qd,4天为1疗程,停药3天再进入下一个疗程;对阿奇霉素不能耐受的患儿换用红霉素20~30 mg/(kg·d),bid,连用7~14天。出院标准同对照组。
1.4 临床路径变异
指住院时间>14 d或<7 d,或肺炎支原体合并其他病原体感染需特殊处理,或经2周大环内酯内抗菌药治疗后胸部影像学仍未吸收者,或大环内酯类抗菌药联合使用其他抗菌药。
1.5 观察指标
收集并比较两组主要治疗情况,包括住院时间、总住院费用、药品费用、检查费用等数据;统计并分析实施临床路径管理组的变异原因。
1.6 统计学分析
2 结果
2.1 两组住院时间、总住院费用、药品费用、检查费用比较
两组住院费用比较,差异无统计学意义(P>0.05);研究组住院时间、药品费用显著少于对照组,检查费用高于对照组,差异有统计学意义(P<0.05)。见表1。
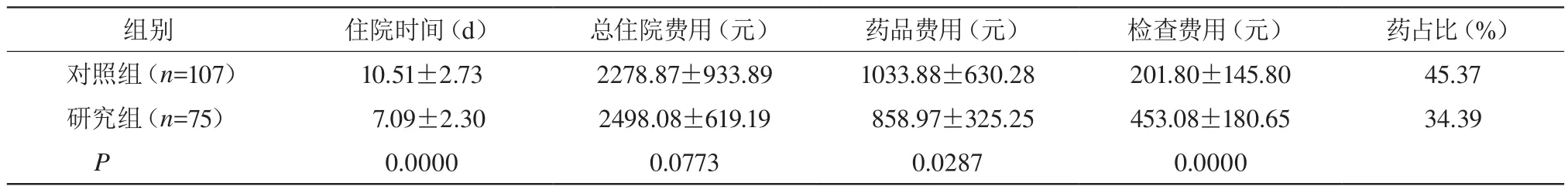
表1 两组住院时间、住院费用、药品费用、检查费用比较
2.2 退出及临床路径变异情况
研究组共收集临床路径病例88例,因出现其他疾病或并发症、病情复杂、患者家长要求出院等原因退出13例,完成临床路径75例,完成率为85.23%。研究组发生变异57例,变异率为76.00%,其中以大环内酯类联合头孢菌素抗感染为主,占比81.43%。见表2。
3 讨论
表1结果显示,两组总住院费用比较,差异无统计学意义;研究组住院时间显著少于对照组,差异有统计学意义。说明临床路径并没有降低总住院费用,但明显缩短了住院时间。在现有的医保体系和高参保率下,MPP患儿是否采用临床路径治疗的实际支付金额变化不大,但节省了家长陪护时间,相对节约了患儿家庭的支出,同时也增加了医院床位周转率。

表2 临床路径变异情况
本研究结果显示,与对照组比较,研究组的药品费用显著降低。提示路径管理是减少药品滥用,提高医疗质量管理的一个重要手段,通过临床路径表单的制定和执行(规定药物的选择、规定项目下的诊疗),一方面限制辅助用药等非必须药物的使用;另一方面可达到控制医疗费用的目的。一定程度上破除了医院“以药养医”机制,同时也符合目前我国大力倡导的“合理用药”指导思想。
与对照组比较,研究组检查费用显著上升。这种差异一方面可能与项目收费标准的提高有关;另一方面可能与在路径管理下,规范了诊疗行为,需进行必要的检查有关,如检查呼吸道病原体、肝肾功能、心肌酶谱等。必要的检查项目可以更全面的评估患儿病情,避免漏诊、误诊,从而降低平均住院天数。符合目前提倡的“精准医疗”思想。
综上,儿童MPP临床路径的实施,未改变医疗总费用及患儿家庭负担,但降低了平均住院时间,使医院床位周转加快,医院纯利润增加,符合现阶段医改方向。
根据2009年卫生部文件,临床路径的变异是指患者在接受诊疗服务的过程中,出现偏离临床路径程序或在根据临床路径接受诊疗服务过程中出现的偏差现象。变异的来源分为4种:患者本身、医务人员、医院和社区。本研究中大多变异来自患者本身及医务人员,结果显示研究组变异率高达76.00%,其中以医生考虑可能肺炎支原体合并细菌感染,使用大环内酯类联合头孢菌素抗感染治疗为主,占比81.43%。表明临床路径不能完全替代临床实际治疗情况,同时可在临床路径中明确联合抗菌药物使用指征,以进一步完善MPP临床路径,减少抗菌药物不合理使用情况。
从退出临床路径情况来看,研究组退出率达14.77%,主要原因为部分患者家长对儿童MPP临床路径的知晓率和理解度不高,尤其对规定疗程难以理解,出现拒绝执行情况。这可能是临床路径推广应用缓慢的主要原因之一。从而要求医、护、药人员改变宣教方法,制定详细的宣教流程纳入临床路径实施内容中。
另一方面,据国内外文献报道,随着大环内酯类药物的广泛应用,肺炎支原体对大环内酯类的耐药率显著增加[6-7]。阳爱梅等[8-10]研究发现,肺炎支原体对不同种类的大环内酯类药物的敏感性存在明显差异。这可能影响儿童MPP临床路径的顺利实施。提示我们调查统计分析当地的流行病学资料使临床路径本地化,将是我们下一步工作重点。
通过本研究笔者认为,在儿童MPP临床路径的实施和管理过程中,以下几个方面亟待完善:①明确变异原因,进一步完善临床路径表单。提高支原体等病原学检测率,减少经验用药。②增加患者家长对临床路径的知晓率和理解度,加强医生对临床路径的执行力。③使临床路径本地化,建议在国家规定标准的基础上,结合本地区的流行病学资料(如儿童肺炎支原体肺炎发病情况,肺炎支原体对大环内酯类抗菌药的耐药率等)细化临床路径内容,并上报卫生管理部门备案,使临床路径更好地服务于临床。

