进阶式考核在住院医师椎管内麻醉培训中的应用
宗亚楠 吴长毅 徐懋 李民 王军 郭向阳
我国住院医师规范化培训制度已实施数年,现有培训规定对所有参加规培的住院医师均按其所处时段采用统一的指导和培养计划,且多数医院采取以操作数量及培训时间为目标的培训方式,并未考虑每个受训医师的基础水平和个体化特点。针对现状,我科试行以“能力为导向”的个体化住院医师培训体系[1],将“导师制”应用于住院医师规范化培训中[2]。在前期工作基础上,本研究首次针对住院医师培训起点不同、学习能力不同的特点,提出“进阶式考核”的培训策略,即“培训——考核——优化培训——进阶考核——再优化培训——再进阶考核”,探索麻醉学住院医师规范化培训中将不均质转化为均质化临床技能培训的新模式,以期培养更优秀的医学人才。
1 对象和方法
1.1 研究对象
研究获得北京大学第三医院伦理委员会批准。研究对象纳入2013年9月—2017年9月在北京大学第三医院麻醉科参加规范化培训的住院医师共40人,其中,本科17人,硕士19人,博士4人。来自外院的规培医师17人,本院研究生10人,本院住院医师13人,见表1。
1.2 研究方法
随机抽取20名参加规范化培训第一年的住院医师作为对照组,采用现行的《北京地区住院医师规范化培训考核手册》进行椎管内麻醉技术考试,获得传统培训方式的历史成绩。
随机抽取20名参加规范化培训第一年的住院医师作为实验组,实验组的住院医师(n=20)进行进阶式考核培训,按照进阶式考核表对入选的医师进行考核评分并确定每位医师掌握临床技能所处的阶段,分阶段进行针对性培训,一年后对全部进行进阶式考核培训的住院医师均再次采用现行的《北京地区住院医师规范化培训考核手册》进行椎管内麻醉技术考试,包括还未能通过最高阶考核的住院医师。
1.3 统计学方法
采用SPSS 24.0进行统计学分析,应用χ2检验分析两组住院医师学历、人员类型构成有无区别。之后分析两组住院医师考试成绩有无差异。经单样本Kolmogorov-Smimov检验,分析两组学生成绩是否服从正态分布和方差齐性,若服从采用两个独立样本t检验,若不服从采用两个独立样本非参数检验Mann-WhitneyU检验,以分析两组住院医师考试成绩有无差异,进而评估“进阶式考核”的培训模式对考生的成绩的影响。
2 结果
研究结果表明,两组在学历、来源构成方面对比,差异无统计学意义(表1:P>0.05)。
两组考试成绩服从正态分布和方差齐性(表2),采用两个独立样本t检验。传统规培模式的住院医师一年后《北京地区住院医师规范化培训考核手册》考试平均成绩为(91.65±1.66)分,参加了“进阶式考核”培训的住院医师一年后《北京地区住院医师规范化培训考核手册》考试平均成绩为(93.05±2.37)分,“进阶式考核”组高于传统规培组,两组对比,差异具有统计学意义(表3:P<0.05)。

表1 两组住院医师基本信息
3 讨论
在过去百余年的住院医师规范化培训中,Flexner教授提出“以时间为导向的住院医师规培模式”,美国毕业后医学教育认证委员会(Accreditation Council for Graduate Medical Education, ACGME)提出“以能力为导向”的住院医师培训[3-7]。北京大学医学部于1991年建立了一整套针对住院医师为期5年的规范化培训模式。第一阶段(前3年)为基础知识教育,第二阶段(后2年)为提高专业知识培训[1]。在此平台基础上,我科实践了以能力为导向的麻醉科住院医师个体化培训、“导师制“在麻醉科住院医师培训的应用。
此次我科首次提出“进阶式考核”的概念用于麻醉技能培训,并修订“进阶式考核标准”(由我院麻醉科与教育处共同讨论定制)[8-10]。通过现行的多媒体辅助下的理论授课,临床技能中心对模拟设备和网络设备的应用,重视床旁教学与指导操作,特别增加培训过程中的进阶式考核,即“培训——考核——优化培训——进阶考核——再优化培训——再进阶考核”,个体化评价分析不同住院医师的技能薄弱环节,针对其特点加强培训,持续进行改进。研究结果表明参加“进阶式考核”的麻醉住院医师培训一年后的成绩为(93.05±2.37)分,传统规培模式的住院医师考核成绩为(91.65±1.66)分,进阶式考核组的实验高于采用传统规培的对照组,两组对比,差异具有统计学意义(P<0.05)。
在培训实施过程中,除科室常规查房、重点病例讨论以及知识更新外,一对一带教老师注重床旁教学,并由专人对住院医师进行统一授课,综合了问题式学习(problem-based learning,PBL)和课堂式学习(lecture-based learning,LBL)的学习方法,与近些年广泛用于医学教育的双轨教学模式接轨[11]。基于此,试验组受训医师根据学习内容和考核成果,加强自我学习,持续改进。本研究证明了“进阶式考核”的培训模式用于麻醉科住院医师椎管内麻醉学习中,受训者的操作技能大幅提高,是“均质化”培训的新方法。

表2 两组住院医师考试成绩的单样本Kolmogorov-Smimov检验
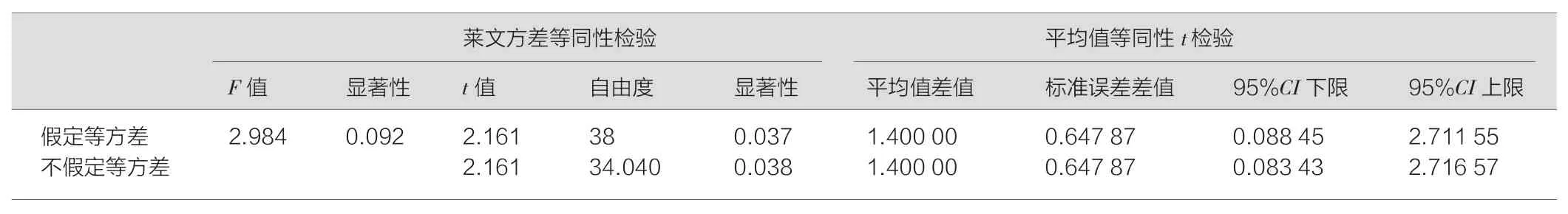
表3 两组住院医师考试成绩的独立样本t检验
纳入试验的规范化培训人员包括毕业后的住院医师,攻读专业学位的研究生(硕士、博士、本博连读),其初始水平参差不齐,对新知识、新技术的接受能力也存在个体差异,反映了目前我国住院医师规范化培训的人员构成现状。同时,部分指导教师自身无规培的经历,未接受过统一的指导和培训,对国家政策的理解程度不同也给规培工作的顺利实施造成困难,对住院医师进行“阶段式考核”也是对自身教学进行规范化的一个过程,教学相长,相得益彰。王振猛等[12]将我国与美国麻醉住院医师考核模式进行比较,指出我国住院医师规范化培训制度尚且缺乏统一的质量考核和评价标准,建议学习美国经验统一规范的考核制度。而“进阶式考核”的培训模式,使得参加培训的住院医师在初始阶段便了解规范的操作流程、评价标准,在学习中发挥个体能动性不断地自我学习、纠正、规范,考核成绩均达标且高于传统培训组,最终达到目标的“均质化”,最大程度上降低了带教老师不固定的壁垒,适合麻醉科的工作学习模式。
“进阶式考核”培训方法借鉴了ACGME和美国专科医师委员会制定的《毕业后医学教育受训者能力评估方法工具箱》[6],对受训者的能力进行统一、全面的考核评价,以期提高受训医师临床技能和医学知识的同时,培养人际沟通能力和交流技巧。但是在最终考核过程中,我们发现,沟通能力和技巧仍旧是受训者的薄弱点。此薄弱点源于麻醉科与患者接触时间短,沟通机会少的客观现实,也存在麻醉医师在工作中对沟通交流的忽视。基于恩格尔提出的“生物心理社会医学模式”[13],很多国家的医学教育组织在20世纪90年代就已经认识到,培养现代化的合格医学人才,既要求医生对专业知识精通,又要求其具备良好的职业素养、高度的责任心及医患沟通交流的能力,沟通技能考核是一些国家的执业医师考试中独立的一部分,医师必须通过该技能考核后,方可获得相应的行医资质[7]。作为“围手术期医生”我们麻醉医生必须加强全方位的素质,通过语言和动作对患者进行安抚和心理疏导,此举无论对患者自身还是目前我国的医患关系都有极大的益处。
综上,本研究认为“进阶式考核”在住院医师麻醉技能培训上效果明显,使参加培训的住院医师的临床实践水平以及学习能力较之传统培训模式,真正做到“均质化”的培训目标,为我国麻醉学住院医师培训奠定理论基础。

