颅内压监测在重型颅脑损伤脑内血肿术后治疗中的应用
徐主恩,张俊海,章 波,黎 荣,洪家旺,陈 亮,刁建军
目前重症颅脑外伤的病死率仍高达30%~50%,持续高颅压造成的二次脑损伤被认为是导致死亡的最重要原因[1],控制ICP成为创伤后治疗体系的关键目标。目前仍缺乏ICP监测改善预后的一级证据,现将我院33例重症颅脑外伤脑内血肿术后ICP监测病例分析报告如下。
1资料与方法
1.1一般资料 以我院2015年1月~2017年1月收治重型颅脑损伤脑内血肿手术患者为研究对象,因去骨瓣减压术式可对脱水剂与ICP关系研究造成影响,故选取其中33例未行去骨瓣减压术患者样本。依照术中是否植入ICP监测探头分为对照组与监测组。两组患者资料如下:ICP监测组17例,男11例,女6例,年龄14~61岁,平均40.4岁。伤情按GCS评分标准,6~8分者15例,4~5分者1例,3分者1例;对照组16例,男9例,女7例,年龄15~63岁,平均41.2岁。6~8分者13例, 4~5分者1例,3分者2例。两组在性别、年龄、伤情等方面无显著性差异(P>0.05)。
1.2方法 采用强生CODMAN光导纤维颅内压探头(带引流管)及监护仪,在脑内血肿清除术中即行右额前角经颅穿刺侧脑室探头植入术,血肿位于右额叶不利于行穿刺术者,改行左额穿刺植入。术后持续监测ICP5天,以20mmHg为报警值指导脱水剂应用。对照组根据患者病情及临床经验应用脱水剂。
2结 果
2.1颅内压变化情况 每2小时采集监测组所有颅内压数据,计算(均值±标准差),绘制72小时变化线图,见图1。ICP在术后2小时开始逐步增高,28小时左右达到20mmHg,立即给予甘露醇脱水治疗。快速静滴甘露醇后,ICP迅速降低,形成一个峰值波形。滴注6至8小时后,ICP反弹上升,触发报警值后再次给予甘露醇治疗。高峰期约持续至术后48小时,此时应用甘油果糖脱水治疗,降压速度较甘露醇缓和,降压效果持续时间较长。

图1监测组术后72h ICP变化情况示意图
2.2脱水剂应用情况 在脱水剂应用时间及剂量方面,监测组均低于对照组(P均<0.01)。见表1。

表1 两组甘露醇应用时间及剂量比较n
2.3监测探头植入风险评估 分析比较颅内压探头植入术常见并发症:颅内感染、脑内再次出血、急性脑肿胀的发生率,两组无明显差异(P均>0.05)。见表2。

表2 监测探头植入术风险评估
2.4颅脑损伤术后并发症分析 比较电解质紊乱、上消化道出血、肺部感染和肾功能异常发生率,监测组均明显低于对照组(P均<0.05)。见表3。

表3 颅脑损伤术后并发症比较
2.5预后差异 伤后6个月回访,按Jcnnctt和Bowd提出的GOS治疗结果分级,监测组预后良好率76.5%,对照组为50.0%,差异具有统计学意义(P<0. 01)。见表4。
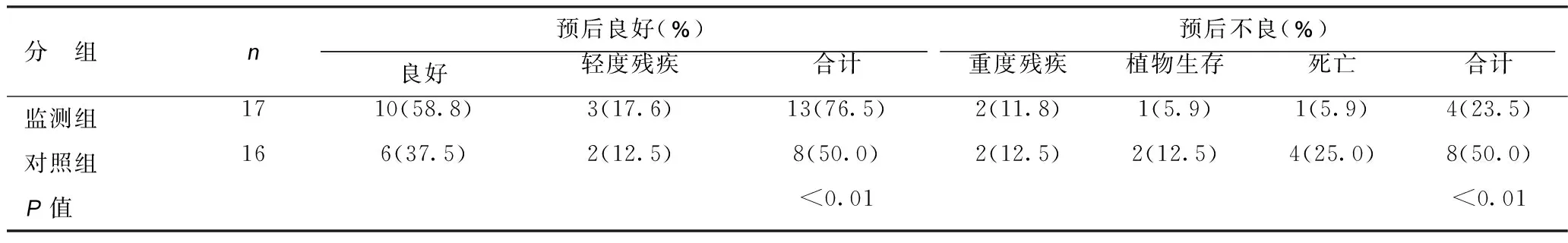
表4 两组患者预后比较
3讨 论
3.1ICP监测 用测量仪对ICP连续检测并记录,这是一种持续状态观测,能有效地反映ICP的变化。1866年德国医生Leydene首先对颅内压进行测量并报道;1951年Guilllaume通过侧脑室导管穿刺进行了颅内压的测量,并提出了脑室压力测定的相关方法;1960年Lundberg等[2]开始把颅内压检测引用于临床。随着科技的进步,颅内压检测的应用越来越广泛,检测方法不断更新,目前颅内压监测已经成为颅脑疾患救治中的重要监测方法,有创性ICP监测方法及可靠性排名已有共识[3]:(1) 脑室内监测(流体耦合系统);(2) 脑室内监测(光纤微探头传感器);(3) 脑实质内压力传感器;(4) 硬膜下压力传感器;(5) 蛛网膜下腔流体耦合系统;(6) 硬膜外压力传感器。本回顾研究采用的是脑室内监测(光纤微探头传感器)带引流管,监测组有1例患者突发急性脑肿胀,在及时应用甘露醇脱水治疗的同时,打开侧脑室颅内压监测引流管行持续外引流减压,最终抢救成功。
3.2脱水剂 甘露醇是控制ICP增高的主要药物,临床使用主要依据患者体征症状和医生的个人经验,有较大的盲目性,可能导致用量不足或过度使用。常见副作用为水电解质、酸碱平衡失调,肾功能损害,严重者甚至引起肾功能衰竭,临床上屡有相关报道[4],根据病情控制甘露醇用量,能有效防止肾功能衰竭等严重并发症的发生[5]。应用持续颅内压监测,能够极大减少盲目性治疗,使脱水剂的应用有理有据,甚至可量化指标,同时,还可通过间断或持续性外引流脑室内脑脊液处置紧急情况下的颅内压恶性增高,保留了一条抢救生命的绿色通道[5]。根据目前学界共识,颅内压小于20mmHg(约260mmH2O) 一般不采用脱水治疗,颅内压大于20mmHg则按0.25~1g/kg剂量行积极脱水治疗降颅压,必要时加用亚低温、白蛋白及速尿治疗[5 ]。本研究中监测组甘露醇使用时间及剂量低于对照组,减少了甘露醇给患者带来的心、肾不良反应和水、电解质失衡等并发症发生几率。
3.3探头植入风险评估N.Stocchetti等[6]认为有创颅内压监测的主要并发症是由导管的插入和留置引起脑组织损伤、出血和导管污染所致颅内感染。ClarkWC和Holloway等分别报道持续颅内压监测导管污染率可高达10%,但是颅内感染的发生率仅为3~5%,在重症监护条件下甚至更低[7,8],与本组结果基本一致。置管引起的脑出血少有报道,RossiS等[9]对542例颅内压监测患者进行观察研究仅发生1例。本次研究资料中无置管所致脑出血病例。两组在颅内感染、脑内再次出血、急性脑肿胀的发生率相近,无明显差异,颅内压探头植入并不增加此类并发症风险。
3.4并发症及预后 本次回顾分析结果表明,使用持续颅内压监测辅助指导治疗,能有效降低病死率,提高疗效,改善预后。这一结果可能得益于及时发现并有效控制了颅内高压。难以控制的颅内高压死亡率达92%~100%,是颅脑损伤死亡的主要原因之一[10]。无论在发现病情的及时性,还是处置效果的确定性方面,颅内压监测都是当之无愧的首选方法。虽然国内外学者对于颅内压监测能否改善预后还存在争议[11-13],我院本次研究结果认为可改善患者预后。
综上所述,我们认为重型颅脑损伤颅内血肿手术患者,行持续动态颅内压监测能及时反映病情变化,精准指导调整治疗措施,降低并发症风险,改善预后。

