3种内固定方式治疗高龄股骨粗隆间骨折的疗效对比
方 勇 廖中亚 王小合 孙 欢
股骨粗隆间骨折是临床常见的髋部骨折之一,占全身骨折的3%~4%,占髋部骨折的60%~70%[1]。由于老年化程度增高,发病率呈明显上升趋势,此类骨折多发生于高龄骨质疏松患者,选择保守治疗,骨折后1年内死亡率可达15%~20%[2],因此手术固定被认为是股骨粗隆间骨折治疗的首选,但不同的固定方式均有优缺点[3-4,6,17]。本研究回顾性分析69例高龄股骨粗隆间骨折患者的手术情况及疗效,为临床工作提供一定参考。
1 资料与方法
1.1 一般资料 回顾性分析2015年3月至2017年5月亳州市人民医院收治的69例股骨粗隆间骨折患者的临床资料,根据内固定方式不同分为Intertan组(23例)、股骨近端螺旋刀片抗旋髓内钉 (proximal femoral nail antirotation blade,PFNA) 组(23例)及动力髋螺钉(dynamic hip screw,DHS)组(23例)。以上3组患者的性别、年龄、致伤原因、骨折分型及基础疾病比较,差异均无统计学意义(P0.05),详见表1、2。各患者基础疾病均给予相关内科诊治,病情允许后予以手术。病例选择标准:①年龄≥60岁,且为新发骨折,结合病史及术前X线片能够确诊为股骨粗隆间骨折者;②骨折前患者可以正常行走;③患肢局部皮肤无感染、破溃;④无明显手术禁忌证者。排除标准:病理性骨折,局部存在开放性伤口者,骨折前就存在患髋功能障碍者,机体功能差不能耐受手术者,术后与手术无关的死亡患者。

表1 3组患者的性别、年龄、致伤原因及骨折分型比较

表2 3组患者基础疾病比较(例)
1.2 手术方法
1.2.1 术前准备 患者入院后完善术前检查,对症治疗,加强护理,预防卧床并发症,排除手术禁忌证,尽早手术。
1.2.2 手术过程 麻醉满意后安置患者于骨科牵引床上,患肢内收内旋牵引复位,复位不佳者结合相关复位技巧(如用直径3.0 mm克氏针2枚钻入骨折近端辅助复位,或用骨撬、骨膜剥离器撬拨复位等),C形臂X 线机监视下复位满意后手术野常规消毒铺巾。PFNA组:于患肢股骨大粗隆近端作一切口,分离软组织并触摸大粗隆顶点,C形臂X线机透视下确认进针点,沿股骨髓腔方向钻入导针,沿导针方向用空心钻作股骨近端扩髓,瞄准器安装合适规格的PFNA主钉轻柔插入髓腔,C形臂X线机透视下确定主钉深度合适后在瞄准器导引下分别置入螺旋刀片和远端锁钉,拆除瞄准器后安装尾帽,详细过程参照文献[5]。Intertan组:于患肢股骨大粗隆近端作一切口,分离软组织并触摸大粗隆顶点,C形臂X线机透视下确认进针点,沿股骨髓腔方向钻入导针,并在导针指引下作近端扩髓,深度至小粗隆,置入合适规格的Intertan主钉,透视确认主钉深度合适后在联合套筒引导下分别置入股骨颈内的拉力螺钉和加压螺钉,并在瞄准器导引下置入远端锁钉,最后安装尾帽,详细过程参考文献[6]。DHS组:取股骨大粗隆下外侧作一纵行切口,分离软组织并暴露股骨近端外侧皮质,C形臂X线机透视下应用定位导向器将导针钻入股骨颈内,确认导针位置合适后沿导针进行扩孔,选择合适长度髋螺钉旋入,安装外侧钢板并置入合适长度的远端螺钉,详细过程参考文献[7]。详见图1~3。
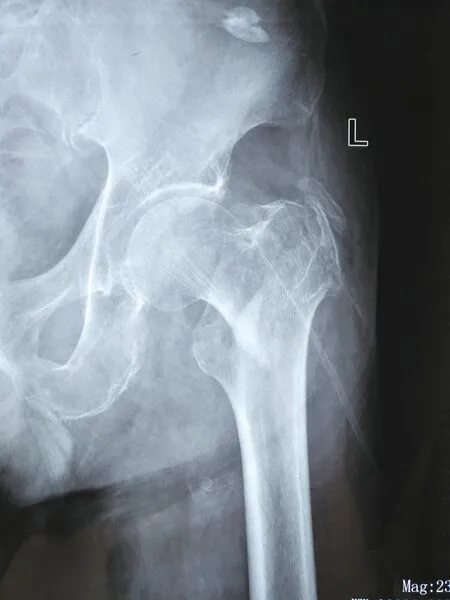
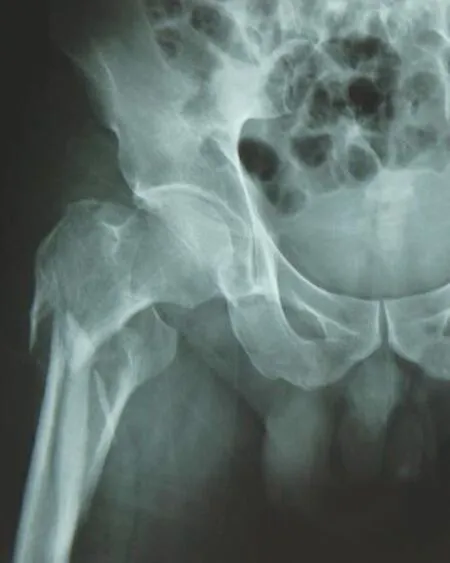
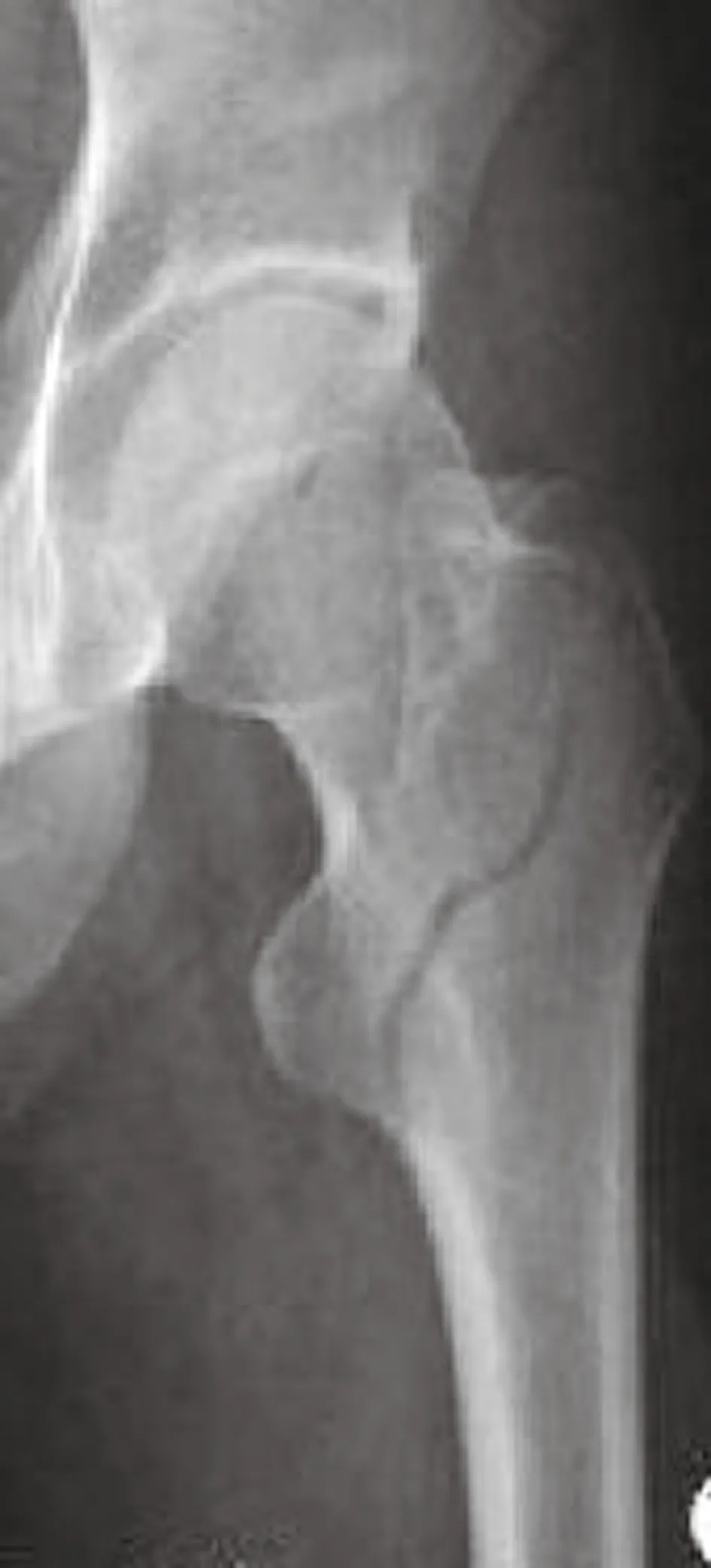
1.2.3 术后处理 ①术后予以止痛等对症治疗,加强护理预防卧床并发症;②注意观察切口情况;③应用低分子肝素及双下肢气压泵预防下肢静脉血栓;④术后常规复查患髋X线片,了解骨折复位及内固定位置情况;⑤术后指导患者屈膝、屈髋及踝泵运动,指导患者咳嗽咳痰;⑥术后定期门诊随诊,根据骨折愈合情况指导患者康复锻炼。
1.2.4 观察指标、评定标准 比较3组患者术中出血量、手术时间、围手术期并发症(如髋内翻,下肢静脉血栓,内固定松动,肺部感染)、手术切口长度。术后6个月根据髋关节Harris评分标准[8]评价髋关节功能[优秀:90~100分,良好:80~89分,尚可:70~79,差:<70分],优良率=[(优秀例数+良好例数)/总例数]×100%,比较3组患者髋关节功能优良率。

2 结果
Intertan组、PFNA组及DHS组手术时间、切口长度、术中出血量差异有统计学意义(P<0.05),Intertan组及PFNA组的手术时间、切口长度、术中出血量均优于DHS组。详见表3。
术后6个月随访时,PFNA组(86.95%)、Intertan组(91.30%)及DHS组(60.87%)髋关节功能评分优良率差异有统计学意义(χ2=7.707,P=0.021);PFNA组(χ2=4.059,P=0.044)的优良率高于DHS组,但比较无显著统计学意义(P0.017);Intertan组(χ2=5.855,P=0.016)优良率高于DHS组,差异有统计学意义(P<0.017);PFNA组与Intertan组优良率差异无统计学意义(χ2=0.2244,P=0.6357)。详见表4。
围手术期并发症发生率,PFNA组(8.70%)、Intertan组(4.35%)、DHS组(34.78%)比较差异有统计学意义(χ2=7.251,P=0.027);PFNA组(χ2=4.600,P=0.032>0.017)围手术期并发症发生率低于DHS组,但比较无显著统计学意义;Intertan组(χ2=6.769,P=0.009)围手术期并发症发生率均低于DHS组,差异有统计学意义(P<0.017);PFNA组与Intertan组间围手术期并发症发生率差异无统计学意义(χ2=0.357,P=0.550)。详见表5。
表3 3组患者术中出血量、手术时间、切口长度比较
注:与DHS组比较,*P<0.05
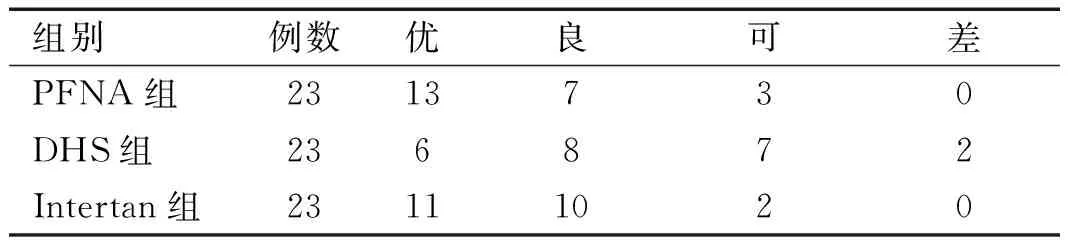
表4 3组患者术后髋关节功能评分比较(例)
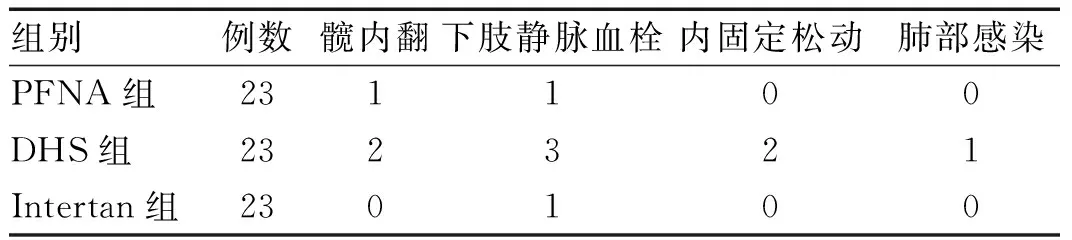
表5 3组患者围手术期并发症比较(例)
3 讨论
股骨粗隆间骨折多见于高龄患者,且多伴有骨质疏松,常遭遇轻微暴力即可导致骨折。高龄患者多伴有不同程度的基础疾病,机体功能降低,骨折后保守治疗并发症多。现在认为若无明显手术禁忌证,应尽早手术治疗[9]。手术固定方式较多,应根据骨折类型选择不同的方式。Evans提出将股骨粗隆间骨折分为稳定型和不稳定型,稳定型骨折包括Ⅰ型(顺行大小粗隆间骨折无移位)和Ⅱ型(顺行大小粗隆间骨折轻度移位,复位后内侧皮质可以支撑);不稳定型骨折包括Ⅲ型(不能复位的粉碎小粗隆,不能满足内侧皮质支撑)、Ⅳ型(Ⅲ型复合大粗隆骨折)以及Ⅴ型(逆粗隆间骨折)。有研究[10]认为,DHS适合于稳定型的粗隆间骨折;王炜等[11]及郭晓亮等[12]认为,髓内固定系统更加适用于骨质疏松的不稳定型的股骨粗隆间骨折。随着技术的发展,PFNA及Intertan在治疗股骨粗隆间骨折具有较大的优势,被认为是股骨粗隆间骨折手术治疗的主要技术[13]。
DHS较早应用于股骨粗隆间骨折,其滑动螺钉能够通过在套筒中的滑动起到动力加压作用,增加了骨折断面之间的压力和接触面积,外侧钢板具有静力加压作用。DHS曾一度被视为治疗股骨粗隆间骨折的“金标准”,但DHS存在一定的局限性[14-15]:DHS属偏心固定,力臂较长,应力集中,DHS设计的股骨头颈内螺钉仅为1枚普通螺钉,其抗旋转性和把持力较差。所以应用DHS治疗股骨粗隆间骨折时对骨折类型有严格要求,当股骨近端内侧或外侧皮质缺损时,易出现皮质压缩,特别是骨质疏松的高龄患者,可出现松动、断钉、断板等不良后果。而PFNA和Intertan设计有所改进,二者均为髓内固定,较DHS受力力臂短。PFNA螺旋刀片的设计使其在进入股骨颈时自动旋转,保留了骨量,增加了与骨质接触面积,使骨质更大限度地填充于刀片空隙内,增加其在股骨颈中的把持力和抗剪切力[16],另外螺旋刀片尾部为椭圆形,结合主钉可有效防止骨折块旋转。Intertan在头颈钉的设计是2枚螺钉,为拉力螺钉和加压螺钉,二者联合交锁,避免了传统股骨近端髓内钉2枚独立螺钉易发生的“Z字效应”[17]。2枚螺钉的联合交锁将二者之间的旋转应力转化成线性加压应力,不仅增加了骨折断端的初始加压效果[6],而且增加其抗旋转性和稳定性。以上PFNA和Intertan的设计特点使其把持力和抗旋转性要强于DHS,从而允许患者术后早期活动[18],降低卧床并发症发生率,并减少内固定失效等不良结果的发生。本研究结果显示,PFNA组、Intertan组并发症发生率低于DHS组,且PFNA组、Intertan组术后6个月髋关节功能评分优良率高于DHS组。
另外,由于DHS属髓外固定,当其外侧钢板置入时需较大的手术切口和较广泛的软组织剥离,而PFNA和Intertan均属髓内固定,可微创置入,手术切口较小,不需广泛剥离软组织和骨膜,手术创伤小、术中出血少。本研究结果显示,PFNA组和Intertan组手术切口小于DHS组,术中出血量少于DHS组,手术时间短于DHS组。
综上,Intertan、PFNA相对于DHS操作简便,手术创伤小,手术时间短,并发症少,术后髋关节功能恢复快。结合高龄股骨粗隆间骨折患者中多为不稳定型骨折,所以高龄股骨粗隆间骨折采用Intertan、PFNA治疗具有一定优势。

