经会阴三维超声监测产程进展各参数的可重复性研究
田雪叶,韩 蓁,全 萌,宋 青
(西安交通大学第一附属医院妇产科,陕西西安 710061)
超声是产科领域必不可少的组成部分。多年以来,超声在产科领域的应用主要局限于产前胎儿畸形的筛查及诊断,随着近年来超声技术水平的提高,超声在产程中的应用逐步成为研究的热点[1]。诸多专家指出,跟传统的阴道检查相比,超声对产程的监测、评估更加快速而准确,且客观有效,更有利于保障母儿安全[2-3]。通过超声监测宫颈扩张程度、胎头下降距离以及胎方位等指标,进而评估产程进展程度,为产程管理提供客观依据,对选择合理的分娩方式做出指导,最大程度的减少母儿并发症的发生。
诸多研究中,超声评估产程进展程度最常用的指标有产程进展角、胎头下降距离、胎头方向角、中线角。
1 材料与方法
1.1临床资料选取2016年3月-2016 年9月在西安交通大学第一附属医院经阴道试产的孕妇48例。入选标准:初产妇;单胎,头位;校正孕周≥37周;临产前评估无头盆不称;征得孕妇及家属的知情同意。孕妇年龄21~37岁,平均年龄(28.6±2.6)岁;孕周37.0~41.5周,平均孕周(39.1±1.0)周;胎儿体质量2 510~4 503 g,平均体质量(3 250±365)g。
1.2仪器采用美国通用公司GE Voluson i便携式彩色多普勒超声仪,经会阴三维超声扫查,探头频率为3.0~5.0 MHz。
1.3方法
1.3.1 检查前准备 检查前患者排空膀胱,取膀胱截石位,充分暴露腹部及会阴。先进行会阴消毒,再用一次性无菌隔离套套至3D探头,随后将探头放置于孕妇耻骨联合下大小阴唇之间,取正中矢状切面,固定探头,采集一系列容积图像,采集前,需全面清晰显示耻骨联合及胎头的轮廓(图1A)。
1.3.2 图像采集条件及评分标准 为了获得高质量图像,需要遵循以下条件:设置最大扫查窗和最低输出频率、最大深度15 cm。采集所得的三维图像为A、B、C 3个平面(图1B),在3个平面上分别进行x、y、z 轴调节,保证图像进行处理前的A平面为正中矢状切面,并且耻骨联合及胎头轮廓能够清晰的显示。

图1超声采集所获取的图像
Fig.1 Translabial two/three-dimensional ultrasound images
A:经会阴正中矢状面图像;B:经会阴三维超声扫查获得的A、B、C 3个平面,分别对应矢状面、横切面、冠状面。
进入第二产程后每隔15 min进行1次超声检查,评分标准如下:胎头清晰地显示(好1分,差0分);耻骨联合清晰的显示(好1分,差0分);胎头最低点的边缘(清晰可见1分,不清晰0分);胎头中线(清晰可见1分,不清晰0分)。
1.3.3 各参数的测量方法 应用Sono VCAD软件在A(正中矢状面)平面上进行测量(图2A),测量参数包括产程进展角(AOP)、胎头下降距离(HPD)、胎头方向角(HD);在B平面进行中线角的测量(图2B)。
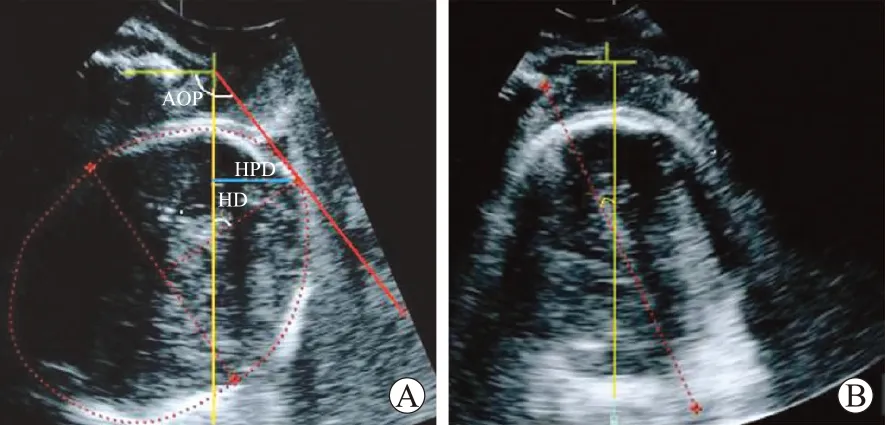
图2超声4个参数测量的图示
Fig.2 Four ultrasonic parameters
A:显示测量的进展角(AOP)、胎头下降距离(HPD,蓝色横线所示)、胎头方向角(HD);B:中线角。
矢状切面的参数:产程进展角度(angle of progression, AOP)是指耻骨联合长轴线和经其下缘向胎头最低点所引的切线间的夹角;胎头下降距离(head progression distance, HPD)评估胎头先露部下降程度,是指经耻骨联合下缘画垂线,此线与胎头最低点的垂直距离,以mm表示;胎头方向角(angle of head direction, HD)是指以耻骨联合长轴尾端的垂线与该平面胎头最大直径垂线的夹角。
以上3个指标在A平面(正中矢状面)获得,并进行测量。
中线角(midline angle)是指耻骨联合垂线与胎头中线间的夹角。在B平面(水平横断面)获得,并进行测量。
本研究2位检查者,一位为专业的超声检查人员(8年产科超声工作经验),另一位为产房助产士(6年助产士工作经验,经短期经会阴超声培训),由2位检查者应用经会阴三维超声对48例孕妇进行产程监测,获得图像80幅,探讨在同一检查者自身、不同检查者间各指标测量的可重复性。
1.4统计学分析采用SPSS 17.0统计软件进行统计学分析。用组内相关系数、Bland-Altman分析法来评价检查者自身及检查者间各指标测量的可重复性。两个组内相关系数95%可信区间(CI)存在重叠部分,表明两者间没有显著差异。Bland-Altman分析中,由检查者获得指标的平均值结果越接近于0,表明测量结果的一致性越高;95%CI表明随机变化的范围:95%CI越小表明随机变化的范围越少。
2 结 果
2.1入组病例的基本情况本研究中,来自第二产程的48例患者80幅图像,孕妇年龄21~37岁,平均年龄(28.6±2.6)岁;孕周37.0~41.5周,平均孕周(39.1±1.0)周;胎儿体质量2 510~4 503 g,平均体质量(3 250±365)g。图像由2位检查者进行分析,图像质量平均评分为(3.6±0.5)分(2~4分),2位检查者间无显著差异。HD、AOP、HPD 3个指标在所有图像中均由2位检查者成功测量获得数值。但因中线角为在重建平面上所获得的,并不是在所有的图像中均能清晰的显示。其中一位检查者成功测量了48幅图像的中线角,所占比例48/80(60%),另一位检查者成功测量了27幅图像,所占比例27/80(34%)。
2.2各指标的可重复性4个指标中,观察者间的偏差要高于观察者自身的偏差;除中线角外,其余指标的可重复性较好,产程进展角、胎头下降距离的可重复性最好,进展角组内相关系数(ICC)在同一观察者为(0.94;95%CI0.88~0.95),不同观察者间为(0.84;95%CI0.74~0.94)。胎头下降距离组内相关系数(ICC)在同一观察者为(0.92;95%CI0.86~0.96),不同观察者间为(0.84;95%CI0.78~0.96)。检查者自身及检查者间的差异性见表1、表2、图3。
对于所有的参数,检查者间的差异明显高于检查者内部的差异(图3)。如表1所示,除了中线角外,检查者自身及检查者之间两者所测量的其他指标的同类相关系数的95%CI均有重叠部分。所有参数中,胎头下降距离(HPD)和产程进展角(AOP)可重复性最好,它们有较大的组内相关系数及较小的95%CI和差异的标准差(表1)。此外,Bland-Altman分析结果也表明了下降距离(HPD)和进展角(AOP)是可重复性最好的指标,因为他们的平均值最接近于0,且其95%CI最小(表2、图3)。
表1在第二产程中评估产程的各指标在检查者自身及检查者之间的差异及同类相关系数
Tab.1 The variation and intraclass correlation coefficients for measurement of fetal head position in labor to determine intra-observer and inter-observer reproducibility

参数ICC95% CIsP方向角(HD) 同一观察者0.840.85~0.978.87<0.001 不同观察者0.690.55~0.8911.62<0.001中线角(MA) 同一观察者0.770.67~0.9026.01<0.001 不同观察者0.680.31~0.6643.12<0.001下降距离(HPD) 同一观察者0.920.86~0.9623.08<0.001 不同观察者0.840.78~0.9630.12<0.001进展角(AOP) 同一观察者0.940.88~0.955.19<0.001 不同观察者0.840.74~0.948.58<0.001
表2由2位检查者分别获得的一对参数的一致性程度的Bland-Altman分析结果
Tab.2 Bland-Altman test results demonstrating degree of concordance between pairs of measurements obtained by two operators
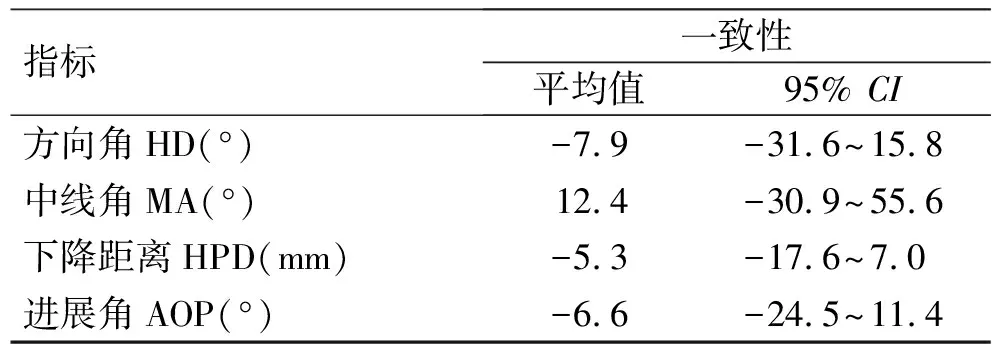
指标一致性平均值95% CI方向角HD(°)-7.9-31.6~15.8中线角MA(°)12.4-30.9~55.6下降距离HPD(mm)-5.3-17.6~7.0进展角AOP(°)-6.6-24.5~11.4
平均值结果越接近于0,表明测量结果的一致性越高;95%CI表明了随机变化的范围:95%CI越小表明随机变化的范围越少。

图3 2位检查者获得的一对指标的一致性程度的Bland-Altman图
Fig.3 Bland-Altman plots showing the degree of concordance between pairs of sonographic measurements obtained by the two examiners
A:胎头方向角HD;B:中线角;C:胎头下降距离HPD;D:产程进展角AOP。实线是平均值;虚线是±1.96。
3 讨 论
当前预测胎儿分娩方式,在产前,可以通过骨盆的内外测量、胎儿体质量的估算等方法进行初步评估;在产程中,可以通过阴道指诊、胎心监护来监测产程进展情况。在产程监测的过程中,阴道指诊存在一定程度的主观性,尤其在有产瘤形成及胎头塑性时,对胎位判断的准确性较差,错误的检查结果势必对临床处理造成干扰。并且反复多次的检查容易增加孕妇感染的机会及心理负担加重[4-5],导致第二产程延长的主要原因是胎位异常[6],所以寻求客观、准确的产程评价方法是非常有必要的。
3.1各指标的可重复性随着近年来超声技术水平的提高,超声在产程中的应用逐步成为研究的热点[1]。然而,此技术由于缺乏可重复性研究是导致不能开展的主要限制因素[7]。
本研究48例患者的80幅图像,均由2位检查者分别进行分析,这2位检查者分别为专业的超声检查人员和具有助产士工作经验并行产前超声检查培训人员。
本研究对产程中超声监测的4个指标的可重复性进行评定,除中线角外,其余指标的可重复性较好。产程进展角及胎头下降距离是在评估产程进展中可靠的指标。国外研究应用女性骨盆CT三维重建得出,耻骨联合下缘水平向尾端平移3 cm即为坐骨棘水平[8],胎头下降距离是评估胎头先露部下降程度,是指经耻骨联合下缘画垂线,此线与胎头最低点的垂直距离,以mm表示。而胎先露的定义为胎头颅骨最低点与坐骨棘的关系,故经会阴三维超声测量胎头下降距离更能准确反映内诊检查胎先露位置。有学者研究表明,临床医师内诊检查结果与经会阴三维超声测量参数的关系,提示胎头下降距离与内诊检查胎先露位置的相关性较好,可作为监测胎先露位置的一项较客观指标[9]。在第二产程的早期(40 min以内)自然分娩患者的AOP明显大于手术分娩者[10]。
3.2中线角可重复性较差的原因关于胎头下降超声参数标准化的测量是可行的,可重复性好,但中线角的可重复性较差。这可能与以下因素有关:胎头中线是否能清晰地显示主要取决于胎头的位置,在先露部位于坐骨棘+2以上的任何位置时,因受耻骨联合声影的影响,使得胎儿脑中线难以辨认;另外,若想要得到一条准确的胎头中线,检查者对胎头颅内解剖结构的辨认亦非常重要;最后,三维超声检查技术,胎头中线角的分析是在B平面完成的,而B平面是一个重建的平面,其图像质量较超声检查直接获得矢状面要差。
3.3产程中超声的应用产程管理以最大程度降低剖宫产率为目标,但是仍以保障母儿安全为前提。胎头位置过低,宫口开全以及助产失败后的剖宫产大大增加了不良妊娠结局的风险,故在不同产程早期即寻求理想的分娩方式,是目前研究的热点[1]。阴道指诊的主观性经常因为判断错误而导致产程中错误的临床诊断,从而采取不恰当的处理措施。HASSAN等[11]提出了超声产程图的概念,也就是利用超声检查评估宫口的扩张程度、胎头下降及旋转的情况,以此来描述孕妇的产程进展情况。若超声与阴道指诊同时使用,可为产科医生提供更准确客观的判断。美国母胎医学学会和美国妇产科医师学会在2014年联合发表了新产程标准[12],中华医学会妇产科分会也于2014年发表了对各产程时限和剖宫产指征的最新的专家共识以指导临床[13]。
本研究初步证明在第二产程中三维超声技术的应用是可行的,各个参数的可重复性较好。这一结果与最近一项研究结果类似[14]。
目前,国内外学者对产程中超声的应用仍然处于探索的阶段,尚无统一的临床应用规范指南。虽然超声在产程中的应用易于掌握、操作,可以避免经阴道指诊带来的各种不适及减少感染的机会,迄今的研究结果也表明,超声在产程监测和分娩方式预测等方面是更为客观有效,但是仍需要更多的前瞻性研究予以证实,且联合应用超声多项指标较单项指标对于产程的监测是否能够提供更加准确的判断还不确定,也需大量的研究予以证实。我们下一步的研究将着重于产程进展角及胎头下降距离在预测分娩结果中的作用。

