改良微骨孔完全显微血管减压术治疗原发性三叉神经痛临床研究
贺 鹏
安阳市人民医院神经外科,河南 安阳 455000
三叉神经痛(trigeminal neuralgia,TN)主要指发生于面部三叉神经分布区中反复发作的短暂性、阵发性剧痛,又被称为痛性抽搐[1-3]。根据TN病因学不同,临床将该病分为继发性三叉神经痛与原发性三叉神经痛(idiopathic trigeminal neuralgia,ITN)两种类型[4-6]。侯高磊等[7]指出,临床尚未明确ITN具体发病机制,多认为其主要致病因素为微血管压迫。目前,临床治疗ITN措施较多,包括理疗、中药、三叉神经感觉根部分切断术、三叉神经节射频热凝术、局部封闭治疗、药物治疗及三叉神经显微血管减压术等。蒋栋毅等[8]认为,药物治疗为ITN患者首选治疗措施,但经药物治疗无效后则应接受手术治疗,而相较于其他外科手术类型,显微血管减压术可直接消除压迫三叉神经的责任因素,减轻疼痛感,且能避免三叉神经功能受损。近些年,改良微骨孔完全显微血管减压术在临床得到研发应用,但其具体应用价值尚缺乏大量循证医学证据[9-16]。为此,本研究选取安阳市人民医院82例ITN患者,分组探讨改良微骨孔完全显微血管减压术与传统显微血管减压术治疗ITN临床疗效。
1 资料与方法
1.1一般资料选取2014-08—2016-01安阳市人民医院82例ITN患者,通过随机数字表法分为研究组和对照组各41例。研究组女18例,男23例;年龄33~69(51.35±9.13)岁;患病部位:左侧13例,右侧28例;病程0.6~6.8(3.52±1.43)a。对照组女17例,男24例;年龄36~71(51.19±9.08)岁;患病部位:左侧15例,右侧26例;病程0.7~6.6(3.46±1.38)a。2组性别、患病部位、病程、年龄等基线资料无明显差异(P>0.05),具有可比性。且本研究经我院伦理委员会审批通过。
1.2纳入标准(1)符合人民卫生出版社第7版《神经病学》中ITN临床诊断标准[9];(2)经肌电图检查确诊;(3)经药物治疗3个月以上未取得良好疗效;(4)知情同意本研究。
1.3排除标准(1)并发颅内占位病变者;(2)伴有舌咽神经痛者;(3)并发血管疾病及良恶性肿瘤疾病者;(4)伴有认知障碍或其他神经系统疾病,无法顺利配合完成本研究者。
1.4方法
1.4.1 对照组:采用传统显微血管减压术,气管插管静脉复合麻醉,取健侧卧位,于腋下、四肢处垫海绵垫,避免肢体因血管受压致使血流不通;于耳后临近乳突枕部下方约2/3处行长度为6~7 cm直切口,于枕鳞下约2/3处钻孔作一骨窗(长3~3.5 cm),以骨蜡行止血处理;将硬脑膜呈瓣状切开并进行悬吊,放出脑脊液,以棉片保护小脑,置入宽度为5 mm脑压板,牵开小脑绒球与第4脑室侧孔脉络丛,撕破桥池蛛网膜,进一步排除脑脊液;对三叉神经周边蛛网膜行锐性分离处理,显露三叉神经根部进脑干区,明确引发三叉神经痛“责任血管”,分离血管和三叉神经起始部位,取适量涤纶片垫入三叉神经根部与血管间;确认无出血后以生理盐水进行冲洗,缝合硬脑膜,常规放置引流管,逐层闭合手术切口。
1.4.2 研究组:采用改良微骨孔完全显微血管减压术,麻醉方式与体位同对照组;乳突后直切口划线,1/3位于横窦上,2/3位于横窦下,横窦大致位置用短横线标识(见图1A);以磨钻磨除骨窗外边缘内板,对硬脑膜行切开、悬吊处理,用棉片对小脑表面进行保护,于显微镜下轻柔牵开小脑(见图1B),显露出第V脑神经(图中所示为N)与脑桥结合部,分辨责任血管(箭头所示),排除脑脊液;完全剪开三叉神经周边蛛网膜,最大程度暴露延髓脑桥沟以上脑桥与小脑中脚交汇处;分离、全段显露三叉神经,锐性分离蛛网膜粘连,明确“责任血管”并进行游离(见图1C),以棉片将其推离压迫点;通过Teflon片包绕颅内全段三叉神经(自三叉神经至神经根入桥脑处),对合Teflon片前后两端后以钛夹予以固定;再次检查三叉神经根部进脑干区,推开责任血管,特氟龙棉片隔离血管压迫点(见图1D),对Teflon片进行适当调整,使其能完全包裹神经根部进脑干区,避免责任血管和神经被包裹而影响手术效果;完成显微血管减压后,撤除脑压板,以生理盐水进行冲洗,确定无出血后以人工硬脑膜修补硬脑膜,并以封闭胶封硬脑膜;不放置引流管,逐层闭合手术切口。
1.5观察指标(1)统计对比2组手术情况。(2)统计对比2组临床疗效,根据视觉模拟评分量表(visual analogue scale,VAS)进行评定,无疼痛感为显效;VAS评分降低≥60%,偶需用药缓解为有效;VAS评分降低不足60%,需长期用药为无效;总有效率=(显效+有效)/总例数×100%[10]。(3)对比手术前后2组三叉神经周边部分脑池容积。(4)统计对比2组并发症发生率。

2 结果
2.1 2组手术情况比较研究组手术用时、住院时间少于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 2组临床疗效比较研究组治疗有效率(95.12%)高于对照组(78.05%),差异有统计学意义(P<0.05)。见表2。
2.3 2组手术前后三叉神经周边部分脑池容积变化比较术前2组三叉神经周边部分脑池容积比较,差异无统计学意义(P>0.05),术后2组三叉神经周边部分脑池容积均较术前增大,且研究组三叉神经周边部分脑池容积大于对照组,差异有统计学意义(P<0.05)。见表3。
2.4 2组并发症发生率比较研究组并发症发生率(12.20%)低于对照组(31.72%),差异有统计学意义(P<0.05)。见表4。
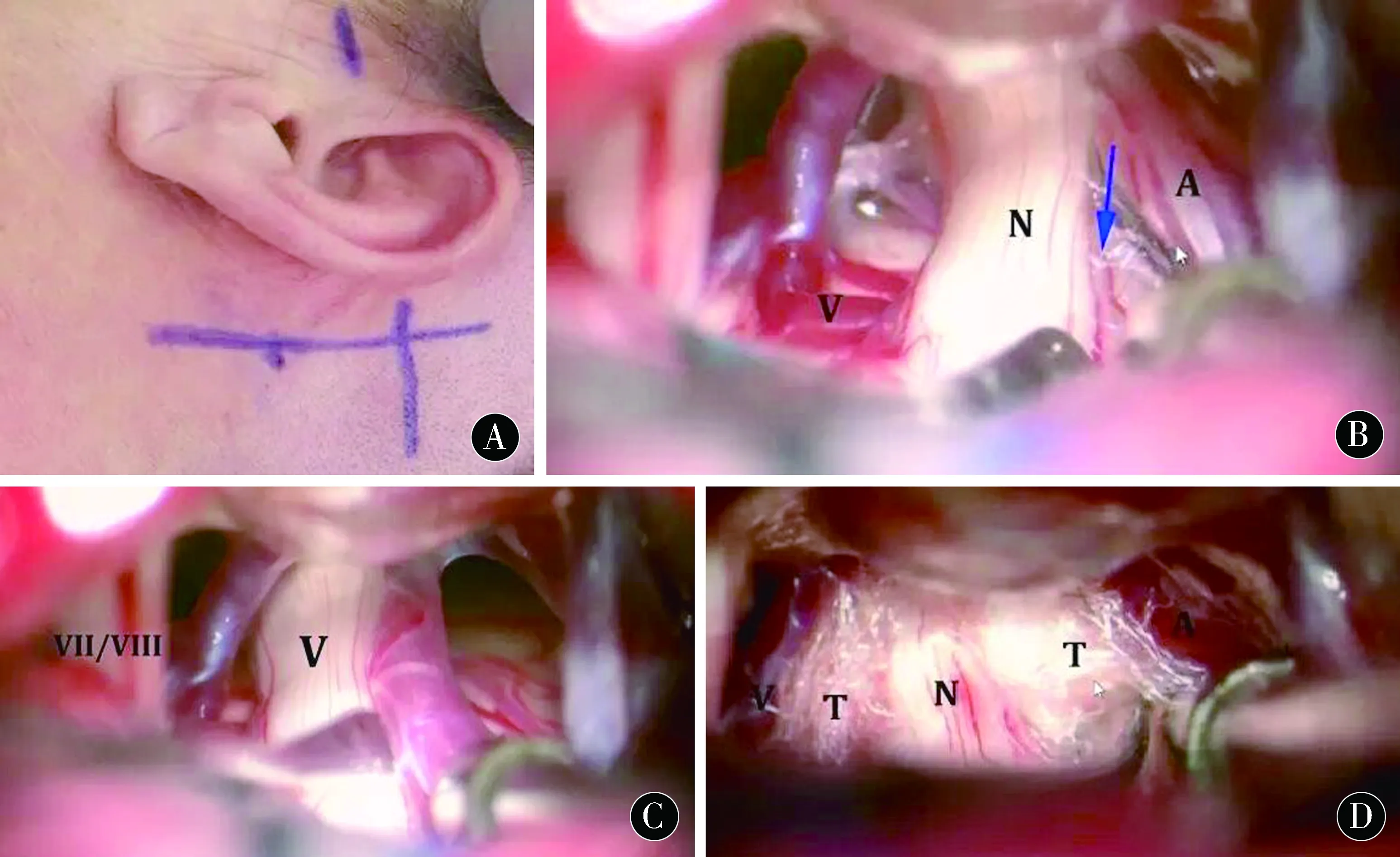
图1 A:切口设计;B:牵开小脑;C:蛛网膜分离;D:隔离血管压迫点Figure 1 A:Incision design;B:Retraction of cerebellum;C:Separation of arachnoid;D:Isolation of vascular compression points

组别n手术用时(h)住院时间(d)研究组412.65±0.417.12±1.48对照组413.76±0.539.74±2.65t值10.6075.527P值<0.05<0.05
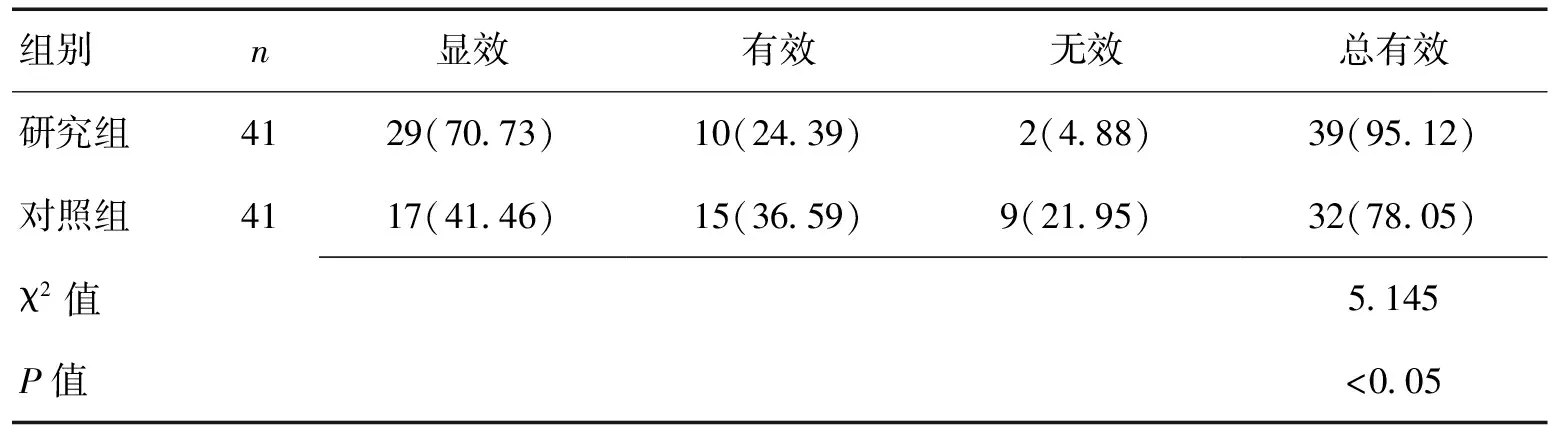
表2 2组临床疗效比较 [n(%)]
表3 2组手术前后三叉神经周边部分脑池容积变化比较

表4 2组并发症发生率比较 [n(%)]
3 讨论
ITN为常见疾病类型,临床尚未明确该病发病机制[17-25]。但多数研究均认为血管压迫为引发ITN的重要因素,权俊杰[11]、庞琪[12]研究表明,舌咽神经痛、面肌痉挛、三叉神经痛均是因对应脑神经根部受血管搏动性压迫引起,血管压迫神经根,可造成神经纤维挤压在一起,进而引发脱髓鞘变,致使邻近神经纤维间形成伪突触。轻微突触刺激可引起一系列冲动传入中枢,而中枢传出冲动可形成传入冲动,进而引发剧烈疼痛感[26-33]。
ITN易反复发作、病情顽固等特征对患者身心健康及生活质量均造成了极大威胁,如何对其进行有效治疗成为困扰临床医师的重要难题[34-45]。目前,ITN治疗措施较为多样,包括手术治疗、药物治疗等,临床建议ITN患者应首先采用药物治疗[46-67]。但徐祎等[19]研究指出,药物治疗虽可缓解患者疼痛感,但不良反应发生率较高,且疾病复发风险较大,多数患者仍需进一步接受手术治疗。显微血管减压术的研发应用为ITN临床治疗提供了新的思路及途径,该措施可有效止痛,且不会引发感觉运动障碍[68-75]。但传统显微血管减压术易引发蛛网膜炎性粘连、减压不充分等多种术后问题,进而出现脑神经麻痹、脑脊液漏等严重并发症,对临床疗效及预后造成了不利影响[76-85]。而相较于传统显微血管减压术,改良微骨孔完全显微血管减压术操作过程中作直切口,便于牵拉肌肉显露骨窗,且术中采用椭圆微骨窗实施操作,可最大程度减轻对硬膜造成的损害,术后通过人工脑膜实施修补覆盖,则可有效稳定颅内压,降低脑脊液漏发生风险,取得显著效果[86-96]。连泽豪[25]研究显示,采用改良微骨孔完全显微血管减压术患者治疗有效率高达94.4%。本研究中,研究组手术情况、临床疗效、术后三叉神经周边部分脑池容积优于对照组,有力佐证改良微骨孔完全显微血管减压术在ITN临床治疗中具有更高应用价值,可减少手术时间,增大三叉神经周边部分脑池容积,利于术后康复。其主要在于改良术式可准确判断责任血管、彻底处理三叉神经周边血管,而有效游离面、听神经间、三叉神经与周边蛛网膜,可为手术治疗提供充足操作空间,便于术者游离、推开责任血管,确保全段三叉神经被完整包裹,进而充分减压整段三叉神经。另从本研究可知,研究组并发症发生率低于对照组,表明改良微骨孔完全显微血管减压术不仅疗效显著,且能降低并发症发生率。
综上,改良微骨孔完全显微血管减压术治疗原发性三叉神经痛效果优于传统显微血管减压术,可减少手术用时及康复用时,改善三叉神经周边部分脑池容积,且并发症发生率较低,安全性较高。

