寰枢椎浆细胞瘤的外科治疗及预后
李彦 姜亮 刘忠军 刘晓光 韦峰 陶立元 于淼 吴奉良 党周华
作者单位:100191 北京大学第三医院骨科 ( 李彦、姜亮、刘忠军、刘晓光、韦峰、于淼、吴奉良、党、周华 );100191 北京大学第三医院临床流行病学研究中心 ( 陶立元 )
浆细胞瘤 ( plasma cell neoplasm ) 是单克隆浆细胞异常增生的恶性肿瘤,发病年龄大多在 50 岁以上,发病率约为 4 / 10 万,患病人数约占所有肿瘤的 1%[1-3]。浆细胞瘤对放疗和化疗均敏感。但脊柱作为浆细胞瘤最常见的累及部位,可以出现病理性骨折、不稳定以及神经损害等骨相关并发症,需要外科治疗的干预[4-5]。寰枢椎 ( C1,C2) 浆细胞瘤作为罕见的发病部位,对其临床特点、外科治疗方式的选择和预后分析尚缺乏相关的文献报道[5-7]。作者通过回顾性分析我院骨科收治的寰枢椎浆细胞瘤患者的临床资料,总结如下。
资料与方法
一、纳入与排除标准
1. 纳入标准:( 1 ) 1999~2015 年因寰枢椎破坏性病变在北京大学第三医院骨科住院治疗者;( 2 )穿刺活检或术后病理诊断为浆细胞瘤者。
2. 排除标准:( 1 ) 存在寰枢椎破坏性病变,但病理诊断非浆细胞瘤者;( 2 ) 穿刺活检可疑浆细胞瘤,但术后病理证实非浆细胞瘤者。
本研究共纳入 12 例,男 6 例,女 6 例,中位年龄 55.0 ( 49.0,61.5 ) 岁,中位病程 4.0 ( 1.6,6.0 ) 个月。12 例均有枕颈部局部疼痛症状,中位视觉疼痛评分 ( visual analog scale,VAS ) 6.0 ( 4.0,7.5 ) 分,其中 9 例 ( 9 / 12,75% ) 为机械性疼痛。11 例就诊时缺乏明确的病理诊断,1 例就诊时已行 CT 引导下穿刺活检证实浆细胞瘤的诊断。3 例 ( 3 / 12,25% )患者伴有脊髓损害症状,均为 Frankel D 级,无二便障碍。所有患者的影像学均表现为溶骨性破坏。10 例接受了 CT 引导下经皮穿刺活检病理取材,结合术后病理、生化检查和骨髓穿刺检查诊断,病理诊断准确率为 100%。2 例因急性神经功能损害进行性加重,术中病理取材。
二、诊断标准
应用国际骨髓瘤工作组 ( International myeloma working group,IMWG ) 的诊断标准:( 1 ) 骨髓单克隆浆细胞的比例>10% 和 ( 或 ) 穿刺组织活检病理诊断为浆细胞瘤;( 2 ) 血清和 ( 或 ) 尿出现单克隆 M 蛋白;( 3 ) 存在浆细胞瘤相关终末器官损伤 ( end-organ damage ) 的证据,包括高钙血症,肾功能损害,贫血或溶骨性病变。
三、治疗策略
( 1 ) 对就诊时尚无病理诊断、有枕颈部疼痛而没有急性神经功能损害的患者,首选安装 Halo-vest外固定后,行 CT 引导下穿刺活检,明确病理诊断后,对有进一步改善生活质量要求的患者行后路枕颈固定融合术;( 2 ) 对上述不能接受 Halo 外固定架的患者,应用费城围领固定后,行 CT 引导下穿刺活检,明确病理诊断;( 3 ) 对有神经功能损害且进行性加重患者,急诊行后路枕颈固定融合、椎管减压术,术中取病理组织明确诊断;( 4 ) 有明确病理诊断,有枕颈部疼痛而无神经功能损害的患者,椎体后壁完整的 C2单发病变患者,行经皮椎体成形术( percutaneous vetebroplasty,PVP )。
所有患者在明确病理诊断后,均常规请血液内科和放疗科会诊。对于单发病灶,一般首选放疗,对于多发病灶,首选化疗,必要时局部放疗。
四、评价标准
应用 VAS 评分评估患者的疼痛程度;应用Frankel 分级评估有脊髓损害患者的神经功能状态,对于 Frankel D 级的患者,应用 Kawahara 等[8]的评价标准将其进一步分级:( 1 ) D1:保留的运动达到最低功能状态 ( 肌力为 3 级 ) 且二便障碍;( 2 ) D2:保留的运动达到中等的功能 ( 主要的关键肌为 3~4 级 ) 且存在二便障碍;( 3 ) D3:保留的运动在较高的功能状态 ( 主要关键肌在 4 级 ) 且二便功能正常。生活质量评价采用 Karnorfsky 评分。脊柱稳定性使用国际脊柱肿瘤研究组织 ( Spine oncology study group,SOSG ) 的 SINS 评价 ( 表1 )。随访方式包括门诊随访、电话随访和信件随访。

表1 脊柱肿瘤的稳定性评分 ( SINS )Tab.1 Classification system of spinal instability in neoplastic disease( SINS )
五、统计学处理
采用 SPSS 24.0 软件进行统计分析,不符合正态分布的计量资料采用中位数 ( 25% 位数,75% 位数 )形式表示,计数资料采用例数 ( % ) 表示。非正态分布的计量资料外科治疗前后比较采用非参数配对Wilcoxon 检验进行。采用 Kaplan-Meier 法进行单因素生存分析,组间比较采用 log-rank 检验进行。所有检验以双侧P<0.05 为差异有统计学意义。
结 果
一、外科治疗方式
6 例行 Halo-vest 外固定后行 CT 引导下穿刺,明确病理诊断后,其中 4 例进一步行后路枕颈固定融合术;3 例使用费城围领外固定后行 CT 引导下穿刺;2 例急诊行后路枕颈固定融合、椎管减压术;1 例行 C2PVP。
二、脊柱稳定性
临床资料和影像学资料完整的 9 例初诊时的寰枢椎局部 SINS 中位数为 13 ( 11,15 ) 分。其中 6 例( 6 / 9,67% ) SINS>12 分,属于脊柱不稳定。所有患者接受外科治疗后,生存期内均未出现再次骨折或脊髓损害加重的表现。
三、疼痛及生活质量
8 例 ( 8 / 12,67% ) 获得长期随访,中位随访时间 32.5 ( 9.3,62.3 ) 个月。8 例外科治疗前的疼痛VAS 中位数为 7.0 ( 4.0,8.0 ),生活质量 Karnorfsky评分中位数为 55 ( 50,60 );外科治疗后的疼痛 VAS中位数为 1.0 ( 0.0,3.5 ),较术前明显降低,差异有统计学意义 (Z=2.371,P<0.05 ),Karnorfsky 评分中位数为 80 ( 70,95 ),明显升高,差异有统计学意义 (Z=2.375,P<0.05 ) ( 表2 )。
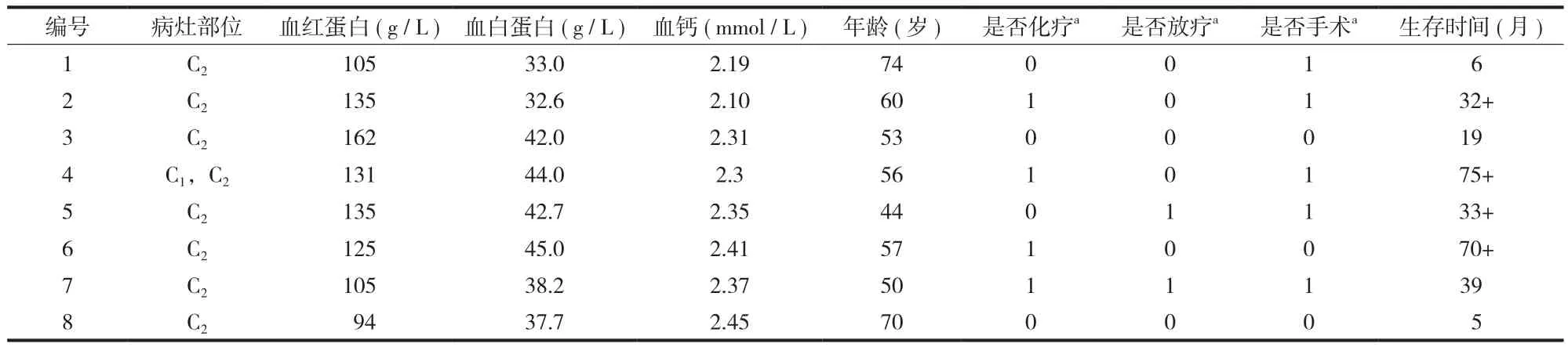
表2 随访患者的临床资料Tab.2 Clinical information of follow-up patients
四、神经功能
3 例有神经功能损害的患者:Frankel 分级为D1 的 2 例均采取后路枕颈固定融合、椎管减压术,1 例术后神经功能恢复至 D2 级,1 例恢复至 E 级;Frankel 分级为 D3 的 1 例患者因存在手术禁忌,采用费城围领外固定治疗,神经功能无改善。
五、生存分析
获得长期随访患者的单因素生存分析结果显示:未接受化疗、高龄 (>60 岁 )、低血红蛋白 ( <110 g / L ) 是患者生存期减少的重要影响因素,差异有统计学意义 (χ2=4.213,χ2=8.333,χ2=4.231,P<0.05 ) ( 图1 )。其它参数的生存期单因素分析结果均显示差异无统计学意义。
六、并发症
1 例行后路枕颈固定融合术的患者围术期发生急腹症,保守治疗好转;其余患者住院治疗期间未发生严重并发症。无住院期间死亡患者。
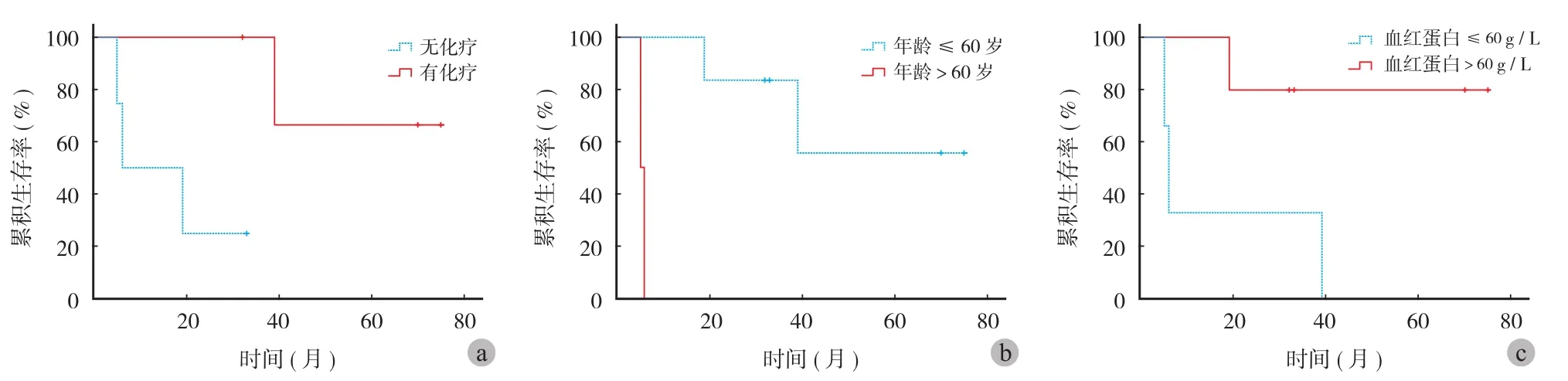
图1 8 例寰枢椎浆细胞瘤的 Kaplan-Meier 生存曲线Fig.1 Kaplan-Meier survival curve of the 8 patients with plasmacytoma in the atlantoaxial spine
讨 论
寰枢椎 ( C1、C2) 属于颅颈交界区,是罕见的浆细胞瘤发病部位。因解剖结构复杂,外科治疗的难度较高,目前尚无可遵循的诊治指南。Ahamadi 等[9]报道了 4 例寰枢椎浆细胞瘤患者,均出现了机械性疼痛或病理性骨折等脊柱不稳定表现。从本组病例的特点来看,全部患者均有枕颈部疼痛,75% 患者存在机械性疼痛,33% 患者脊柱可能不稳定,67%患者脊柱不稳定。因此,寰枢椎浆细胞瘤患者脊柱不稳定发生率高,多数需要外科治疗。
病理组织取材首选 CT 引导下经皮穿刺活检。文献报道,CT 引导下经皮穿刺活检安全性好、准确率高 ( 93.7% ),是确诊脊柱浆细胞瘤的重要检查手段[10-11]。本组 12 例中,有 2 例因急性脊髓功能损害进行性加重,行急诊手术,术中病理取材;其余10 例均采用 CT 引导下经皮穿刺活检取材,准确率100%,未出现并发症。因此,笔者认为 CT 引导下经皮穿刺活检应作为明确寰枢椎浆细胞瘤诊断的常规检查手段。
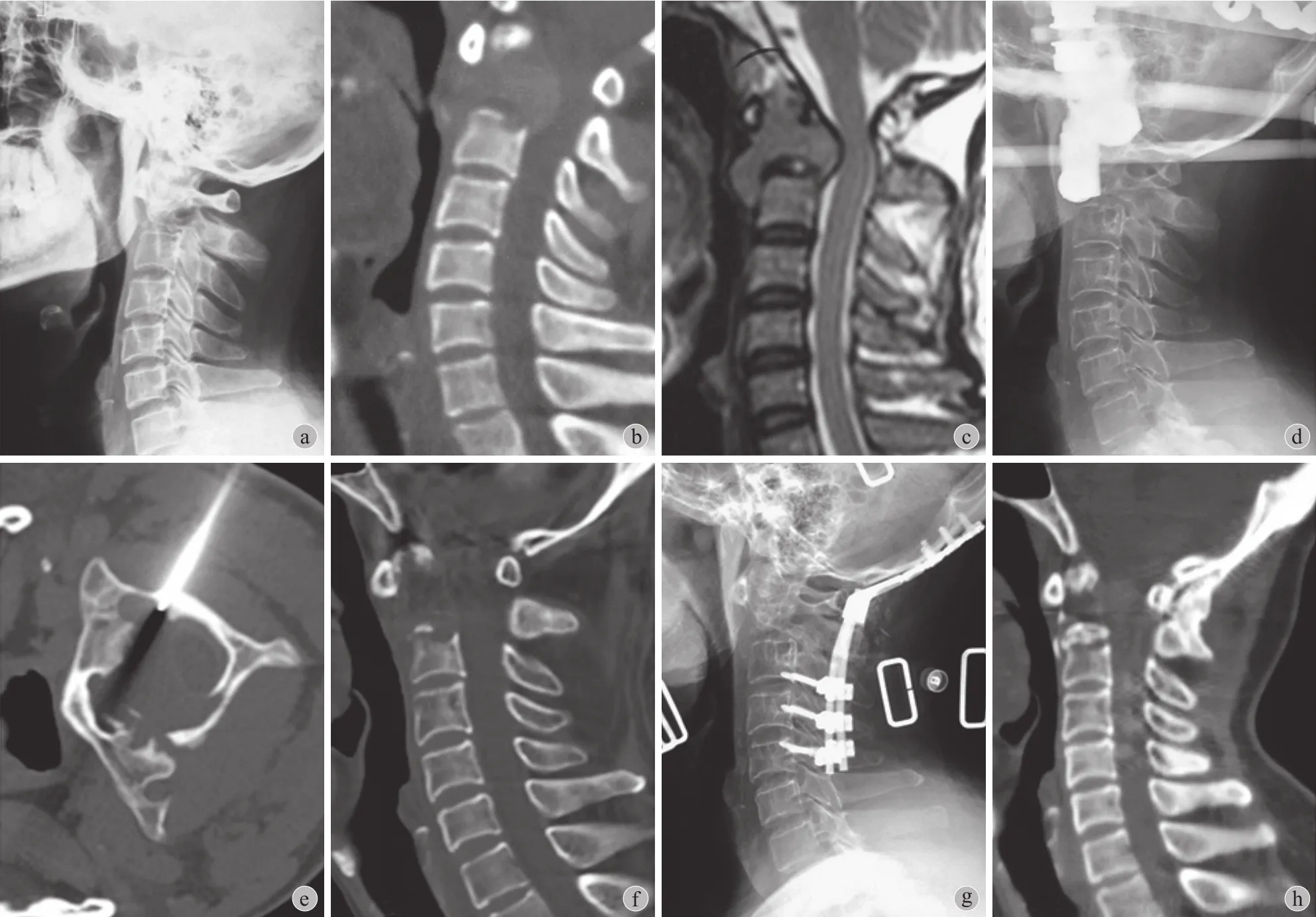
图2 典型病例:男,44 岁,枕颈部疼痛,颈部活动受限 a~c:术前 X 线片、CT、MR,可见 C2 椎体病理性骨折,颈脊髓受压;d~e:Halo-vest 外固定后穿刺活检,明确浆细胞瘤诊断后局部放疗;f~g:放疗后 7 个月复查,局部成骨量少,行后路枕颈固定融合术,拆除 Halo-vest 外固定;h:术后 33 个月复查,C2 病灶有明显成骨反应,枕颈融合良好Fig.2 Typical clinical case: male, 44 years old, occipitocervical pain and limitation of neck movement a - c: Preoperative X-ray, CT and MRI showed that pathological fracture of the C2 vertebral body caused compression of the cervical spinal cord; d - e: Percutaneous aspiration biopsy after Halo-vest external fixation, local radiotherapy after pathological diagnosis of plasmcytoma was made; f - g: Follow up 7 months after radiotherapy,local bone-formation was rare, occipitocervical fixation and fusion were operated, Halo-vest was removed; h: Follow up 33 months after surgery, the bone-formation was obvious, and occipitocervical fusion was achieved
一般认为神经功能损害或脊柱不稳定是脊柱浆细胞瘤的手术适应证[4-5,11-13],本组病例的手术治疗也遵循了这一原则。Guzik[5]认为脊柱骨髓瘤确诊后宜尽早行 PVP,可减轻患者疼痛并提高生活质量。Zadnik 等[4]回顾了 31 例脊柱浆细胞瘤患者手术治疗的预后,神经功能和对镇痛药物的依赖都有明显的好转。Ahamadi 等[9]提出寰枢椎浆细胞瘤的手术指征为存在脊柱不稳定或神经损害症状且 SINS ≥7 分;他们应用 PVP 治疗了 2 例寰枢椎浆细胞瘤患者,但在随访中 2 例脊柱稳定性进一步下降,仍需行后路枕颈固定术。因此笔者认为后路枕颈固定术是首选术式。Yousif 等[7]报告了 1 例 PVP 治疗 C2单发的浆细胞瘤患者,在 9 个月的随访期内,患者症状恢复良好。本组病例中,1 例对化疗效果确切、椎体后壁完整的 C2浆细胞瘤患者行 PVP 的长期预后效果是良好的。对单纯使用外固定后放疗或化疗的患者随访发现,寰枢椎溶骨性病灶成骨反应较慢,需长期佩戴外固定;为了提高预期生存期较长患者的生活质量,仍需行后路枕颈固定融合术 ( 图2 )。
脊柱浆细胞瘤一般对化疗较为敏感,文献报道的中位无症状生存期可达 5 年[14-15]。目前尚无公认的脊柱浆细胞瘤生存期预测模型。Amelot 等[16]曾使用 Tokuhashi 生存评分和 Tomita 生存评分评估 51 例脊柱骨髓瘤患者的生存期,参考和浆细胞瘤国际分期系统 ( International staging system,ISS ) 并与实际的生存期进行比较,结果显示上述生存期预测评估均与实际不符。Zadnik 等[4]的研究结果显示化疗联合放疗是影响脊柱浆细胞瘤患者生存期的重要因素。Guzik[5]则认为年龄、病程和 ISS 分期影响了脊柱浆细胞瘤患者的生存期。本研究的结果显示,未接受化疗、年龄>60 岁和血红蛋白水平低于 110 g / L是降低寰枢椎浆细胞瘤患者生存期的独立因素。
目前尚无明确的寰枢椎浆细胞瘤患者的治疗指南可以遵循,治疗策略存在一定争议。根据上述结果,笔者建议对无急性神经功能损害的患者:一期在可靠外固定的保护下行 CT 引导下穿刺活检,明确病理诊断。二期对于无手术禁忌,存在脊柱不稳定( SINS ≥ 12 分 ) 的患者,行后路枕颈固定融合术;如存在神经损害,可术中椎板 ( 或后弓 ) 切除减压。对有急性神经功能损害的患者,建议一期行后路枕颈固定融合、椎管减压术。
恰当的外科治疗可以有效缓解患者的疼痛程度、提高生活质量、改善神经功能。因本组病例数量有限,且为回顾性研究,未能设计对照分组,尚需大样本随机分组研究验证。

