多功能外固定支架治疗四肢严重开放性骨折病例报道
李公伦 王国蕊*韩锐华 刘清福 倪朝辉
对我院在2010年~2016年期间收治的65例四肢严重开放性骨折患者采用多功能外固定支架行手术固定治疗,治疗效果显著,现报道如下。
1 资料与方法
1.1 一般资料
本组65例,年龄17~65岁(平均27.5岁),其中男49例,女16例;因车祸致伤者45例,因高处坠落致伤者9例,因重物砸压致伤7例,其他外力致伤者4例。下肢股骨骨折者17例,下肢胫腓骨骨折者34例,上肢肱骨骨折者8例,上肢尺桡骨骨折者6例。损伤累及关节者5例,陈旧性骨折2例。合并高血压患者7例,合并Ⅱ型糖尿病患者3例。
1.2 处理方法
对于开放性骨折合并严重周围软组织损伤或其他可危及生命的损伤时应以挽救患者生命为首要原则,待患者生命体征平稳后,再行创面处理,积极控制感染并行下一步治疗。①新鲜的严重的开放性四肢长管骨骨折,应首先处理创面,在局麻或基础麻醉下彻底清创,清除创面内的污染物和坏死组织,并用双氧水、生理盐水、碘伏反复冲洗三遍,随后选用多功能外固定支架进行简单、安全,有效固定。②对多段骨折碎骨块进行整复复位,将较大骨折块进行克氏针等有效简单固定,力求达到功能恢复或解剖复位后采用多功能外固定支架固定。
1.3 术后处理
手术后使用抗生素控制感染,彻底清创是控制感染的有效手段,创面换药处理,常规针道护理(用医用酒精滴针孔,每日 2次),术后第3天根据患者一般情况、创面换药情况决定是否给予患者肢体功能锻炼,若患者一般情况可,宜及早在床上进行关节功能锻炼,加强局部肌肉屈伸活动,谨防关节僵硬、肌肉废用性萎缩等并发症。术后患者需定期拍X线片复查,观察骨痂生长情况,待骨痂生长良好,骨折断端基本消失后方可嘱患者下床,并扶双拐行下肢功能锻炼,粉碎性骨折患者下床活动的时间应相应延后,一般情况下,下床时间为术后6~10周,可携带外固定支架完全负重行走。3~6个月后若X线示有连续骨痂形成,骨折线消失,即可拆除外固定架。外固定支架拆除后即可负重行走。
2 结果
所有病例均获得随访,随访时间为6~48月,45例术后6个月骨性愈合,占69.23%。16例12个月骨愈合,占24.61%。2例延迟愈合,2例发生骨不连,各占3.08%。骨愈合率为91%。2例骨延迟愈合患者均采用住院观察,调节多功能外支架固定锁扣,适量负重及康复锻炼,辅以活血化瘀药物及理疗,18个月骨性愈合。2例骨不连患者行“自体取髂骨植骨融合,调节多功能外支架”术,术后27个月拍 X线片示骨性愈合。骨愈合时间为3~27月,平均时间13.5月。外固定架去除平均时间为7个月,术后出现并发症患者11例,其中针道感染5例,坠积性肺炎2例,泌尿系统感染1例,关节功能轻度受限3例。
患者,男,22岁,因车祸伤致右小腿疼痛、流血、畸形伴活动受限10小时于2015年6月5日入科治疗,入院诊断:①右胫腓骨多段开放性粉碎性骨折;②右小腿后侧皮肤、肌肉毁损伤;③头面部多处皮肤擦挫伤;④右口唇皮肤粘膜撕裂伤。⑤右侧眼眶外侧壁粉碎性骨折。入院后急诊在腰硬联合麻醉下行右胫腓骨多段开放性粉碎性骨折切开复位外支架固定术+右小腿后侧皮肤毁损伤清创探查吻合术+VSD负压引流术+额面部口唇黏膜多处皮肤挫裂伤清创探查缝合术。术后给予抗炎、抗破、止血、输血、补液等对症支持治疗,定期伤口换药。待局部情况稳定后于2015年6月16日行右胫骨下段粉碎性骨折有限切开复位+自体取髂骨植骨术+右小腿后侧皮肤缺损清创缝合术,术后临床治愈出院。
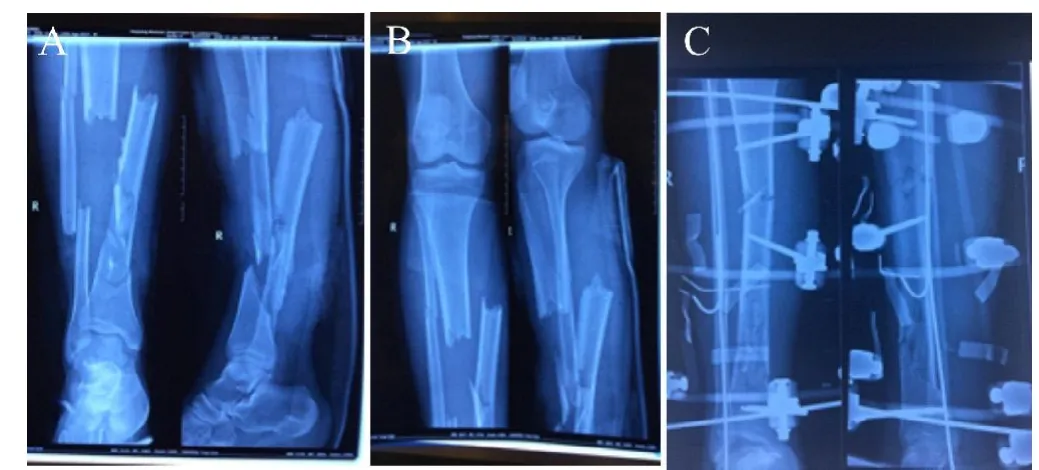
图1,A-B术前X线片示胫腓骨多段粉碎性骨折;C骨折外支架固定术后X线片。
3 讨论
3.1 多功能外固定支架适应证
既往研究表明多功能外固定支架具有多功能载荷、高强度、高刚度及高稳定性的生物力学特点,其万向关节可进行多方面的调节,矫正各种移位畸形,同时可延长短缩肢体,维持患肢长度,另外还能对断端实施加压,治疗中后期支架动力化,让骨折部位遵循生理需求进行修复愈合[8]。应用范围广,其适应证为:①四肢管状骨开放性骨折同时伴有血管、神经损伤,软组织缺损,伤口污染严重,术后需换药、引流、植皮等;②四肢长管状骨多段骨折同时伴骨缺损、肢体短缩、成角畸形等所致骨延迟愈合或骨不连需植骨伤肢。③骨不连或骨折断端需加压固定;④多段、不稳定性骨折;⑤损伤累及关节,需先行关节融合,后给予外固定加压。
3.2 四肢严重开放性骨折特点
①外来暴力较剧烈,合并休克的风险较高,致死的可能性较大。②局部损伤较严重,同一部分可表现为多节段粉碎性骨折,且以下肢损伤最为常见。③多合并严重并发症,如:失血性休克、血管神经损伤、软组织骨缺损伤口面积大且污染重等。因此,四肢严重开放性骨折的治疗尚缺少有效的手术固定方法。既往笔者选择内固定治疗,然而采用内固定物固定虽可靠,且具有一定疗效,但钢板放置需较大切口、术中出血多、手术时间长、周围软组织剥离多等缺点,严重影响骨折周围局部血液供应,急诊手术时多数切口无法直接缝合,从而导致局部感染、发生急性骨髓炎的风险增高,术后恢复期还可能出现骨折畸形愈合、骨不连等情况。
3.3 多功能外固定支架在四肢严重开放性骨折的优点
①胫腓骨因解剖原理,位置表浅,整个骨段内、外、前侧缺乏更多软组织及肌肉保护,在巨大暴力打击下,造成严重骨折特别是多段开放性骨折后,不规则的胫腓骨皮质骨折块,像刀一样锐利,对小腿的软组织及肌肉造成新的损伤[1]。以往,笔者采用手术剥离后钢板固定时,加重小腿软组织损伤,由于钢板尤其是加厚加宽加压钢板,占了一定的容积空间,伤口缝合极为困难,术后导致伤肢血循环差,需经抬高患肢,药物辅助治疗,但伤肢静脉回流不畅乃至障碍,伤肢缺血,皮肤发黑坏死,钢板外露[2],伤肢术后感染的危险及骨髓炎的发生,临床上束手无策,往往增加医患矛盾及医疗纠纷的发生,给临床医生带来极大的心理压力。以往众多学者及临床工作者采用皮瓣,带蒂皮瓣,带血管皮瓣移植覆盖[3],但给患者伤肢造成新的创伤和经济负担。由于外支架的问世,运用于临床治疗四肢长管状骨骨折,经过临床工作者的不懈努力和实践,多功能外支架被用于治疗各种骨折,尤其是四肢长管状骨严重多段开放骨折[4]。②高强度、高刚度、多功能性、稳定性高,外固定支架结构符合生物力学功能、固定稳定、操作简便。能够实现对骨折断端的纵向、横向加压固定,防止骨折端吸收,不影响正常骨质愈合。③外固定架的两端可自由调节方向,便于术中纠正骨折侧方移位、旋转移位,恢复正常力线,且利于准确的复位和牢固固定。④具有一定的弹性加压作用,早期可行功能锻炼,扶双拐早期下地行走,能有效促进伤肢血液循环及骨痂生长,符合骨愈合生物力学原理。⑤骨与软组织缺损严重者,可避免因大切口、放置钢板过多剥离软组织,而影响血运导致骨延迟愈合或骨不连的发生[5],手术时间长,骨折端术野暴露过多,关闭切口不能直接缝合等。伤肢感染几率增加,且因胫腓骨生理解剖关系等,极易引起创伤性、感染性、血源性骨髓炎严重并发症[6],给伤者带来毁灭性的灾难。⑥术后创面换药相对简单,且可直接观察创面愈合情况,必要时可行皮瓣移植、植骨等二次手术促进创面修复[7]。⑦术后早期可调节支架压力,促使骨折断端稳固,促进骨质愈合,待术后复查 X线片示骨折线模糊,断端有大量骨痂形成后可适时调整压力,放松锁钮,逐步依靠肢体负重对断端施压,从而形成应力性刺激,加速骨痂的形成和骨质的愈合[8]。⑧绝大多数外支架患者减少二次手术,减少经济负担。
3.4 防治并发症
四肢严重开放性骨折患者的并发症主要取决于两方面,一方面是创伤因素,具体包括创伤程度、时间以及创面污染程度;另一方面则是手术因素,具体包括创面清创效果、术中操作是否严格遵循无菌要求,术后抗炎效果等等。若患者术后出现了针道感染,则时刻保持针道酒精湿润,并增加换药频率,更换抗菌药物,并及时调整外固定架各处松动的锁钉。术后早期可适当行患肢功能锻炼,但应注意活动的幅度和强度,早期严谨负重锻炼,否则容易导致骨折断端再度错位,影响骨折断端的正常愈合,甚至发生骨不连,并影响邻近关节的活动[10,11]。老年患者若有原发基础病,则应积极对症支持,及时调控血压、血糖,并嘱患者加强营养,减轻思想负担,保持乐观的心态,这些都有助于骨折的恢复。

