子宫切除术后阴道断端裂开的预后因素:巢式病例对照研究
王家鹤 潘晓萌 孔繁斗 李 冰 董晓红 韩 璐
(大连医科大学附属大连市妇产医院暨大连市妇幼保健院妇科,大连 116033)
阴道断端裂开是指阴道断端前、后壁之间部分或全层裂开,伴或不伴腹腔内容物脱出。阴道断端裂开是全子宫切除术后少见但较严重的并发症,主要临床表现为阴道流血、流液及腹痛,甚至腹腔内容物脱出。其发生率虽低,但一旦发生需要紧急评估和再次手术,对患者的心理和身体都带来极大伤害。本研究采用巢式病例对照研究方法,分析2015年1月~2018年9月4所医院妇科收治的子宫切除术后阴道断端裂开患者的临床资料,探讨发生阴道断端裂开的临床特征和预后因素,旨在加强围术期管理,尽可能降低该病发病风险。
1 对象与方法
1.1 研究对象
选取2015年1月~2018年9月大连市妇幼保健院、大连医科大学附属第一医院、大连大学附属中山医院、大连市友谊医院收治的全子宫切除术及广泛性全子宫切除术的队列,将术后发生阴道断端裂开21例纳入病例组,4所医院病例数分别为18、1、1、1例。通过病例组的手术日期,检索同一术者在同一医院中此时点最为接近的全子宫切除术或广泛性全子宫切除术,按1∶4频数匹配未发生阴道断端裂开的84例为对照组。
1.2 研究方法
采用回顾性巢式病例对照研究的方法,由5名妇科医师通过医院电子病例数据库收集、记录、归纳纳入研究的病例资料信息,包括一般情况(年龄、BMI、是否绝经),既往恶性肿瘤手术史,原发疾病(良、恶性),围术期合并症(贫血、糖尿病、高血压),手术相关情况(手术途径、手术时间、术中出血量、住院时间)共12项变量。以发生阴道断端裂开的患者为研究对象,比较病例组和对照组临床特点,并进行单因素、多因素回归分析,以找出发生阴道断端裂开的预后因素。分析全子宫切除术后发生阴道断端裂开的临床特征及可能的诱因。本研究获得大连市妇幼保健院暨大连市妇产医院医学伦理委员会批准(2020022),符合知情同意、控制风险、保护隐私等原则。
1.3 统计学方法
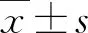
2 结果
2.1 21例子宫切除术后阴道断端裂开的临床特征
年龄(50.6±4.6)岁,BMI 23.2±3.0。绝经11例,绝经年限(3.73±2.65)年。既往恶性肿瘤手术史2例,术后均行化疗。合并高血压4例,贫血7例(轻度3例,中度4例),脑血栓1例,甲状腺功能减退(甲减)1例。良性疾病9例,恶性肿瘤7例,宫颈高度鳞状上皮内病变(HSIL)4例,子宫内膜不典型增生1例。
阴道断端裂开发病距手术时间10天~34个月,中位数3个月。主要症状:阴道流血7例,阴道流液6例,疼痛5例,无明显临床症状于门诊复查发现5例。伴腹腔内容物脱出8例(其中5例肠管脱出于阴道内,1例肠系膜脱出于阴道内,2例肠管脱出于阴道外口)。19例手术缝合阴道断端,2例保守治疗,均愈合良好。
2.2 单因素分析结果
见表1。相比于对照组,病例组BMI≥24比例低,原发疾病为恶性肿瘤比例高,腹腔镜比例高,手术时间长(P<0.05)。2组年龄、绝经比例、术前合并症、出血量及住院时间差异无显著性(P>0.05)。
2.3 多因素分析结果
见表2。BMI、手术时间及手术途径是全子宫切除术后发生阴道断端裂开的独立预后因素。
2.4 发病诱因
发病直接诱因为性生活4例,放疗3例,便秘3例,阴式超声检查2例,膀胱阴道瘘1例,阴道断端感染1例,慢性咳嗽1例,余6例未发现直接诱因。
3 讨论
3.1 临床特征
Hur等[1]报道的10例阴道断端裂开患者中位发病时间为11周。文献报道中最早于术后3天发生,最晚术后30年[2,3]。本组发病时间术后10天~34个月,中位数3个月。不同文献报道其就诊的第一主诉不同,疼痛为58%~100%,阴道流液为55.6%,流血为23.5%~90%,伴随腹腔内容物脱出为35%~67%[4,5],尚有极少部分患者无明显临床症状。本组主要表现阴道流血(7例)、流液(6例),以疼痛为主诉最少(5例),8例伴腹腔内容物脱出。5例无明显临床症状术后常规门诊复查发现,提示全子宫切除术后应定期随诊。

表1 全子宫切除术后阴道断端裂开预后因素的单因素分析

表2 全子宫切除术后阴道断端裂开预后因素的多因素logistic回归分析
3.2 预后因素
Donnellan等[6]的研究显示BMI≥30的女性发生阴道断端裂开的风险较低(OR=0.29,P=0.02),Das等[7]的研究显示年龄的增加(OR=0.95)和BMI(OR=0.98)对阴道断端裂开均为保护因素。本研究结果显示,年龄对术后阴道断端裂开的发生无影响,BMI是影响阴道断端裂开的独立预后因素,病例组BMI≥24的比例低于对照组,认为较高的BMI是阴道断端裂开的保护因素,但目前仍需要大样本研究的支持。恶性肿瘤为影响阴道断端裂开的预后因素,Fuchs Weizman等[8]的研究显示,发生阴道断端裂开的风险恶性肿瘤较良性疾病高3倍,本研究结果也表明恶性肿瘤术后发生阴道断端裂开的风险较高,这与恶性肿瘤患者本身的特点如高龄、多有合并症、手术时间长、需术后放化疗等辅助治疗有关。妇科恶性肿瘤的盆腔淋巴结清扫可能造成盆腔积液,影响阴道断端愈合。本研究结果显示病例组手术时间长,目前有关阴道断端裂开的报道中无明确手术时间与断端裂开的相关性,本研究结果显示手术时间长是独立预后因素,但强度较低(OR=1.016),仍需要更多病例研究的支持。影响手术时间的因素较多,包括患者因素如肥胖,疾病因素如恶性肿瘤,术者因素如手术技巧等,唯有术者因素为可干预因素,应术前充分准备及评估,提高术者手术技巧,尽可能缩短手术时间可能对降低术后发生阴道断端裂开有益。
大多数研究表明腹腔镜手术发生阴道断端裂开的风险明显高于经腹及经阴道手术。Fuchs Weizman等[8]的多元回归分析结果显示,腹腔镜术后阴道断端裂开风险更高(OR=23.4,P=0.007)。本研究结果表明腹腔镜术后发病风险较开腹手术高9.598倍。分析可能的原因包括:阴道断端缝合张力不足出现断端出血;断端边缘缝合间距过宽对合不良;打结过松容易引起滑脱、出血,打结过紧容易引起组织缺血、坏死,均影响局部组织愈合,增加阴道断端裂开的风险。术者经验是重要的影响因素。Hur等[5]报道同一术者随着手术经验的积累,术后阴道断端裂开的发生率逐步下降。本研究对照组与病例组均为同一时点、同一术者的操作,避免手术经验对结果的影响。腹腔镜手术能量器械的使用是必不可少的,相对开腹手术的冷刀,使用能量器械切开阴道会致阴道断端及一定范围内阴道壁组织热损伤,甚至组织坏死,增加断端愈合不良的几率。梁军等[9]研究表明能量器械比冷刀对组织的损害更严重,不同电外科设备产生不同强度的组织破坏,其中超声刀最小,双极电刀最严重。建议尽量减少能量器械的应用,对阴道断端出血用缝扎止血代替电凝,以降低阴道断端裂开的发生,可以参考宋华等[10]应用改进的吸耳球法缝合阴道断端。
3.3 诱发因素
性生活被认为是发生阴道断端裂开的最常见的直接诱发因素。术后过早或频繁的性生活反复对阴道断端产生直接暴力冲击作用,并易引发残端炎性反应,导致断端愈合不良及裂开。Hur等[1]报道性生活后阴道断端裂开发生于术后6周~4个月,中位数11周。目前尚无明确证据表明术后多久开始性生活是安全的,多建议术后禁止性生活3个月,对于有恶性肿瘤术后放化疗等高危因素者,应延长禁止性生活时间,建议先行阴道检查判断阴道断端愈合良好再行性生活。接受术后放化疗等辅助治疗者阴道断端裂开发生率(3%)明显高于未进行辅助治疗者(0.4%)[11],其可能机制为辅助放疗造成的局部进行性闭塞性动脉炎引起组织缺血、缺氧,影响组织愈合,增加阴道断端裂开的风险[12]。Drudi等[11]观察到辅助治疗术后发生阴道断端裂开的时间更早,平均发病时间为23天。Nezhat等[13]建议至少术后6周以后再行放射治疗,给组织足够的愈合时间。化疗可以通过影响胶原蛋白合成与沉淀,减少成纤维细胞增生或抑制毛细血管芽出等影响伤口愈合;同时,化疗还可以引起骨髓抑制使全血细胞减少,抑制自身代谢,延迟愈合。便秘与慢性咳嗽可引起腹压增加,作用于尚未完全愈合的阴道断端,易诱发阴道断端裂开。本组4例发病考虑与长期慢性咳嗽及便秘有关,术后应给予相应饮食指导和药物治疗。赵雪松等[14]报道6例全子宫切除术后阴道断端裂开中3例发生于阴式超声检查后。本组2例发生于阴式超声检查后,均发在术后3个月。对于有影响预后因素的全子宫切除术后患者,建议酌情后延阴式超声检查时间,或行腹式超声检查。本组2例因感染阴道断端裂开,1例大肠埃希菌感染,1例膀胱阴道瘘合并感染。感染是公认的引起阴道断端裂开的诱发因素之一[15]。故围术期应积极预防感染,注意外阴部清洁,严格无菌操作,规范性使用抗生素。
综上,阴道断端裂开是全子宫切除术后少见而严重的并发症,应以预防为主。提高腹腔镜手术技巧,避免能量器械处理阴道断端,加强有合并症患者及恶性肿瘤的围术期管理,避免过早性生活、阴式超声检查,积极干预高腹压慢性病,以尽量避免诱发因素,降低阴道断端裂开的发病风险。

