单向式全胸腔镜肺叶切除术治疗非小细胞肺癌的临床观察
王长起
肺癌在近年来发病率有明显升高趋势[1],根据国内外的肺癌治疗指南推荐肺叶切除术是治疗非小细胞肺癌的首选术式,针对Ⅰ~Ⅱ期的早期非小细胞肺癌(non small-cell lung cancer,NSCLC)患者肺叶切除术治疗已经成为常规治疗方法[2]。近年来随着微创技术的发展,电视胸腔镜由于具有微创性,因此在胸外科疾病的治疗中得到重视,但是全胸腔镜肺叶切除术(complete video-assisted thoracic surgery,c-VATS)由于对手术设备及手术技巧要求较高,因此手术难度较大。我院对收治的早期非小细胞肺癌患者采用单向式全胸腔镜肺叶切除术治疗,旨在探讨单向式全胸腔镜肺叶切除术在早期非小细胞肺癌治疗中的应用价值。
1 资料与方法
1.1 一般资料
选取我院2011年6月至2014年1月期间收治的早期非小细胞肺癌患者68例,入选标准:术前病理检查确诊为Ⅰ~Ⅱ期非小细胞肺癌,术前CT提示肿块直径<5 cm,肺门区域无钙化淋巴结,拟行肺单叶切除术及清扫最少3组以上肺门纵膈淋巴结手术。患者年龄42~75岁,男性47例,女性21例;病变部位:左肺30例,右肺38例;肿块直径1.31~4.86 cm;病理类型:鳞癌23例,腺癌37例,其他8例;TNM分期:Ⅰ期28例,Ⅱ期40例。将患者按照手术方式不同进行分组,其中37例行单向式全胸腔镜肺叶切除术患者为观察组,31例行开放肺叶切除术患者为对照组。2组患者在年龄、性别、肿瘤直径、肺功能预测值、病理类型、TNM分期等方面比较,差异均无统计学意义(P>0.05)(表1)。
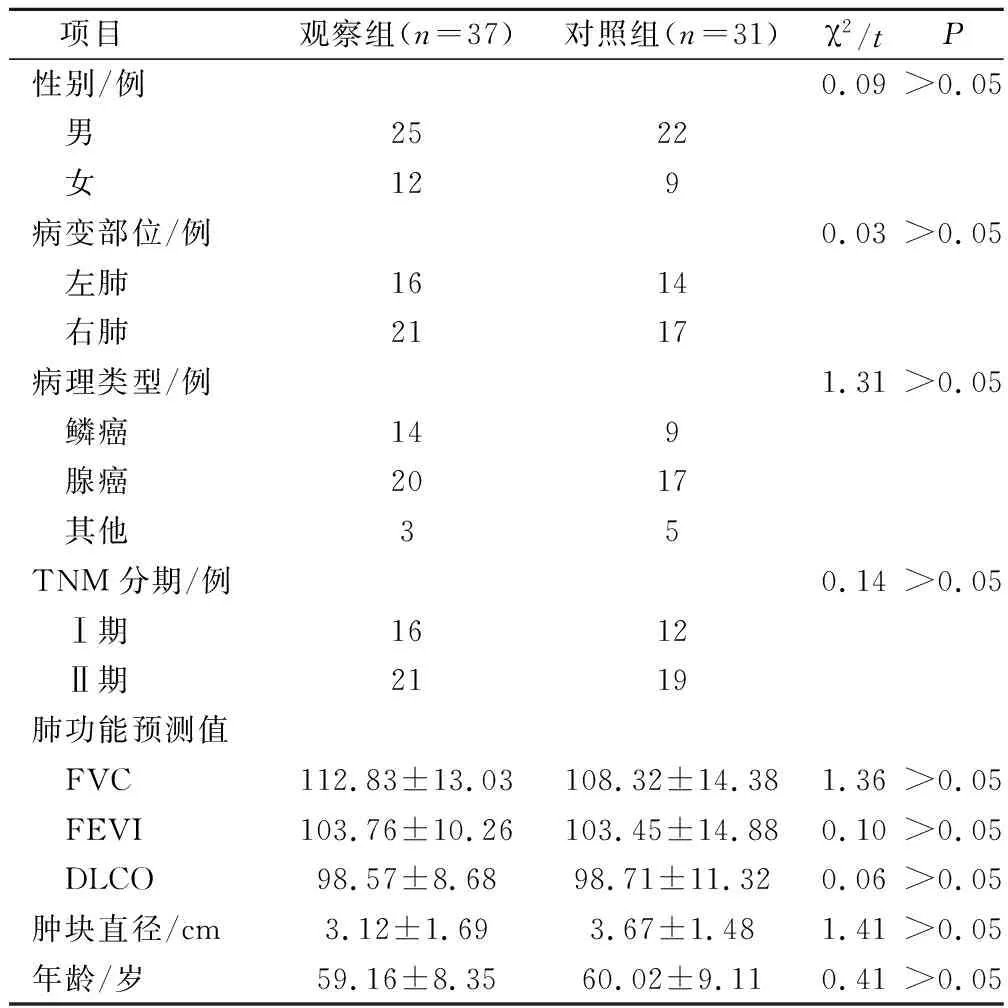
表1 2组患者一般资料比较
1.2 方法
1.2.1 对照组 患者给予开放肺叶切除术治疗,在气管插管单肺通气下行全麻,麻醉满意后取健侧卧位,在患侧胸第5肋间做长15~20 cm侧切口,常规开胸后直视下行肺叶切除术及肺门淋巴结清扫术,淋巴结清扫范围最少在3组以上,并且包括第7组淋巴结,术后常规留置引流管1根。
1.2.2 观察组 患者给予单向式肺叶切除术治疗,在气管插管单肺通气下行全麻,麻醉满意后取健侧卧位,在患侧腋中线第7肋间或第8肋间位置做一1.5 cm的切口为胸腔镜孔置入胸腔镜观察镜头,在腋前线与锁骨中线第3肋间、第4肋间位置水平做一3~4 cm切口为主操作孔,在腋后线与肩胛下线位置做一第8或第9肋间做一1.5 cm的切口为副操作孔。在主操作孔与副操作孔中置入操作器械,操作术者先观察肺部病变所在位置及有无粘连,病变为上叶、中叶位置时从前到后的单方向推进操作,病变为下叶位置时从下到上单方向进行推进操作,肺门位置以肺静脉-支气管-肺动脉-肺裂的顺序进行操作,肺叶切除后常规行肺门淋巴结清扫术,淋巴结清扫范围最少在3组以上,并且包括第7组淋巴结,切除肺叶从主操作孔取出。术后常规留置引流管1根。
1.3 观察指标
观察2组患者手术时间、术中出血量、手术切口长度、淋巴结清扫数目、术后引流时间及引流量、住院时间、术后24 h时疼痛程度(VAS评分)、并发症发生情况、围术期死亡率,单向式肺叶切除术患者有无术中中转开胸手术情况。
1.4 随访
术后常规进行随访,以门诊随访为主,电话随访为辅,术后每3个月随访一次行胸部及腹部CT及超声检查了解有无病灶复发及转移,每间隔6个月行全身CT检查,2年后改为半年随访一次,如复发患者则根据复发情况进行相关治疗。
1.5 统计学方法
2 结果
2.1 2组患者近期疗效比较
观察组患者无1例术中中转开胸,2组均完成手术,未出现围术期死亡。观察组手术切口长度、手术时间、术中出血量、胸液量、术后引流时间、术后住院时间、术后24 h VAS评分短于(低于)对照组,差异具有统计学意义(P<0.05);淋巴结清扫组数、淋巴结清扫数目2组差异无统计学意义(P>0.05),见表2。
2.2 2组患者术后并发症发生情况比较
观察组术后发生1例心律失常,1例余肺不张,并发症发生率5.41%;对照组发生9例不良反应,其中心律失常2例,余肺不张3例,肺部感染4例,并发症发生率29.03%。对照组并发症发生率高于观察组,差异具有统计学意义(χ2=6.94,P<0.05)。
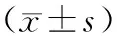
表2 2组患者近期疗效比较
2.3 2组患者术后随访结果
截止随访结束时间,对照组共失访6例,观察组失访5例,失访率分别为19.36%、13.51%,对照组随访时间31.28个月,观察随访时间32.84个月。对照组术后1年生存率、3年生存率分别为96.77%(30/31)、83.87%(26/31),观察组术后1年生存率、3年生存率分别为100.00%(37/37)、86.49%(32/37)。2组失访率、随访时间、1年生存率、3年生存率比较,差异无统计学意义(P>0.05)。
3 讨论
随着工业化进程的发展和人口吸烟率的居高不下,肺癌也呈现快速增长趋势[1],对早期非小细胞肺癌的治疗以外科手术为首选方法[2],辅助化疗及放疗等综合措施,其术式为标准的肺癌根治术:肺叶切除术+系统纵膈淋巴结清扫。
电视胸腔镜手术治疗非小细胞肺癌具有微创性,全胸腔镜肺叶切除术治疗肺部疾病的疗效已经较为肯定,但是其对设备要求较高,而且技术难度较高[3],首先是因为全胸腔镜肺叶切除术需要在三维视野和二维视野之间进行切换,因此手术难度较大;其次在进行手术操作时切口位置也较为局限,所以临床应用较难大范围推广。我院在采取全胸腔镜肺叶切除术治疗早期非小细胞肺癌时发现采用单向式全胸腔镜肺叶切除术无论在手术流程还是切口设计上均能克服全胸腔镜肺叶切除术的不足,而且比较传统的开放肺叶切除术创伤性更小,明显缩短了手术时间及减少了术中出血量,更为有利于术后早期切口的愈合[4-7]。从切口来看单向式全胸腔镜肺叶切除术选取2个操作孔和1个视头孔,操作孔在人体中线周围一高一低、一前一后,其中主操作孔在肺门前方更利于手术操作,术中操作时也可呼吸配合保障了操作区域的大范围覆盖。从操作流程来看切除上叶、中叶时从前到后的方向推进,下叶切除时从上到下推进,体现了单向式的概念,手术中从肺静脉开始进行逐渐推进游离切除病变组织,先切除表浅组织后切除深部组织,使得深部组织得到充分暴露,肺裂最后进行处理,因此手术难度明显降低[8-9]。
笔者体会到单向式全胸腔镜肺叶切除术对初学者更容易掌握操作技巧,为单点操作,因此相对规避了有效腔镜操作孔对移动限制的劣势,不进入肺实质内,因此即使存在肺裂发育不全也不影响手术。但是同样的由于操作孔的限制如存在大范围的粘连则操作器械无法进行会师因此并不适用此术式[10],肺门操作时务必要对解剖层次清楚,在离断血管和支气管时要让其恢复到生理位置后进行辨认无误方能进行离断,对淋巴结的清扫务必彻底,不要直接钳夹淋巴结以防止发生破裂引起肿瘤细胞扩散种植[11-12]。单向式全胸腔镜肺叶切除术治疗非小细胞肺癌的临床疗效临床报道资料显示与开放手术疗效相当[13-15],但是比较开放手术能明显缩短手术时间及减少术中出血量,对患者远期疗效认为也能达到与开放手术相当的疗效。本文研究结果显示单向式全胸腔镜肺叶切除术治疗的观察组手术长度、手术时间、术中出血量、淋巴结清扫组、淋巴结清扫数目、胸液量、术后引流时间、术后住院时间、术后24 h VAS评分短于(低于)开放肺叶切除术治疗的对照组,显示了单向式全胸腔镜肺叶切除术治疗的微创性,术后并发症的发生率观察组仅为5.41%,对照组高达29.03%,肺炎等并发症在对照组中较为多见,可能与开放手术创伤性较大、手术时间长组织暴露时间较长等原因有关;术后远期随访结果显示,对照组术后1年生存率、3年生存率分别为96.77%、83.87%,观察组术后1年生存率、3年生存率分别为100.00%、86.49%,表明远期的疗效也较为满意。但是由于本研究为小样本研究,而且对患者手术前后辅助放疗、化疗等因素未进行考虑,以上因素对远期生存率的影响是否影响到本研究中患者远期生存率,尚无直接证据,需要在后期研究中对以上因素进行考虑的前提下进一步研究。
综上所述,单向式全胸腔镜肺叶切除术治疗早期非小细胞肺癌是可行的,具有创伤性小、术后并发症发生率低等优势,能达到与开放肺叶切除术同样的淋巴结清扫范围,远期疗效与开放肺叶切除术相当,但需要大样本和考虑化疗、放疗等因素下进一步研究证实。

