肥厚型梗阻性心肌病患者经皮室间隔心肌消融术后并发症分析
罗晓亮,杨伟宪,乔树宾,袁建松,刘蓉,崔锦钢,春语诗,胡奉环
肥厚型心肌病以心肌非对称性肥厚为特征,中国肥厚型心肌病的患病率估测为80/10万,粗略估算中国成人肥厚型心肌病患者超过100万[1],根据左心室流出道是否狭窄分为肥厚型梗阻性心肌病(HOCM)和肥厚型非梗阻性心肌病。约70%的患者存在静息或潜在流出道梗阻[2],可导致胸闷、胸痛、心悸、黑矇、晕厥等临床症状,并且是导致心血管死亡的独立危险因素[3,4]。对于HOCM,应初始给予药物治疗,包括β受体阻滞剂、钙拮抗剂等,但经过药物治疗仍有部分患者存在严重的临床症状,纽约心脏协会(NYHA)心功能分级Ⅲ~Ⅳ级或仍反复晕厥,部分患者也可以出现药物不耐受的情况,对此类患者,目前的主要治疗方法包括外科心肌切除术和经皮室间隔心肌消融术(PTSMA)。外科手术是治疗HOCM的金标准,多项研究证明,在有经验的中心,外科手术死亡率低,治疗效果确切[5],但手术技术难度高,创伤较大,部分患者如合并严重肺部疾病或脑血管疾病往往不能耐受外科手术。
近20年来,PTSMA成为一种替代外科手术的治疗方法,最早由 Sigwart[6]于1995年完成,其原理是通过向冠状动脉间隔支注入无水酒精,使部分室间隔心肌坏死,以致流出道梗阻减轻。本研究通过回顾分析我院357例接受PTSMA患者的病历资料及围术期情况,总结分析PTSMA术中及围手术期并发症,评价PTSMA早期的安全性和远期预后情况。
1 资料与方法
研究对象:连续入选我院2000-08至2017-04行PTSMA的HOCM患者357例,平均年龄(48.6±11.4)岁,其中男230例(64.5%),NYHA心功能分级≥Ⅲ级255例(71.4%),有黑矇或晕厥史88例(24.7%),既往1例曾于外院行PTSMA,1例因心律失常已植入永久起搏器。通过病历查询收集临床资料,回顾性分析患者的基线数据,手术情况及围术期并发症。
入组标准:HOCM的诊断根据临床表现、心电图和超声心动图特征。排除继发性原因,如高血压、主动脉瓣狭窄等;经充分药物治疗效果不佳或因药物副作用不能耐受,患者仍有严重临床症状,包括胸闷、胸痛,NYHA心功能分级≥Ⅲ级或反复黑矇、晕厥;超声心动图检查左心室流出道静息压差≥50 mmHg(1 mmHg=0.133 kPa),或激发试验压差≥70 mmHg,室间隔厚度≥15 mm,梗阻位于室间隔基底段;冠状动脉造影显示有适合消融的间隔支。
排除标准:肥厚型非梗阻性心肌病;终末期心力衰竭;合并需要外科手术的疾病,如严重二尖瓣病变,乳头肌异常、冠状动脉病变;室间隔弥漫增厚,室间隔厚度≥30 mm;术前存在左束支阻滞;术前存在二度以上房室阻滞;严重肝肾功能衰竭。
消融方法:术前准备同一般心血管病介入治疗,提前停用β受体阻滞剂和钙拮抗剂。具体步骤可参考2012年《HOCM患者PTSMA的中国专家共识》[7]。
消融成功终点:通常认为左心室流出道压力阶差下降≥50%,或静息左心室流出道压力阶差<30 mmHg[7]。
随访:以院内住院期间围术期并发症为主,同时出院后每半年进行1次门诊或电话随访,研究终点为全因死亡。
统计学方法:应用SPSS19.0统计学软件进行分析。计量资料以±s表示,计数资料以例和百分率表示。
2 结果
2.1 入选患者基线情况
入选的357例患者中,352例(98.60%)成功接受PTSMA。平均年龄(48.5±11.3)岁,男性228例(64.8%)。5例未完成手术操作的原因包括:急性左心衰竭1例,PTSMA术中指引导管致左主干-前降支夹层1例,交通支即刻开放而终止手术1例,整体交换球囊加压试封堵后出现三度房室阻滞而终止手术1例,术中酒精注射0.5 ml即出现持续性低血压而终止手术1例。
成功接受PTSMA的352例患者,术中向间隔支平均注入无水酒精(2.4±1.2)ml,平均消融间隔支(1.1±0.4)支,127例(36.1%)患者发生一过性三度房室阻滞。320例(90.9%)患者即刻手术成功,术前左心室流出道压差为(97.9±36.9)mmHg,术后即刻为(25.5±18.1)mmHg;32例(9.1%)未即刻成功患者术前左心室流出道压差为(107.9±34.2)mmHg,术后即刻为(73.9±27.2)mmHg。
2.2 围术期并发症情况
心包填塞4例(1.1%),均进行心包穿刺引流后好转,无外科治疗。一过性三度房室阻滞127例(36.1%),其中1例住院期间安装永久起搏器(0.3%);5例为迟发型完全房室阻滞(2 例再次植入临时起搏器,恢复窦律后延迟拔出起搏导线,住院期间均未安装永久起搏器),其余三度房室阻滞患者均自行恢复窦性心律。
严重恶性心律失常18 例(5.1%),均为室性心动过速(室速)或心室颤动(室颤),其中2例(0.6%)持续室速经电转复后恢复窦性心律,2例(0.6%)室颤经除颤后恢复窦性心律,1例死亡。
交通支开放14例(4.0%),术中造影发现交通支开放,可至左前降支远端、左回旋支、右冠状动脉,均立即停止无水酒精注射,其中1例发生室颤,电转复后恢复窦性心律;1例致急性下壁ST段抬高型心肌梗死,对症治疗后好转;1例死亡。
下肢静脉血栓5例(1.4%),1例合并肺动脉血栓栓塞,均是从股静脉置入临时起搏器患者,经抗凝治疗后好转。
穿刺动脉通路损伤6例(1.7%),其中股动静脉瘘 2例,股动脉假性动脉瘤1例,对症处理后均好转出院;有3例腹膜后出血,1例手术修补时死亡,另2例保守治疗好转。
2.3 围术期死亡情况
死亡4例(1.1%)。分别为:术后因严重恶性心律失常应用胺碘酮,出现药物性肝损害,继发多脏器衰竭1例;交通支开放,酒精导致大面积心肌梗死,心原性休克1例;股动脉穿刺部位迟发(术后第3天)出血致腹膜后血肿,失血性休克,行股动脉修补术中死亡1例;迟发(术后第6天)心脏破裂1例。
2.4 长期随访结果
平均随访(6.2±3.8)年,有6例患者死亡,其中3例为猝死,1例因心房颤动脑栓塞死亡,1例死于脑出血,1例因直肠癌死亡。
3 讨论
经过药物治疗仍会有部分HOCM患者存在严重临床症状,也有HOCM患者存在药物不耐受的情况。自从PTSMA技术开展以来,人们一直关注其安全性。本研究术中即刻成功率与国外报道相近,见表1。
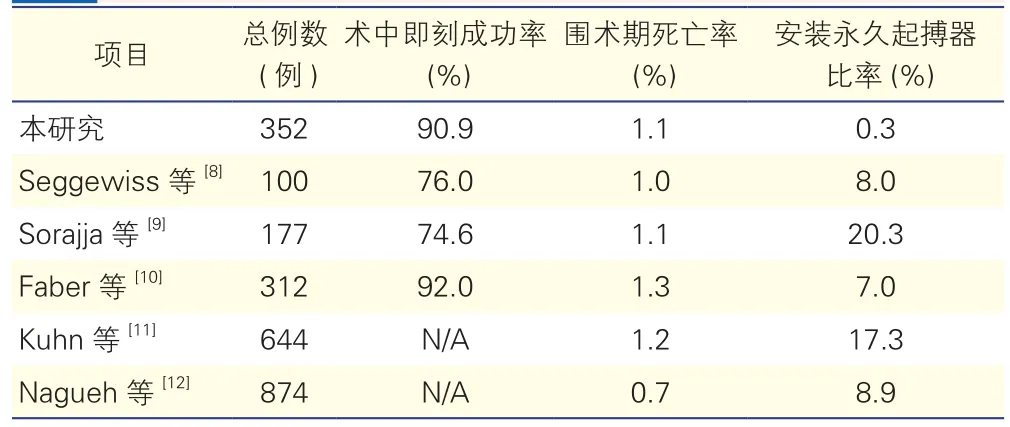
表1 本研究与国外研究数据对比
PTSMA操作与冠状动脉介入治疗相同,并包括临时起搏器植入,因此,介入并发症自创伤性穿刺开始随时可能发生,且发生率高于普通介入治疗,因为穿刺部位更多,通常包括至少两处动脉、一处静脉的穿刺。对于术者,由于拟行PTSMA患者大多NYHA心功能分级为Ⅲ级,往往有不耐受手术情况,因此术前药物治疗至关重要。由于间隔支解剖部位、血供范围以及侧枝循环分布在术前无法精准评估,因此术中尝试性靶间隔支阻塞,造影检查十分必要,床旁超声也会有很大的辅助作用[13]。因此,在介入开始前就应该判断在操作过程中哪个环节最可能出现并发症[14],提早预防。
本研究共有4例患者在围术期死亡,死亡率为1.1%,死因包括交通支开放、心脏破裂、腹膜后血肿和药物性肝脏功能衰竭继发多脏器死亡,与国外文献报道类似[15],可以说PTSMA作为一种破坏性手术,有一定风险。术前充分评估,术中精细操作,术后严密观察,保证手术安全有效,都是必不可少的。术后第6天心脏破裂原因考虑与患者心脏本身纤维化和心肌梗死透壁程度不均有关,也不能除外供应右心室游离壁的侧枝循环开放,该患者酒精用量3.5 ml,术中监测流出道压差下降满意,消融效果良好。但患者既往有心力衰竭、非ST段抬高型心肌梗死病史,入院时B型利钠肽明显增高、心功能差,室壁普遍增厚,考虑消融部位心肌梗死程度高,其他部位收缩力代偿增强,剪切力作用产生心脏破裂可能性大。Kim等[16]通过数据库分析了2003~2011年美国住院患者行PTSMA情况,共计4 862例患者接受了PTSMA,根据各医院手术量行三分位法分组,各组间住院期间手术相关死亡率分别为( 2.3%、0.8%和0.6%;P=0.02 ),在越有手术经验的中心,手术安全性越高。
在心律失常方面,本研究中有36.1%的患者出现了一过性三度房室阻滞,但大都恢复正常,仅1例患者住院期间安装了永久起搏器(手术开展早期)。有5例为迟发性完全房室阻滞,发生于术后28~120 h,由于已拔除临时起搏器,患者出现阿斯综合征,均及时抢救,再次植入临时起搏器,3~18天后心律恢复正常,5例迟发性完全房室阻滞患者均未安装永久起搏器。晚发房室阻滞发生率虽然低,但非常凶险,须予以高度重视,可适当延长临时起搏电极留置时间及住院时间,术后应严密监测心律变化,保证生命安全[17]。有4例患者围术期发生室颤/持续室速,均电转复成功。围术期室颤的原因包括1例交通支开放,无水酒精流入前降支远端,低血钾时临时起搏器电极对心肌刺激,因此围术期的心电监测及救治非常重要。
Ommen等[5]曾报道了一组287例行外科手术治疗的HOCM患者,住院期间有1%安装永久起搏器,死亡率为0.8%。国内李浩杰等[18]报道的一组655例HOCM行外科手术治疗患者,2%患者在住院期间安装永久起搏器,死亡率为1.4%。可以说在有经验的介入中心行PTSMA的安全性是可以与外科相媲美的。
本研究在早期手术中对酒精用量及交通支开放的认识不够充分,造成1例因交通支开放,严重酒精损伤其他部位心肌,造成大面积心肌梗死心原性休克致死。后期对交通支开放认识加深和酒精用量控制,使酒精渗漏并发症发生率和严重程度明显降低。
有研究显示酒精用量多可增加手术并发症及死亡风险,近年来,国际上均将无水酒精用量降至3 ml以下,手术并发症显著减少[19]。本研究大多数患者酒精用量小于3 ml,但我中心早期(2000~2004年)无水酒精用量偏大,酒精总量均大于4 ml,唯一1例住院期间安装永久起搏器患者就发生在2000年。本研究中住院期间安装永久起搏器发生率为0.3%,远低于文献报道 10%~20%[20]。分析可能的原因:(1)入选患者排除了合并左束支阻滞。(2)后期无水酒精总量小于3 ml。(3)注射速度慢,应用1 ml注射器,以0.5~1.0 ml/min的速度缓慢注射,且一旦出现三度房室阻滞或起搏心律即停止注射,待心律恢复后酌情再尝试少量注射。(4)所有患者术中均采用声学造影。(5)当消融达到成功终点时可以停止注射无水酒精。(6)一旦出现房室阻滞,适当延长观察时间,多为可逆性改变,没有急于安装永久起搏器。本研究最长观察时间为术后18天,而一般文献报道在术后48 h仍有三度房室阻滞即安装永久起搏器,综合以上因素使本研究安装永久起搏器的例数少于其他相关研究。
本研究的局限性:本研究为单中心回顾性分析,整体代表性略差,下一步可开展国内多中心前瞻性研究,则更能反应真实世界情况,促进医疗技术进步;另外,本研究入组时间跨度大,随着术者经验的积累,手术安全性逐渐提高,故入组患者并发症情况有一定的异质性。
综上所述,本研究结果显示PTSMA治疗HOCM有效,严重并发症不多,总体来讲,相对安全,但由于手术有一定的复杂性,应注意手术操作规范,尽量避免并发症的发生,围术期的严密监测非常重要。但该手术方法也存在一定的局限性,如间隔支解剖结构差异大,酒精化学消融范围有一定的不确定性,心肌厚度大于30 mm,合并严重瓣膜疾病都不适宜行PTSMA。最佳的手术方式还是应该强调个体化,根据已有的医疗水平、介入医生与外科医生充分讨论、并与患者充分沟通的情况下决定。

