宫腔镜等离子双极电切术治疗子宫黏膜下肌瘤的效果
周友芬,陈冬梅,郭雅琴,马少群
(1.广州医科大学附属顺德医院妇产科,广东 佛山 528315; 中山大学孙逸仙纪念医院普通妇科,广州 528315)
子宫黏膜下肌瘤是临床上的常见病,是指女性患者的子宫内部生长了不同程度的肌瘤,子宫黏膜下肌瘤的主要临床症状为月经量增多、经期延长,严重者可导致重度贫血等,还会出现不孕、流产等严重影响女性患者身心健康的症状[1]。随着社会的发展,饮食习惯的改变,使得子宫黏膜下肌瘤的发生率逐年提升,引起了相关医护人员的关注[2]。根据欧洲妇科内窥镜学会(ESGE)分类法和Wamsteker等[3]按肌瘤与子宫肌层的关系将子宫黏膜下肌瘤分为3种类型。0型:有蒂,未向肌层扩展;Ⅰ型:无蒂,向肌层扩展<50%;Ⅱ型:无蒂,向肌层扩展>50%。目前,临床上对于子宫黏膜下肌瘤患者的主要治疗方法为手术治疗,分为单极电切术和双极电切术。宫腔镜等离子双极电切术是较为新型的治疗方式,其在宫腔镜的帮助下,可更加直观、清晰地看到子宫腔内的肌瘤,并能够在保全患者子宫的情况下摘除肌瘤,减少手术并发症,对患者的预后有着十分重要的意义[4]。本文探讨宫腔镜等离子双极电切术在子宫黏膜下肌瘤中的治疗效果。
1 资料与方法
1.1 纳入标准
符合子宫黏膜下肌瘤的诊断标准,肌瘤大小3~4 cm,知晓并自愿参与本研究(已签署相关同意书)。本研究已经医院医学伦理会批准。
1.2 排除标准
排除生殖系统炎症、凝血功能障碍以及心、肝、肾功能障碍等有手术禁忌证的患者,排除治疗依从性低的患者,排除患精神疾病无法沟通的患者[5]。
1.3 一般资料
广州医科大学附属顺德医院和中山大学附属孙逸仙医院妇科在2016年8月至2017年8月收治的60例子宫黏膜下肌瘤患者,按治疗方法的不同分为观察组与对照组,每组30例。观察组患者年龄25~55岁,平均(32.26±2.47)岁;病程3~12个月,平均(8.36±3.14)个月;文化程度:高中以下者15例,高中以上者15例;0型11例,Ⅰ型9例,Ⅱ型10例。对照组患者年龄25~55岁,平均(32.78±2.14)岁;病程3~12个月,平均(8.35±3.12)个月;文化程度:高中以下者14例,高中以上者16例;0型10例,Ⅰ型10例,Ⅱ型10例。2组上述一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.4 治疗方法
对照组:实施单极电切术治疗。1)手术前一日中午口服清肠剂(和爽)清洁肠道。手术前一晚使用聚维酮碘为患者擦洗阴道,行宫颈插管软化扩张宫颈。麻醉方式为静脉麻醉。2)选取5%的甘露醇作为膨宫液,温度在24~37 ℃,在宫腔镜(KARL STORZ-ENDOSKOPE,型号:22201020-102)的帮助下实施手术,高频电刀(AESCULAP,型号:GN300)选用单极,电切功率为100 W,电凝功率为80 W。3)对0型肌瘤患者,在电切环的帮助下于瘤体轮廓切出一个“U”字型凹槽,缩小患者瘤体体积,再使用卵圆钳钳夹旋转摘除瘤体,对瘤蒂部位进行电切修整、电凝止血。4)对Ⅰ型与Ⅱ型肌瘤患者,在针状电极的帮助下切开肌瘤最突出的表面直至切开肌瘤外层的假包膜,待瘤体暴露后再用电切环逐层切割肌瘤组织。在进行这一操作的同时要注意宫腔压力的改变,使壁间肌瘤能够清晰显现并凸出,可适当给予患者滴注缩宫素,等待肌瘤变成0型或是Ⅰ型后再继续治疗,肌瘤上的包膜可不切除,并可将其用以覆盖创口以减少粘连;肌瘤切除后瘤腔若有活动性流血可用电凝球止血、加强宫缩或宫腔放置球囊压迫。须注意:对Ⅱ型肌瘤建议在B超监视下完成,以免出现不必要的操作失误。5)围术期给予常规的预防感染治疗。
观察组:实施等离子双极电切术治疗。1)术前准备同对照组。2)使用生理盐水作为膨宫液,温度在24~37 ℃,在宫腔镜(OLYMPUS,型号:A22001A)的帮助下实施手术,高频电刀(OLYMPUS,型号:ESG-400)选用等离子双极,电切功率为200 W,电凝功率为120 W。3)其他手术方法与对照组一致。
1.5 观察指标
记录并对比2组患者的手术指标(术中出血量、手术时间、住院时间、灌流液吸收量)、并发症(发热、子宫穿孔、水中毒)发生率、治疗满意度[使用医院自制的治疗满意度调查问卷表进行评分,分为非常满意、一般满意、不满意3个等级,包括治疗效果、医护态度、就医环境、治疗费用、预后效果等内容,并进行为期6个月的随访,患者于随访结束前填写。满意度=(一般满意+非常满意)例数/总例数×100%。
1.6 统计学方法
2 结果
2.1 2组患者的手术指标比较
观察组患者的术中出血量、手术时间、住院时间、灌流液吸收量均少于对照组患者(均P<0.05),见表1。
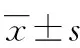
表1 2组患者的手术指标比较
2.2 2组患者的术后并发症发生率比较
观察组患者的术后并发症发生率显著低于对照组患者(P<0.05),见表2。

表2 2组患者的术后并发症发生率比较
2.3 2组患者的治疗满意度比较
观察组患者的治疗满意度显著高于对照组患者(P<0.05),见表3。

表3 2组患者的治疗满意度比较
3 讨论
在子宫黏膜下肌瘤患者的治疗中,传统的手术方法为开腹手术,该手术具有创伤大、出血量多、预后不佳等特点,患者往往需要花费较长的时间进行恢复,且子宫上留有瘢痕,再次怀孕可能发生破裂,对女性患者带来二次伤害,因此已不再适用[6-7]。目前,应用较多的为宫腔镜电切术,包括等离子双极电切术与单极电切术。宫腔镜电切术是微创手术,损伤小、出血少、恢复快。手术并发症主要包括子宫穿孔、出血、感染等,其中若术中膨宫液过度吸收会导致严重的并发症,即稀释性低钠血症,俗称水中毒。主要是细胞水肿、循环超负荷导致头晕眼花、呕吐、虚弱无力、心跳加速等症状,严重时脑细胞水肿、不可逆损伤可出现惊厥、昏迷甚至危及生命。对具有同样操作技能的手术者而言,与单极电切相比较,等离子双极电切最大的优点是可选择生理盐水作为膨宫液,从而最大程度地减少稀释性低钠血症,也就是水中毒的发生[8]。提高手术者的操作技能可进一步缩短手术时间、减少术中出血量,减少子宫穿孔、感染等并发症的发生。目前,宫腔镜等离子双极电切术已成为治疗子宫黏膜下肌瘤的主要选择方式之一[9],患者术后可得到快速的恢复。本研究结果显示,实施宫腔镜等离子双极电切术的观察组患者,其手术指标优于对照组患者,术后并发症发生率低。手术并发症的发生率低,即可缩短患者的住院时长,还能够减轻患者的经济负担,观察组患者的满意度也显著高于对照组患者。说明宫腔镜等离子双极电切术更符合患者的需求,其发展前景更为广阔[10]。
综上所述,给予子宫黏膜下肌瘤患者使用宫腔镜等离子双极电切术治疗,可显著提升治疗的效果,缩短住院时长,降低术中出血量,减少严重并发症的发生,从而促进患者的预后。

